大多数慢性硬膜下血肿(chronic subdural hematoma,cSDH)的治疗是在手术室行钻孔引流。一套硬膜下排空阀门系统(subdural evacuating port system,SEPS),通过扭钻钻孔,将中空的金属螺栓固定在头颅表面,接上闭式负压装置持续引流。其有诸多好处,可在ICU床旁手术,创伤小,无需全身麻醉。美国加利福尼亚斯坦福雷德伍德市Kaiser Permanente神经外科的Alexander C. Flint等对SEPS的效果进行回顾性分析,结果发表于2017年1月《J Neurosurg》在线上。
作者对该中心2008年1月1日至2014年12月31日外科治疗的cSDH患者进行回顾性分析。手术方式的选择由当天值班医生决定,患者分为两组,钻孔组在手术室内行钻孔引流术,SEPS组在ICU床旁行SEPS术。通过电子病历系统,提取患者的年龄、性别、共患病、全身麻醉情况、实验室化验指标、住院时间、术后6月内再手术的比例以及术后并发症等信息,进行对比和统计学分析。
共纳入ICU床旁SEPS术患者371例,手术室钻孔引流术患者659例。患者年龄、性别、手术侧别均无显著性差异;但SEPS组的Charlson共患病指数以及双侧手术率比钻孔组高(表1)。随着SEPS手术技术的不断完善,SEPS组的患者逐渐增多,由第一年的14%上升至第七年的80%(图1)。与初始的SEPS手术不同,作者们进行以下改良:术前螺栓和引流系统肝素化;在MRI水平位和冠状位的影像上测量cSDH最厚处中心部位至中线的冠状距离、水平距离和耳廓上端的距离,来定位穿刺位置。患者取Trendelenburg卧位,头低约15-30°。钻透内板后,硬膜上穿刺打孔;如果手术引流突然停止,可在硬膜上打2次孔。
表1. 两组患者基线数据对比。
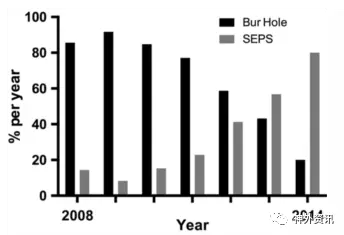
图1. 2008年至2014年SEPS术比例(灰条)和钻孔引流术比例(黑条)变化对比。
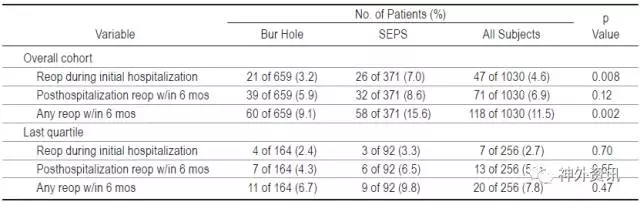
在7年的研究时间里,前一阶段SEPS组术后6月再手术比例比钻孔组高,15.6%比9.1%(p=0.002);再手术比例的差异主要表现在同一次住院期间内,7.0%比3.2%(p=0.008)。以后,住院期间的再手术比例降低至3.3%,该降低趋势具有显著性差异(p=0.02)。在最后的1/4阶段内,SEPS组与钻孔组相比,再手术率已无显著性差异(表2)。钻孔组的术后并发症发生率5.0%,SEPS组3.2%,两组之间无显著性差异。此外,两组平均住院时间和死亡率相似。
表2. SEPS组与钻孔组术后再手术率对比。
最后作者指出,SEPS术具有可在床旁操作完成和创伤小等优势;随着手术技术的不断完善,SEPS术的再手术率降低,已取得与钻孔引流术相似的效果。
(浙江大学附属第二医院王勇杰编译,德国科隆大学医学院郑锋博士审校,《神外资讯》主编、复旦大学附属华山医院陈衔城教授终审)
相关回顾
更多资讯请关注神外资讯微信公众号:neurosurgerynews




