患者ZBJ,男性,51岁,因言语不清,左侧肢体活动不灵4小时入院。既往高血压病史。3月前患者因新发左侧小脑梗死入院治疗,当时MRA提示基底动脉夹层伴重度狭窄,建议介入治疗,患者拒绝后要求药物治疗。1周前患者停用抗血小板药。
此次起病,患者晨3时睡眠中醒来,自己左侧肢体活动不灵,表现为左上肢抬举不能,左下肢抬举费力,伴言语不清,当时无意识障碍。急诊送来我院。因出院疫情防控期间,完善流调等待核酸结果期间,完善相关影像检查。
查体:血压155/85mmHg,心肺未见异常。神清,言语含糊,口角歪斜,伸舌左偏。左上肢肌力0级,左下肢肌力3-级,右侧肢体肌力5级。NIHSS评分11分。
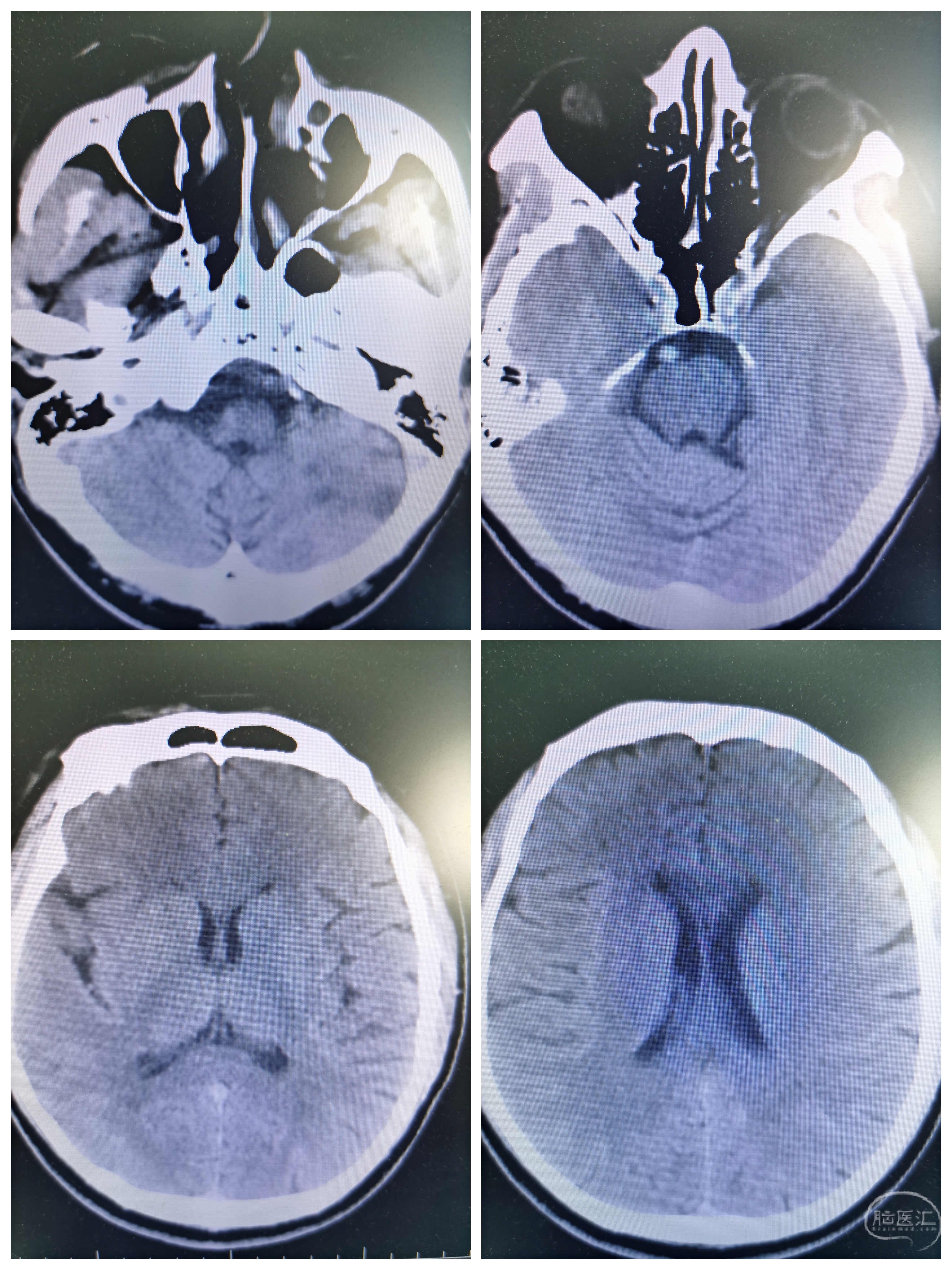
头颅CT示双侧小脑多发梗死,可见基底动脉高密度征。
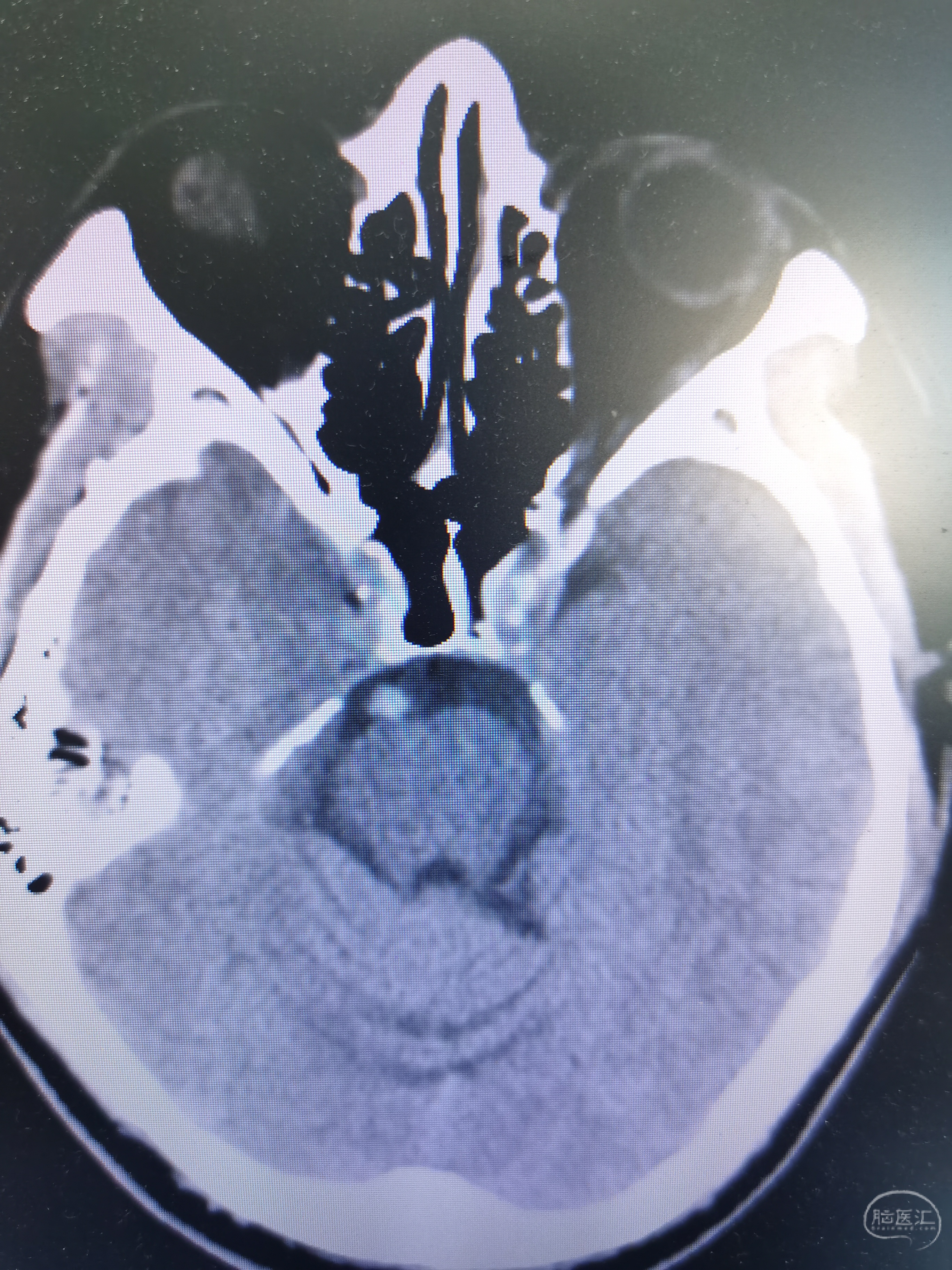
基底动脉高密度征。

完善核磁DWI示右侧脑干新发梗死。

MRA示基底动脉闭塞。
诊断:
1、脑梗死
2、基底动脉闭塞
3、高血压病

3月前本患者左侧小脑新发梗死。

3月前MRA示基底动脉迂曲,局部夹层形成,管腔重度狭窄。
诊疗分析:
1、患者既往多次后循环梗死,MRA提示基底动脉长段夹层改变伴管腔重度狭窄。
2、此次入院后影像明确基底动脉闭塞,右侧脑干梗死。
3、患者睡眠中起病,发病时间不明,错过静脉溶栓时间窗。
4、患者入院后逐渐开始出现意识障碍加重,不自主运动增多,提示缺血症状加重。
结合病史及影像考虑患者基底动脉闭塞,系责任血管,应积极行介入治疗,开通血管。向患者家属详细交代病情及手术相关风险后,家属同意并积极要求介入治疗。
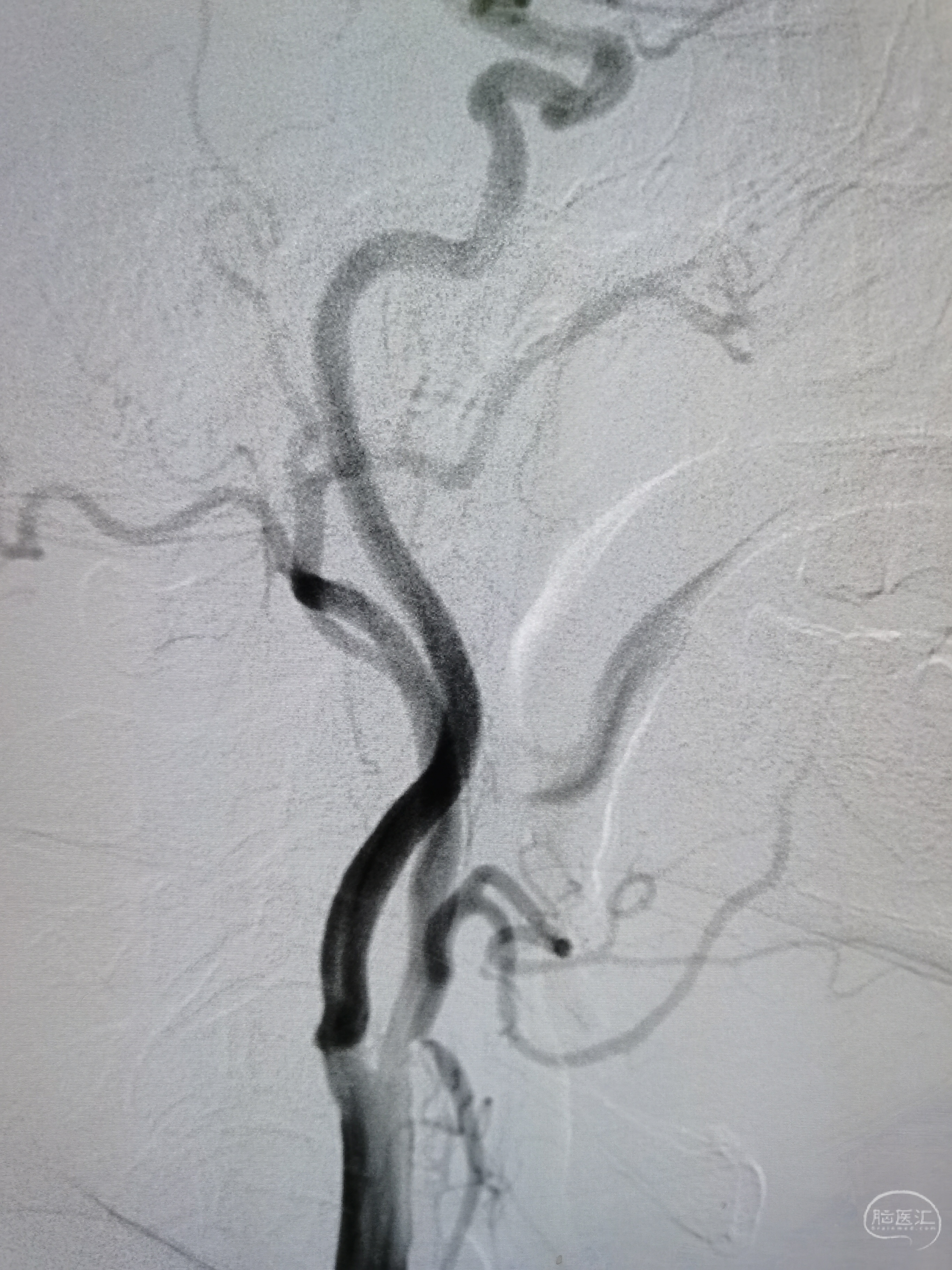
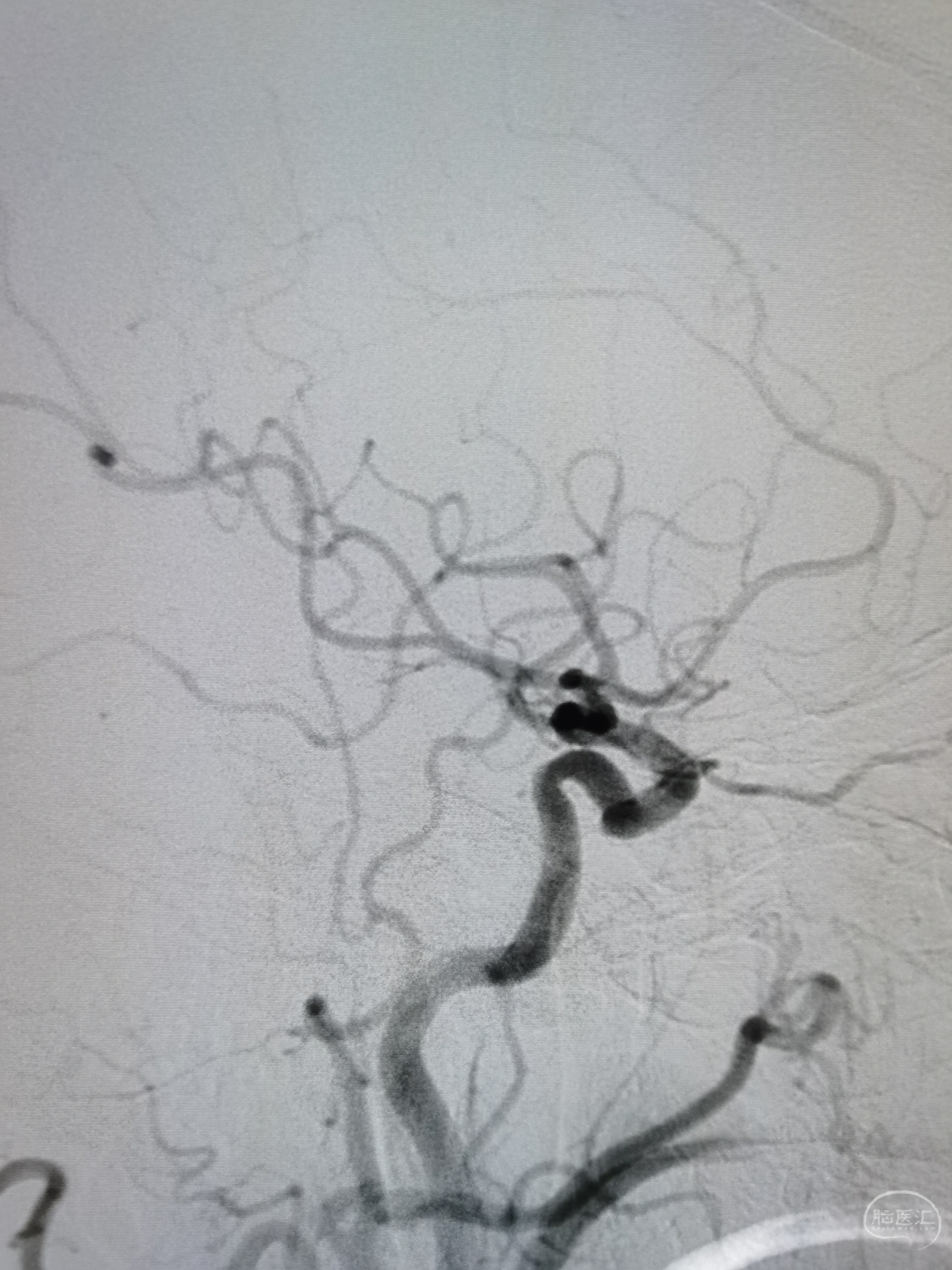
右颈起始部重度狭窄。

右侧后交通开放。
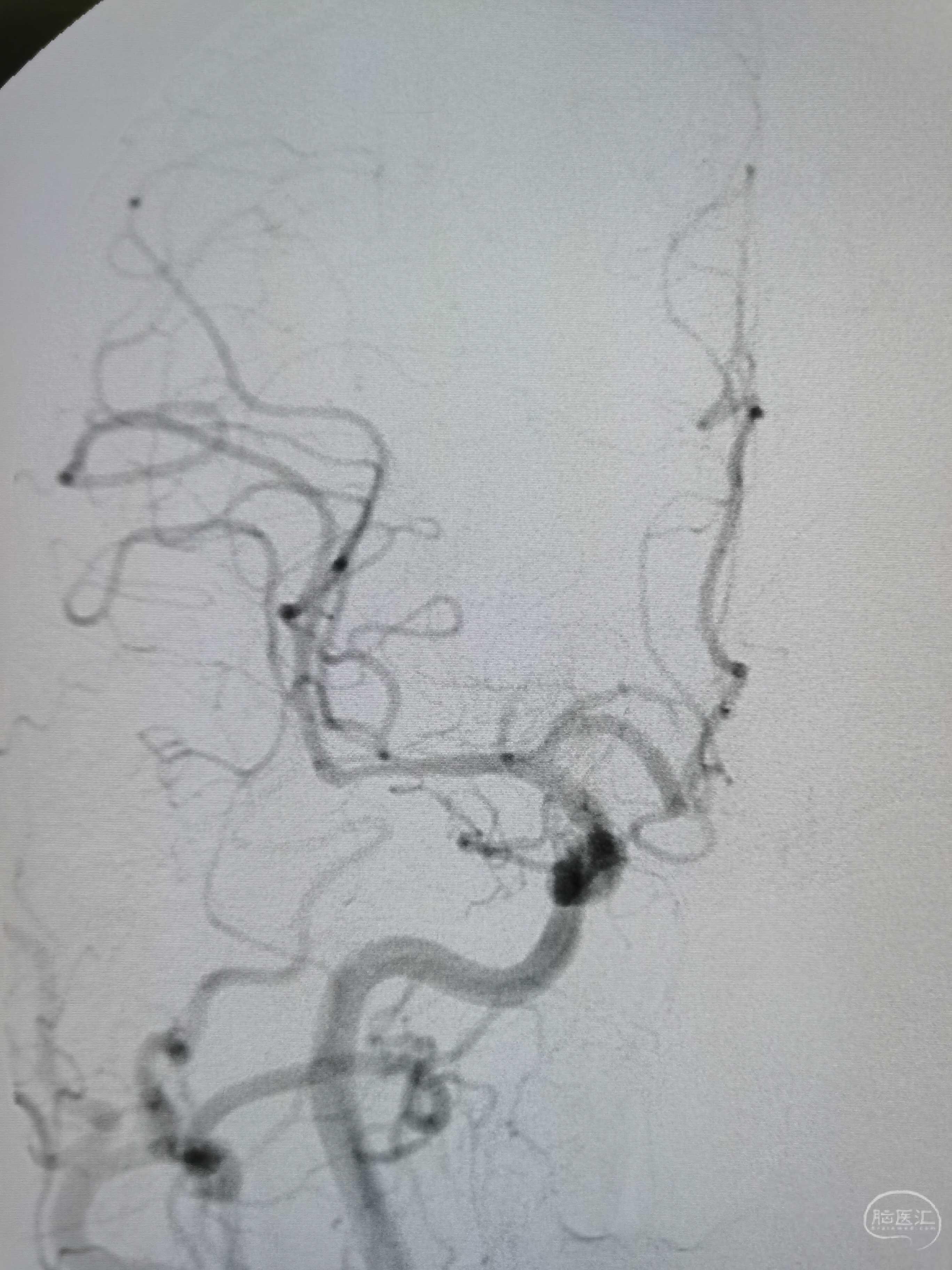
右侧颅内段动脉显影可。
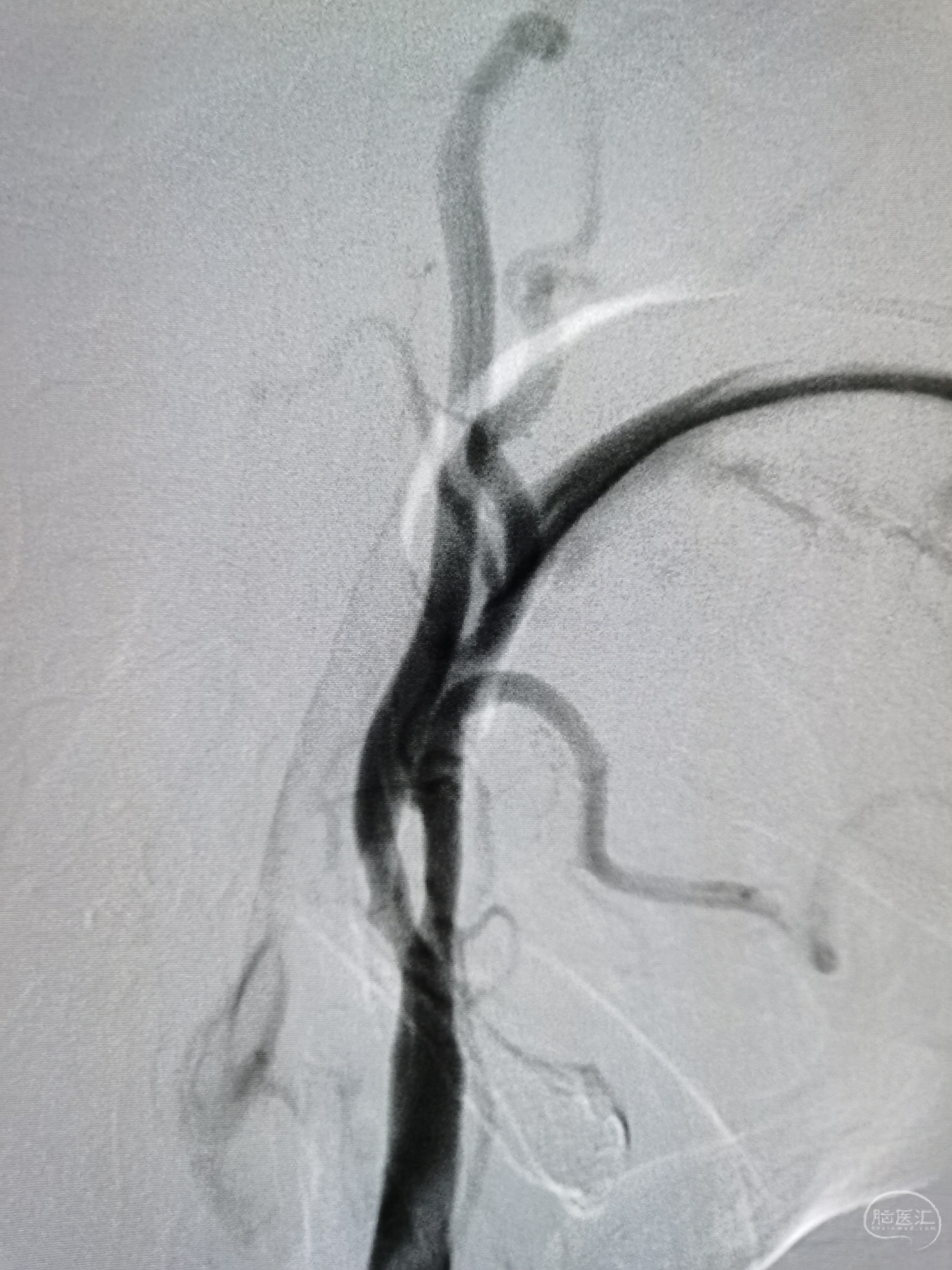
左侧颈内动脉起始部中度狭窄。
左侧后交通未开放。
左侧大脑中动脉中度狭窄。

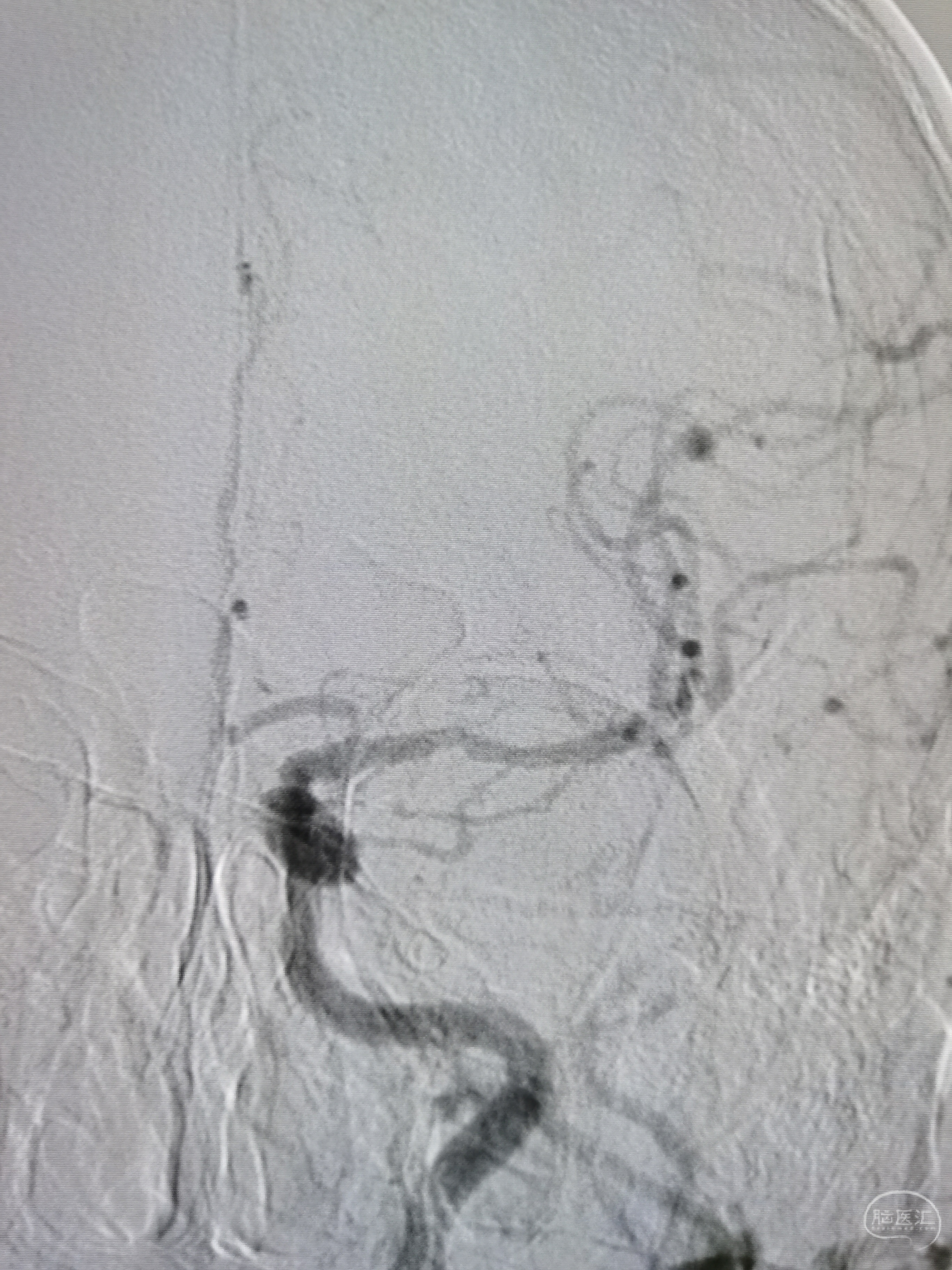
左侧椎动脉起始部次全闭塞,颅内段显影不良。
右侧椎动脉起始部重度狭窄。
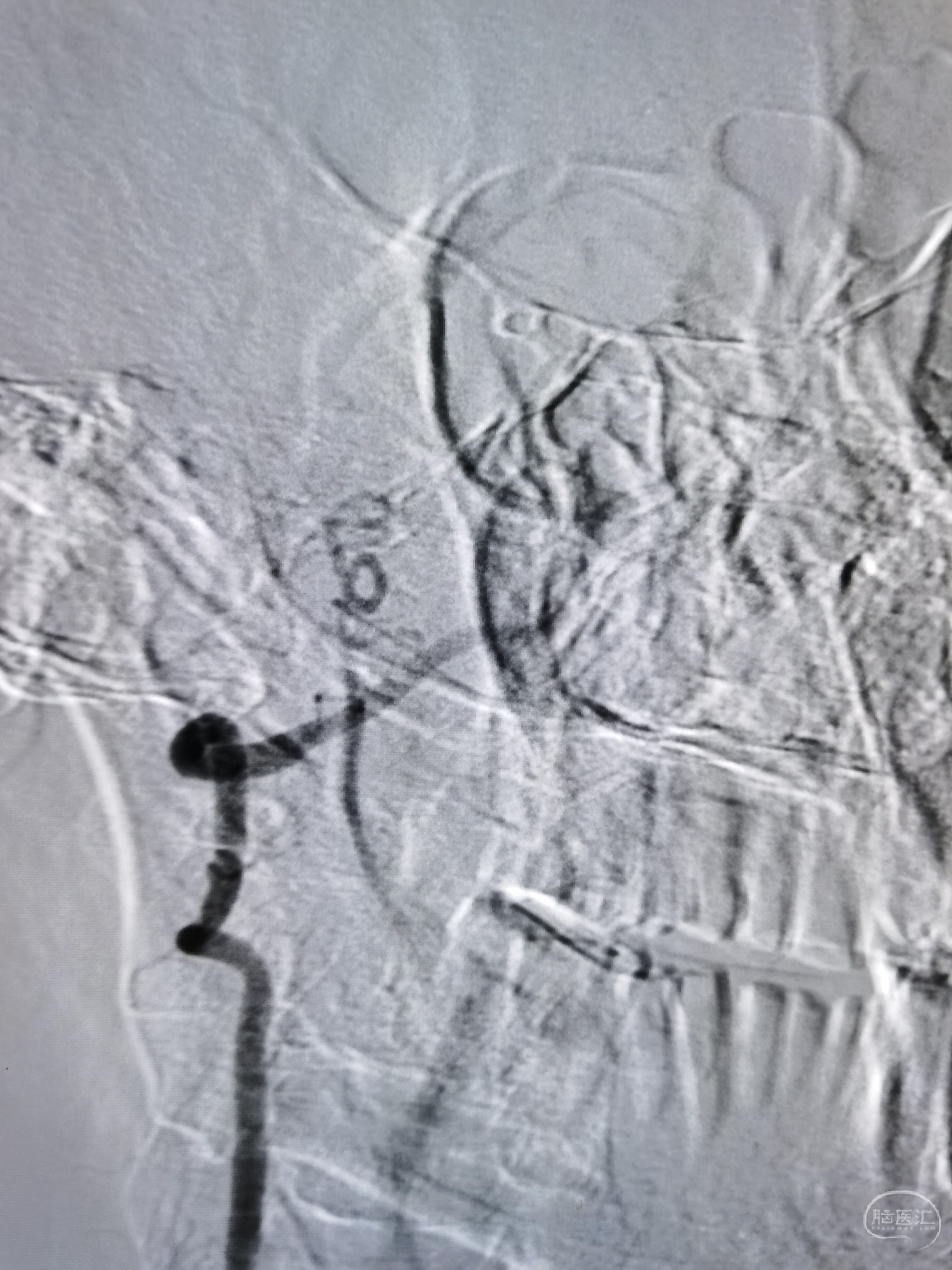
右椎颅内段显影缓慢,未见基底动脉显影。
造影分析:
1、患者多支多处血管动脉硬化狭窄改变。
2、双侧椎动脉起始部重度狭窄,基底动脉未见显影,不能除外是否为斑块脱落导致颅内闭塞;还是基底动脉夹层加重导致闭塞。
3、双侧颈动脉狭窄,右侧后交通开放。
患者表现为后循环串联病变,既往基底动脉夹层伴狭窄,病变复杂,发病机制不明,但具备介入开通可能。向家属交代手术必要性及风险后,予气管插管全麻后行介入治疗。
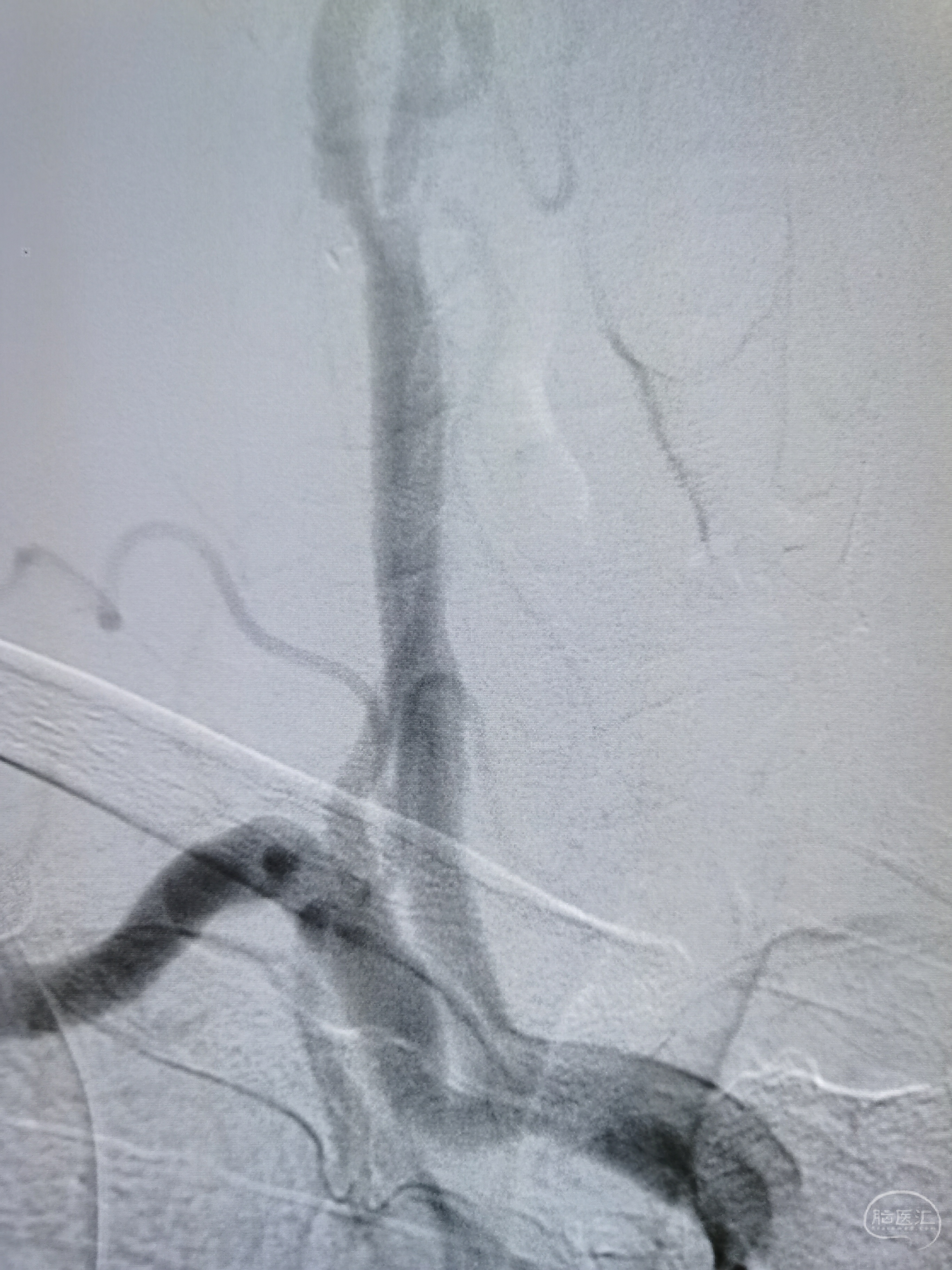
8F导引导管内衬6F中间导管在泥鳅导丝导引下至右侧锁骨下动脉。
微导丝顺利通过右椎起始部行,给予2.5/20球囊预扩后使用球囊接力技术将中间导管通过右椎起始部至V2段。

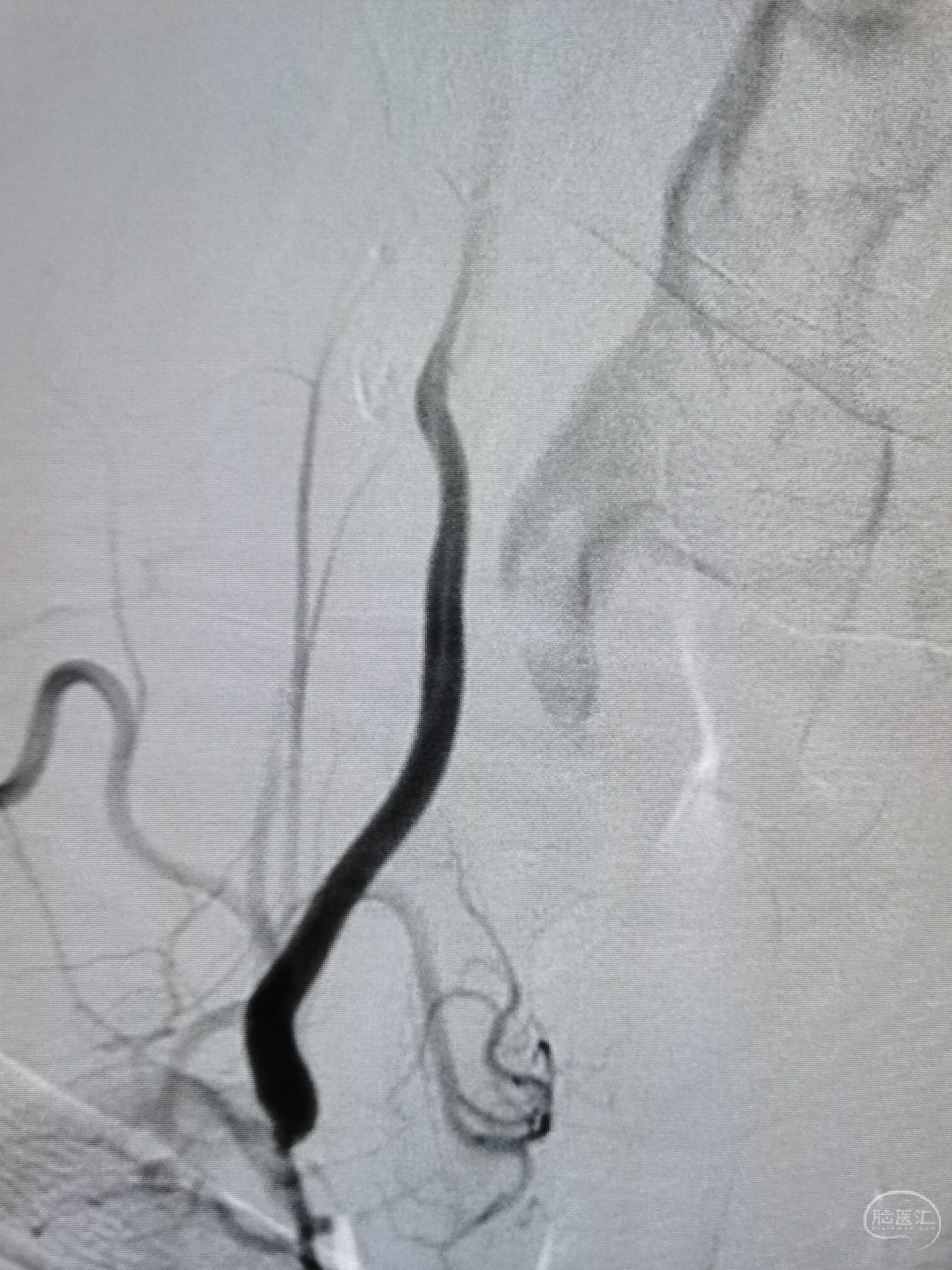
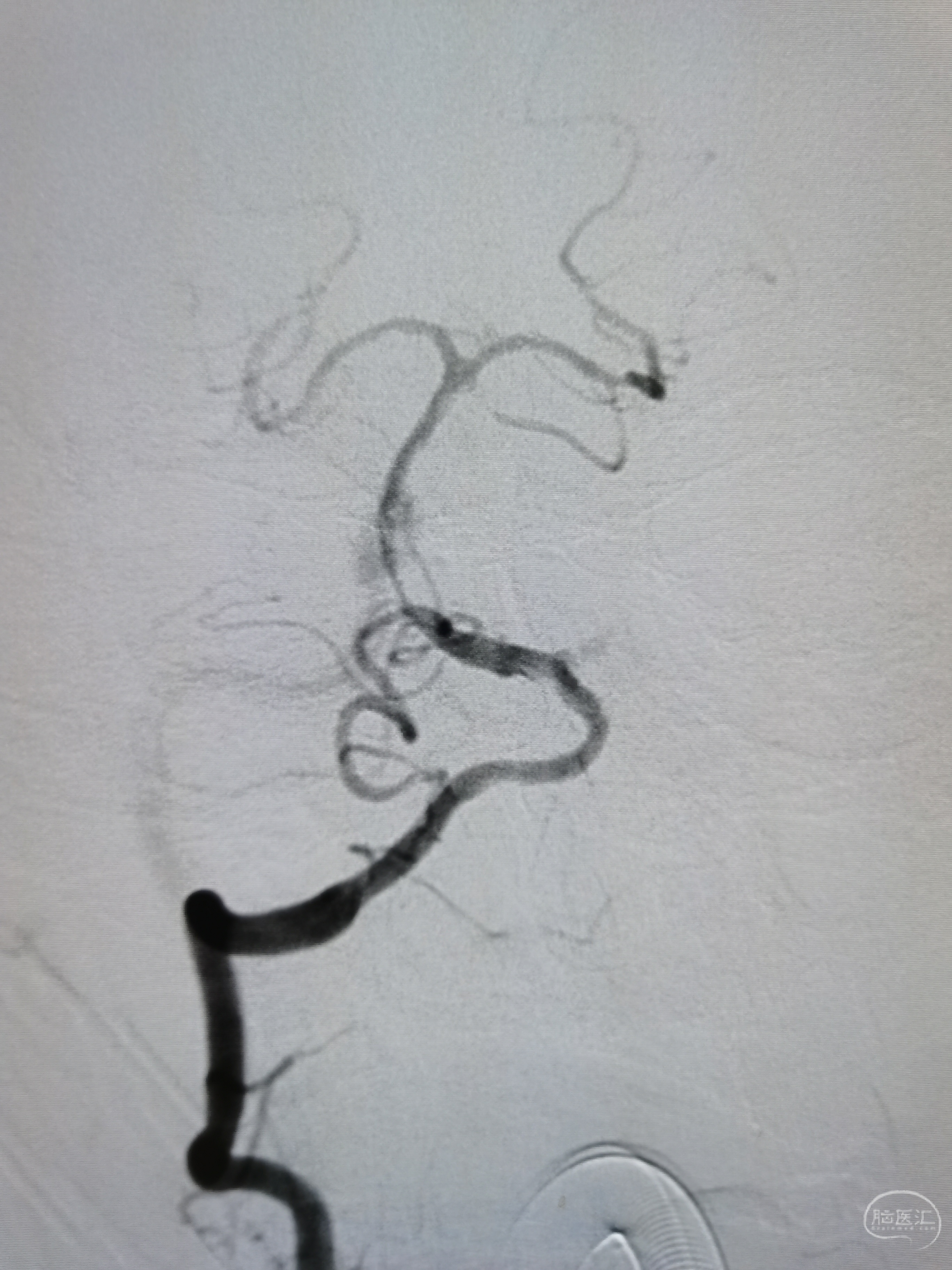
造影见基底动脉闭塞,闭塞段呈笔尖样,可见左椎返流。

微导丝携微导管尝试通过闭塞段,导丝摆动前进,避免进入夹层,顺利到达左侧大脑后动脉,造影见位于真腔内。

释放6/30取栓支架后造影见血管再通,基底动脉长段狭窄。

对比此前基底动脉夹层形态,考虑此次支架释放位于真腔内。
此时有个问题困扰术者:发病机制:到底是夹层急性闭塞还是椎口斑块脱落导致基底闭塞??
此时敢不敢取栓?取栓后是否会出现夹层闭塞找不到真腔,或是夹层内血栓脱落及血管破裂等严重后果!
这一系列问题在术者脑海里翻腾,后为慎重起见,采取了留置支架,泵入替罗非班来动态观察血流情况。

20分钟后造影见血流维持良好。
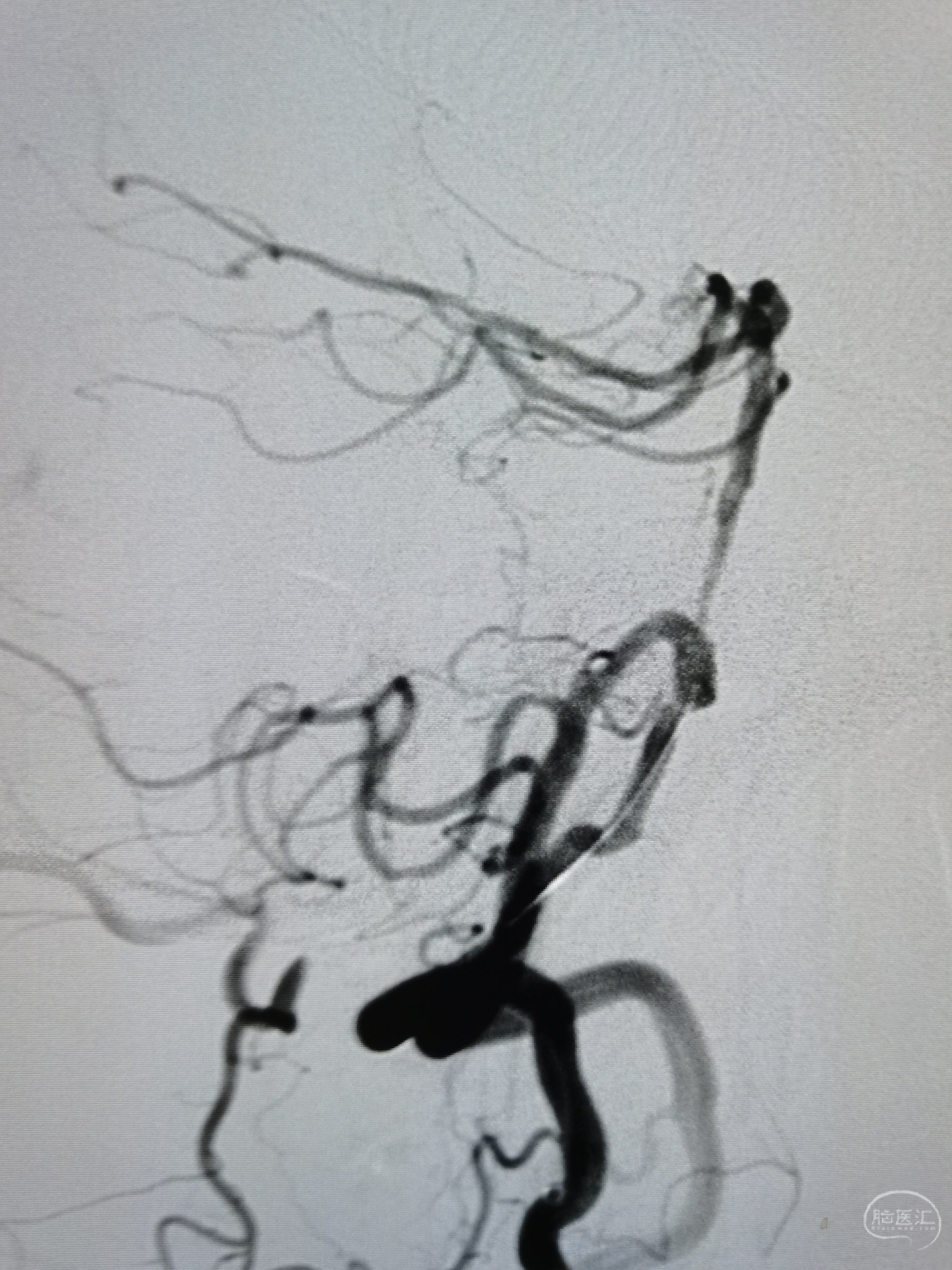
30分钟后侧位造影见血流维持良好,脑干穿支显影好。

40分钟后造影见血流好,基底动脉形态可,遂解脱支架。
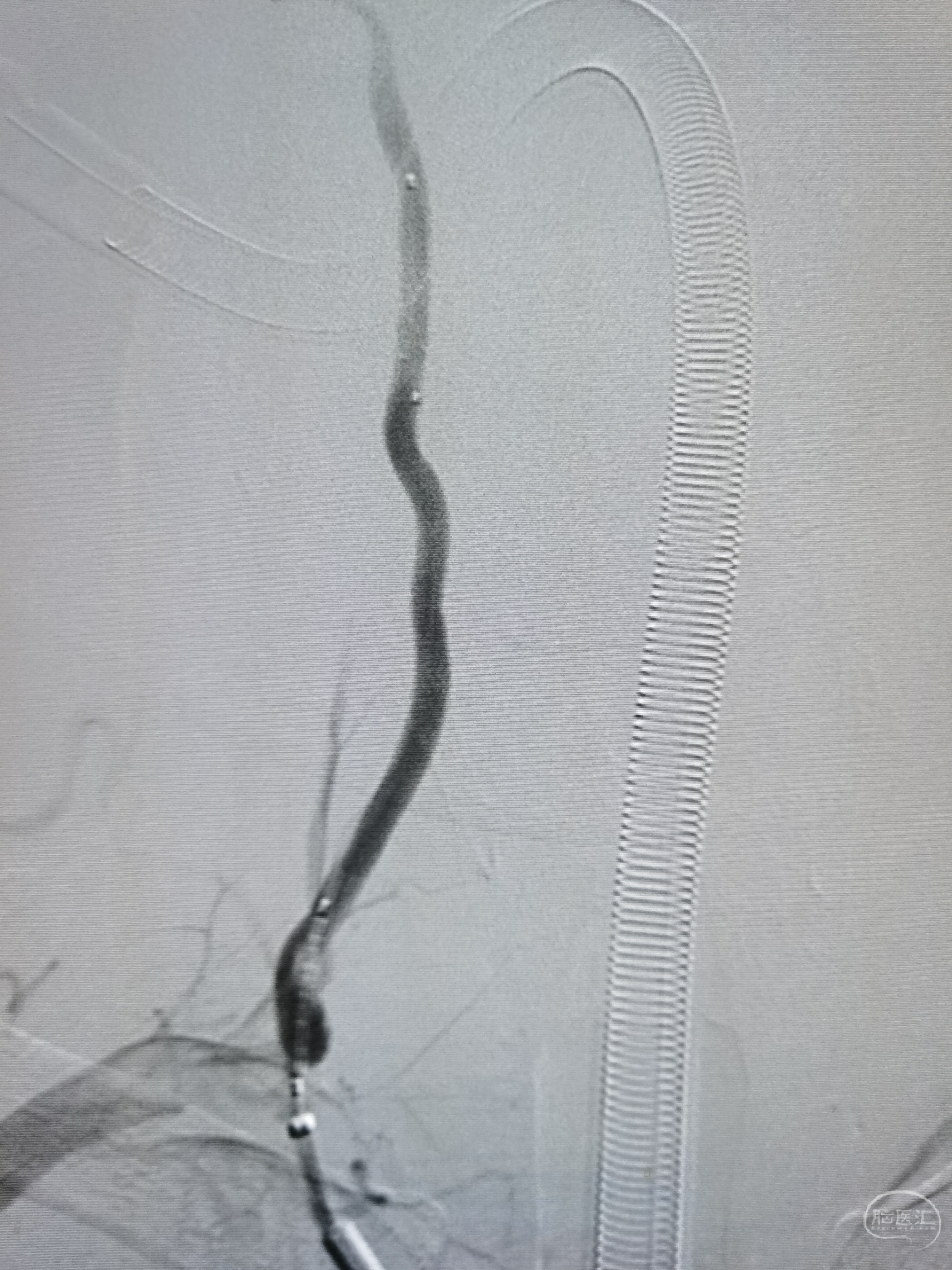
经中间导管送入保护伞至右椎V2段,木马技术输送5/15球扩支架到位后,后撤中间导管。
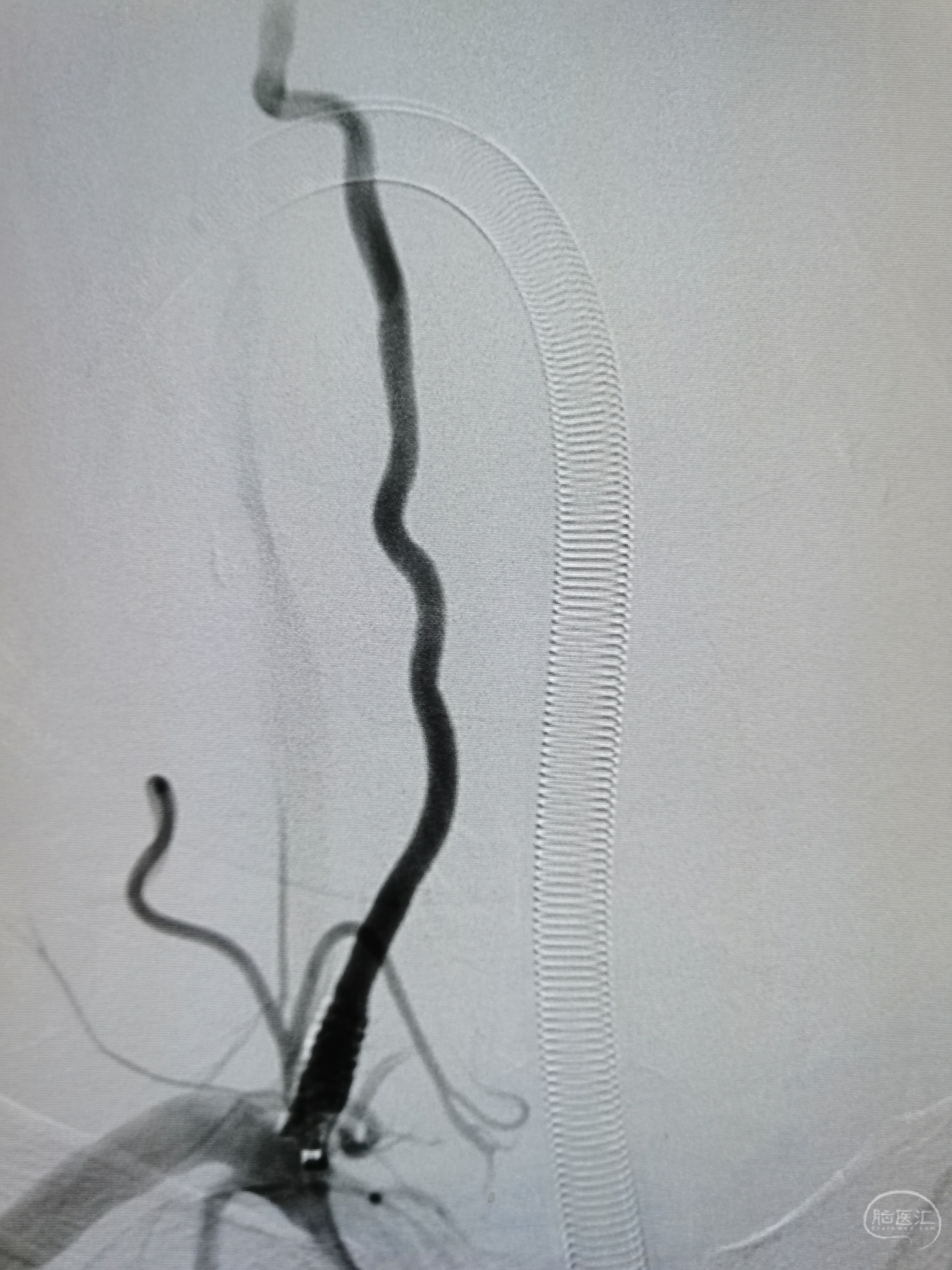
支架释放后,右椎起始部狭窄完全解除,顺利回收保护伞。
经导引导管造影见右椎动脉全程显影良好。

将8F导引导管调整至左侧锁骨下动脉起始部。微导丝顺利通过次全闭塞段,2.0/20球囊预扩狭窄。
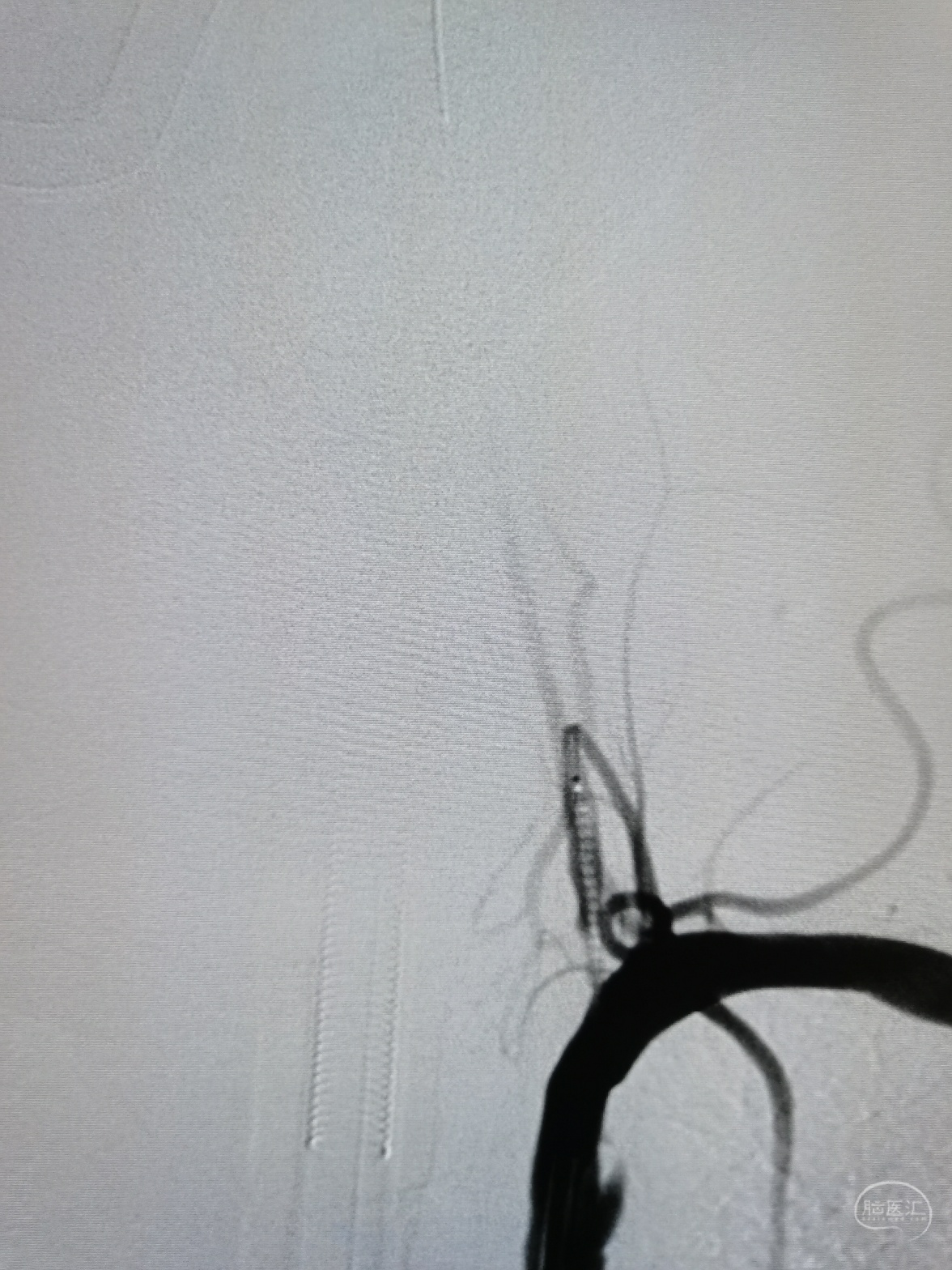
4.0/23球扩支架定位。
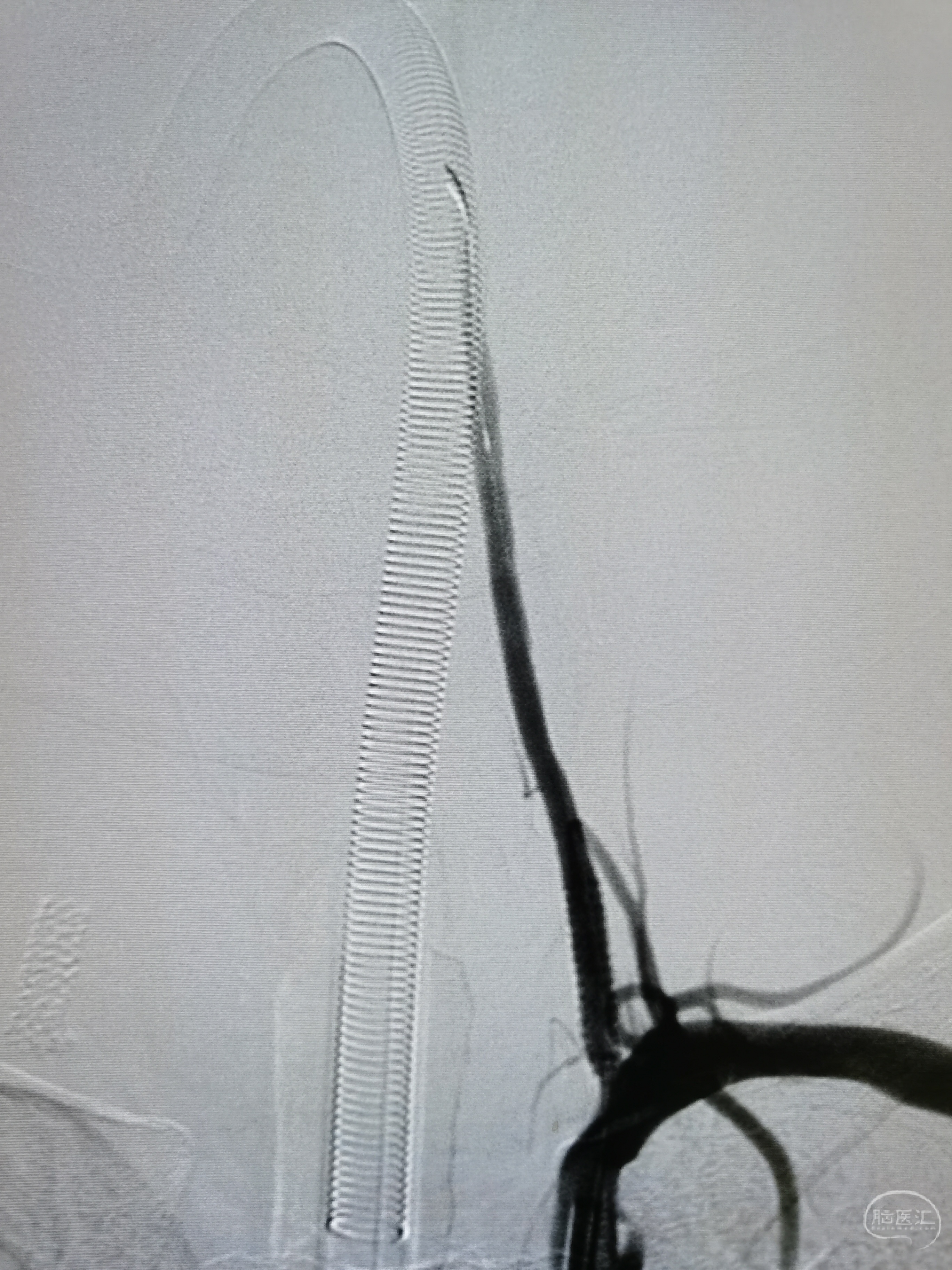
支架释放后左椎起始部狭窄解除。
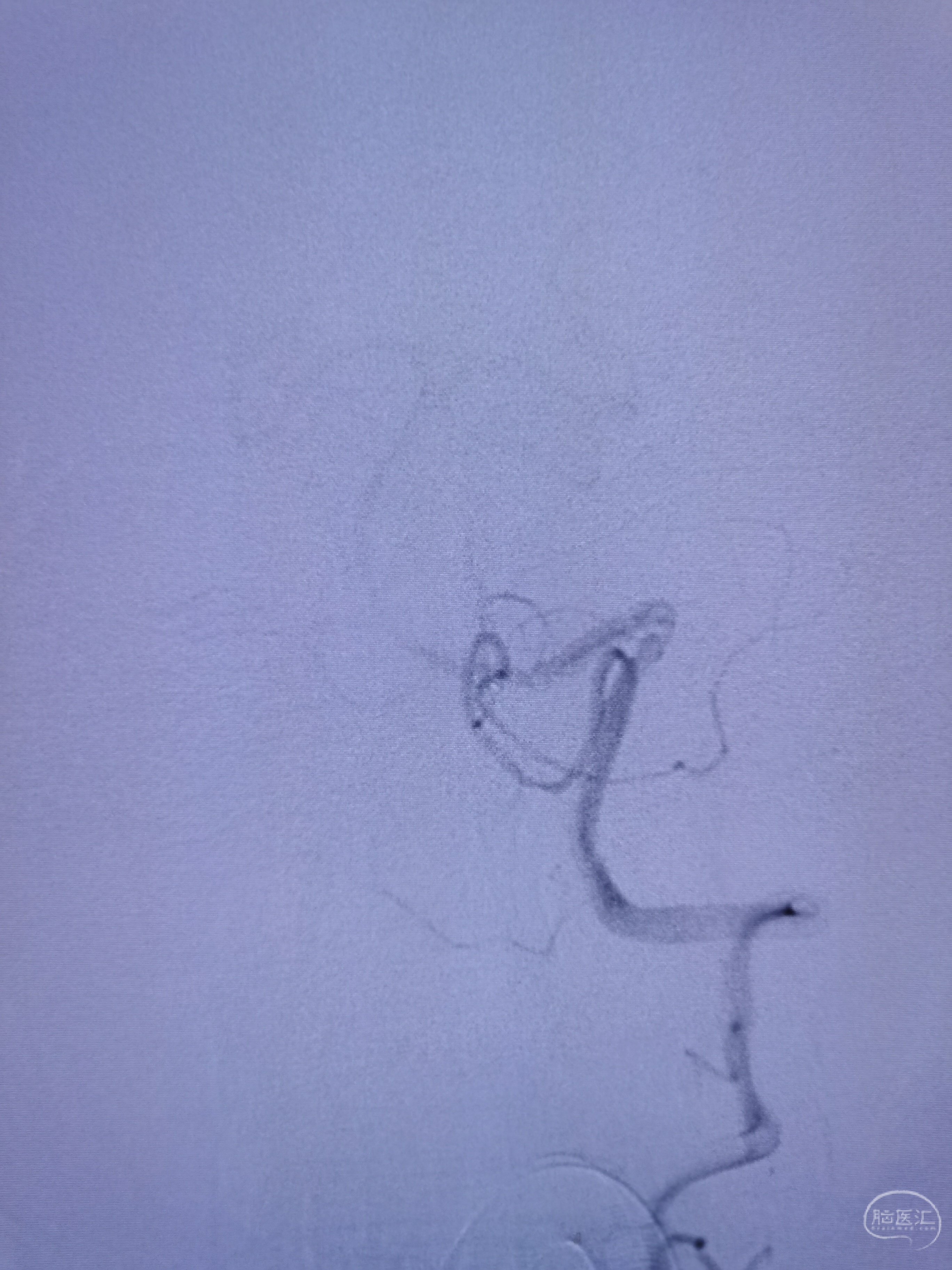
左椎颅内段显影良好。
患者全麻手术,手术顺利,麻醉苏醒顺利,术后给予替罗非班持续泵入,预防支架内急性血栓及再闭塞风险,继续严密观察病情变化。

术后次日复查CT未见出血转化,右侧脑干梗死较术前明显缩小。
次日晨查房患者意识清,言语清,口角略歪斜,左上肢肌力3级,左下肢肌力4级,右侧肌力5级。患者病情好转稳定,继续抗血小板,强化他汀,改善循环营养神经治疗。
术者体会:
1、本例患者病变性质复杂,术中病因判定不清,既往基底动脉夹层伴狭窄明确,此次急性闭塞,但不能除外颅外段斑块脱落导致闭塞。
2、基底动脉闭塞预后极差,需要积极开通血管。
3、术中采用了球囊接力技术,木马技术输送支架等技术,在急诊介入治疗中需要多种技术保证减少并发症。





