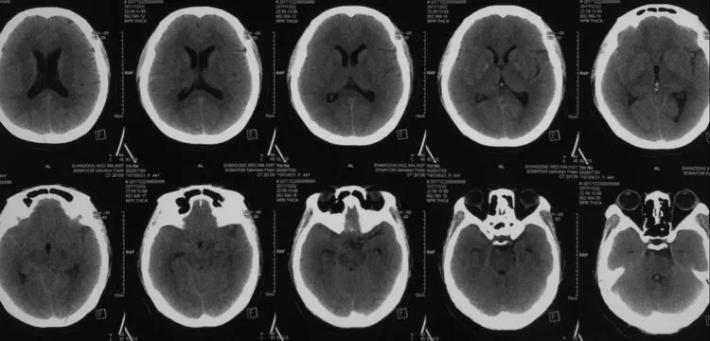
病史简介 患者中年女性,3天前突发头痛伴恶心、呕吐入院。无阳性病史。Hunt一Hess分级I级。CT示SAH,右鞍上池、侧裂根部出血较多。
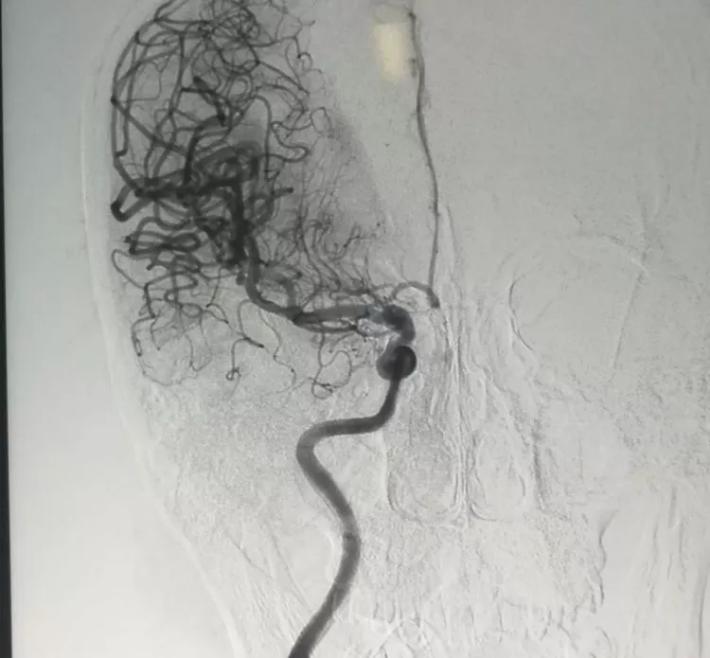
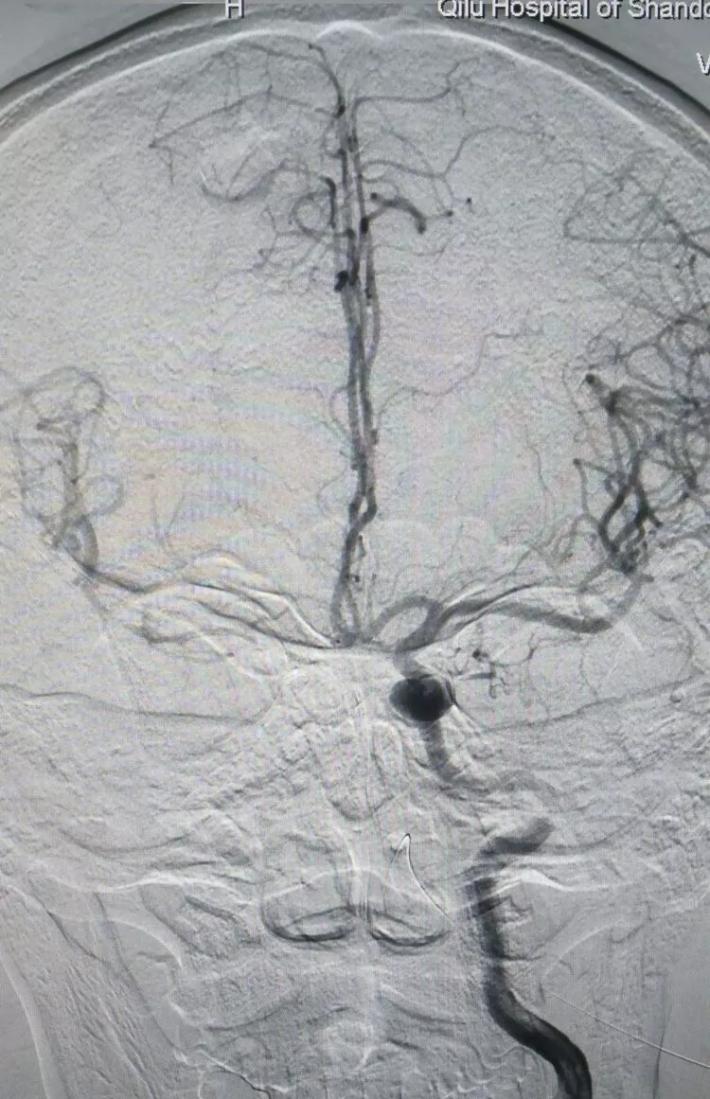
R-ICA正位:颈内动脉床突上段局部膨隆
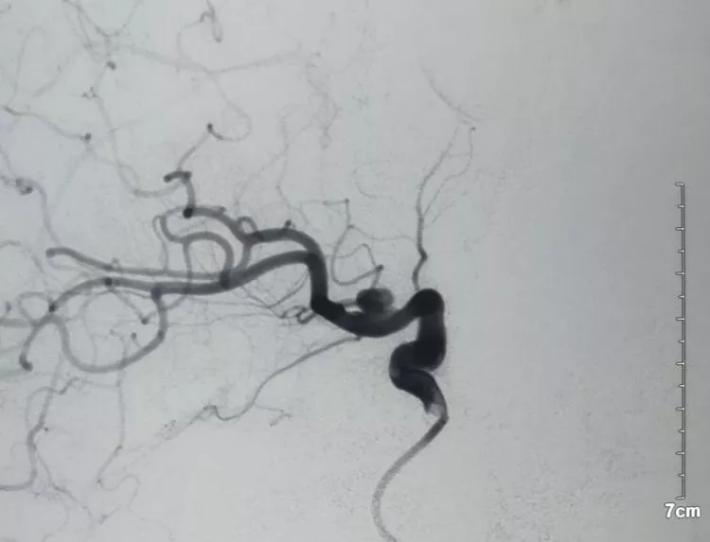
R-ICA斜位:可见床突上段前壁一蘑菇状囊性突起,结合cT出血提示BBA,与家属沟通后选择介入治疗,我们拟采用Willis覆膜支架局部血管成形术!
手术步骤
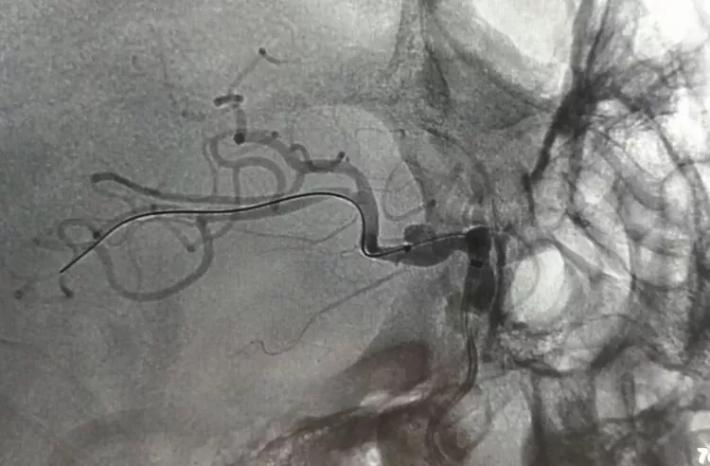
5FNavien导引管输送Willis到位。
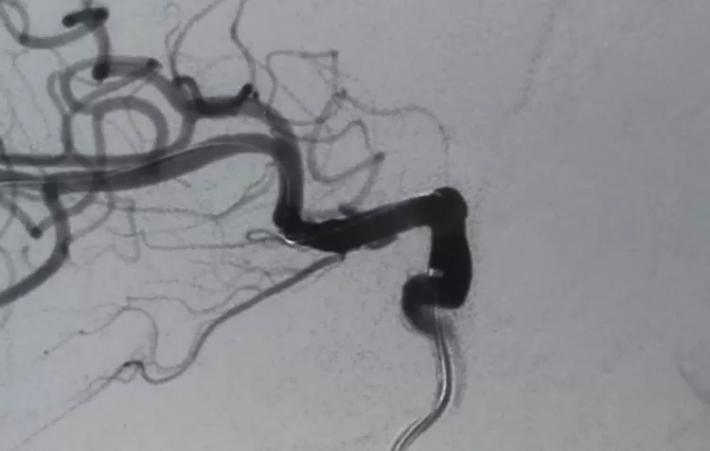
释放支架后见BBA显影变浅,仅后半部分晚期显影,脉前A显影好,再次后扩。
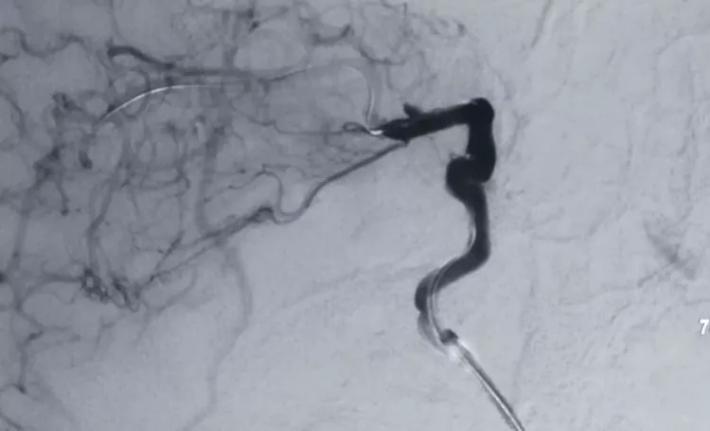
二次后扩后颈内动脉造影见BBA逆向充盈部分显影,晚期仍有造影剂滞留,如远端再次叠套一支架必会累及脉前A,2周后复查DsA吧,希望BBA不破而且血栓自愈。
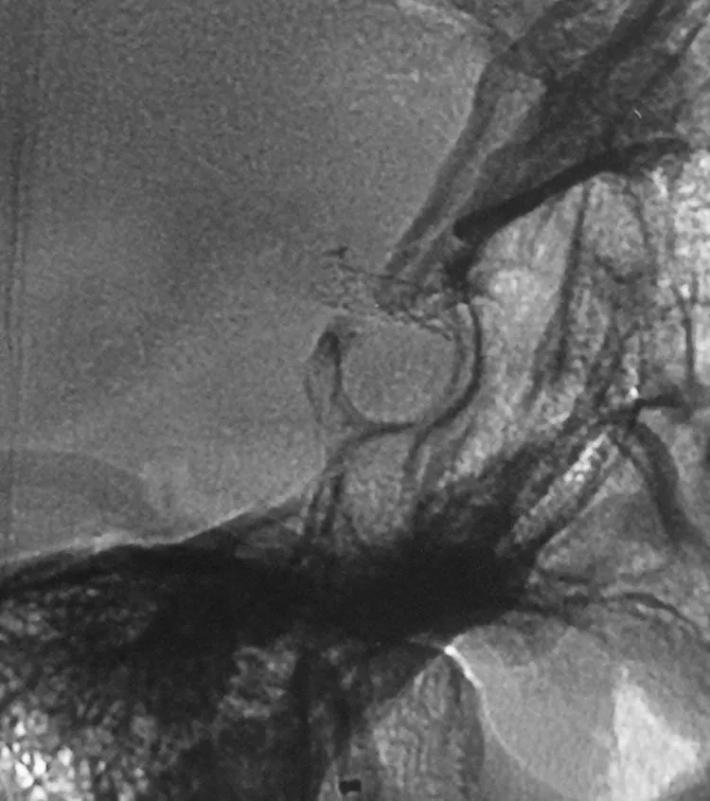
蒙片看支架释放成形很好,远端由于脉前A的原因覆盖的较短,故而有少量逆向渗漏,但是蒙片看造影剂晚期滞留明显,与家属沟通后终止手术! 2周后切线位DsA造影可看到造影剂充盈BBA,造影剂与支架间形成一充盈平面,与术后DsA形态比较明显增大,而且M1有明显的痉挛。
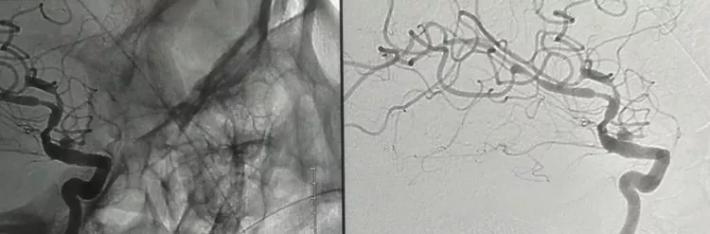
这个BBA让人为难了,第一次选了Willis为了保脉前A支架远端覆盖较短,明明是逆向充盈有可能形成血栓偏偏是增大不愈,如何处理。 颈试验看前交通部分开放,后交通不开放;病人后续处理介入孤立不在考虑之列,安全的策略是术中搭桥十包裹夹闭术(备孤立),手术一要保留脉前A,二要通过搭桥保证McA区域血供,三要保证BBA完全包裹夹闭或孤立掉,病人不但需要治愈BBA挽救生命,更需要保功能有个健全人生,因为她还年轻!!!
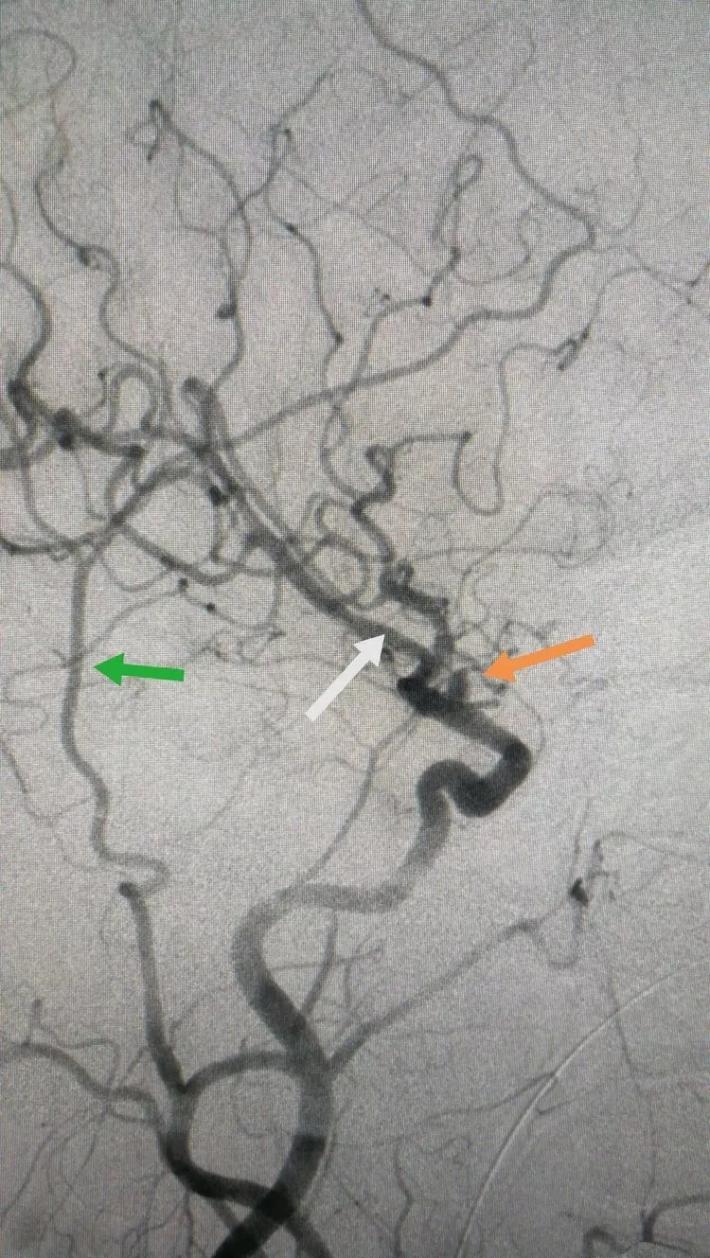
二次复合手术中DsA,黄箭→BBA,白箭→M1,绿箭→STA,M1由于痉挛与STA管径相当,病人有部分开放的前交通,所以本例我们采取的策略是①单支STA一M2搭桥②ICA颅外段阻断③BBA包裏夹闭or孤立④如包裏夹闭失败行孤立术则行STA一M2双支搭桥。
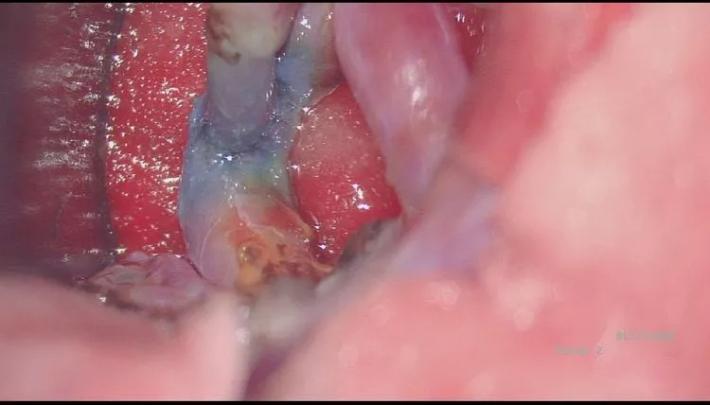
先行STA一M2单支搭桥,手术顺利,桥血管通畅!
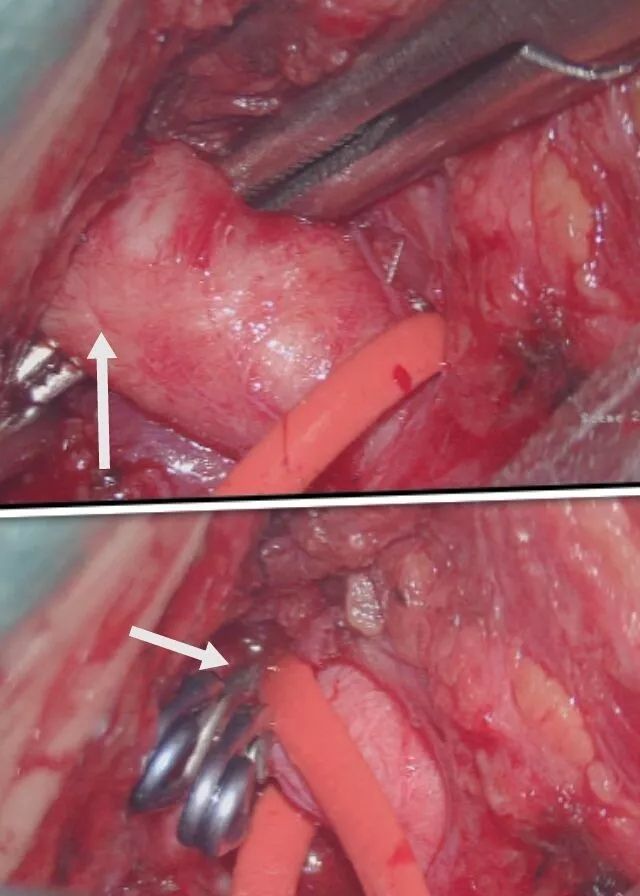
分离解剖同侧颈内A并阻断,以便分离BBA时减少破裂出血机率,另外有开放的AcomA和STA一MCA桥血管供血,术中不担心缺血事件发生!
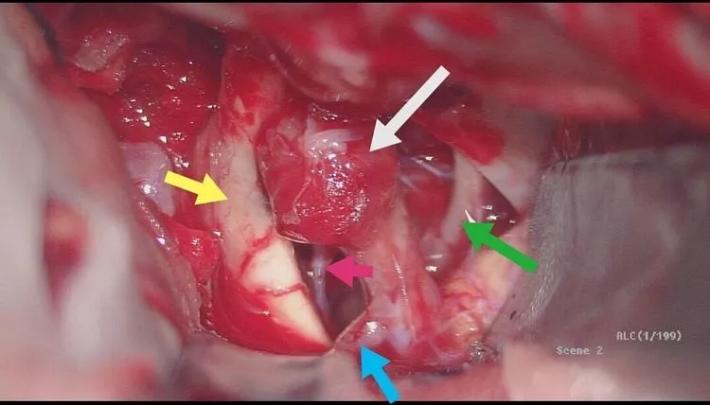
术中见颈动脉前壁局部为血块覆盖,分离血块見局部血管壁正常结构破坏,锐性分离显露BBA(白箭头),见瘤壁呈桑椹状外观,累及管壁周径约1/4~1/3,背侧lCA近瘤颈处发出脉前A(橙箭头),这个也是术中需要保护的功能血管,内侧视神经(黄箭头)与BBA粘连已松解,同侧A1(蓝箭头)显露充分,一旦BBA破裂可以阻断远端血流,提供清晰术野,动眼神经(绿箭头)位于视野外侧,充分显露可以减少术中神经血管副损伤,为包裹补片包绕BBA段提供操作空间!
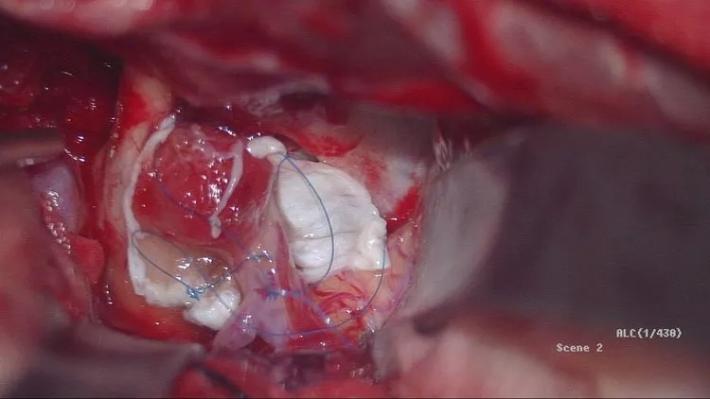
将自体硬膜片包绕BBA段颈内动脉,7号滑线缝合四角为术中包裹夹闭提供牵引以方便操作!
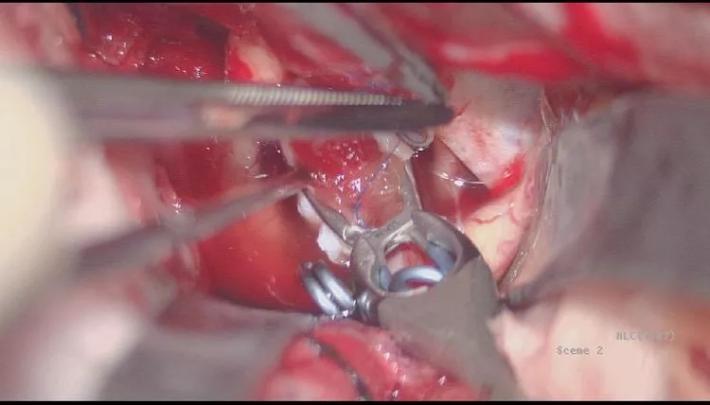
阻断A1后提起7号滑线牵引硬膜补片,自远端放置752动脉瘤夹一枚,探查见近端BBA及硬膜补片夹闭不全!
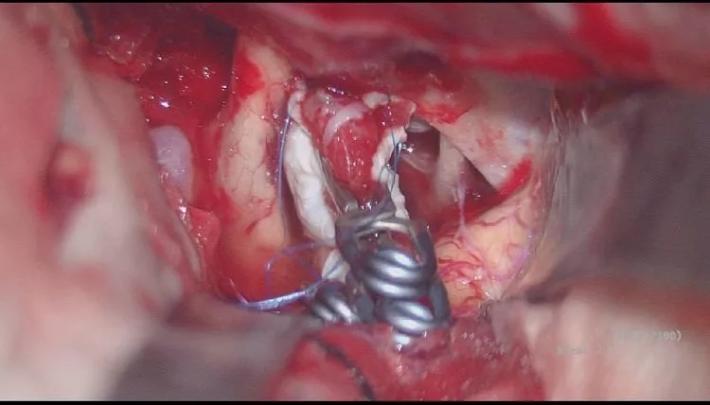
并行自752夹子上方向近端置742动脉瘤夹一枚,并列自硬膜补片外侧夹闭BBA,手术顺利! 那么脉前A怎么保全呢?
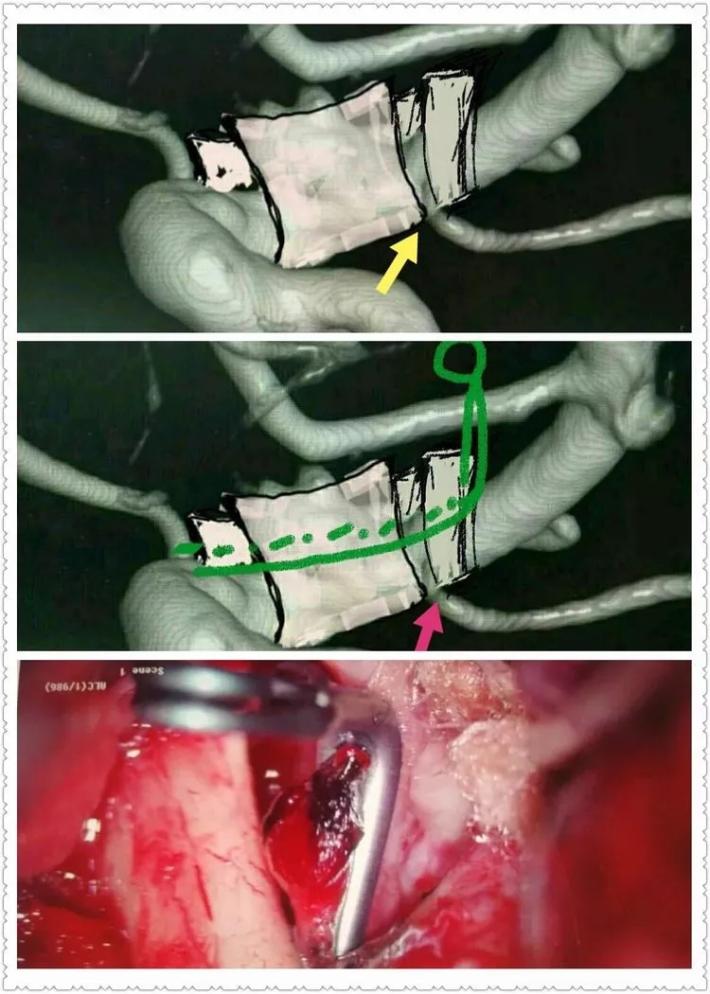
脉前A的保留是术中的一个难题,我们采取硬膜瓣半侧开叉(黄箭头),让脉前A(粉红箭头)由开叉处穿出,避免包裹夹闭后扭曲压迫而致闭塞,术中拟在阻断IcA颅外段与同侧A1的低灌注压状态,采用“L”型异形夹多可顺利夹闭BBA,保留后方脉前A通畅!
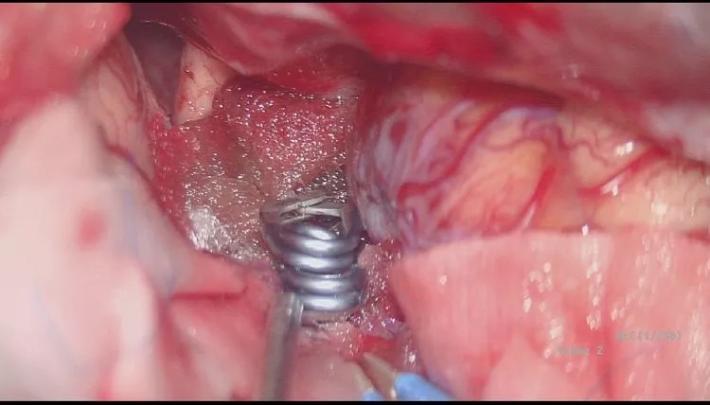
撤除A1与同侧颈内A临时阻断夹,探查见脉前A保留完整,术区止血!
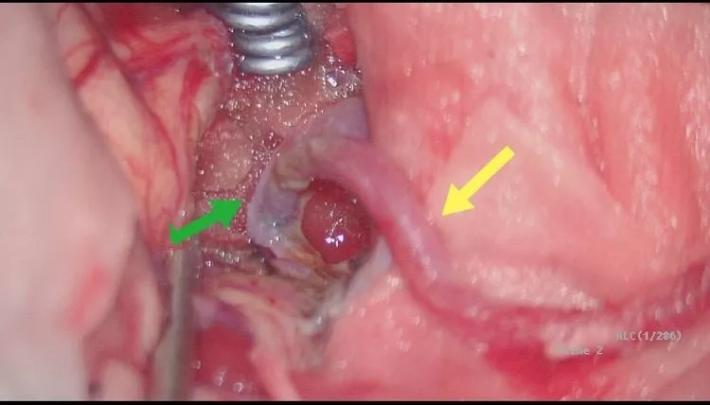
探查桥血管通畅,STA(黄箭头)→M2(绿箭头)充盈良好! 结束颅内操作,下面再造影看下BBA有否残留或局部颈动脉管腔有否狭窄,桥血管通畅就可以结束了。
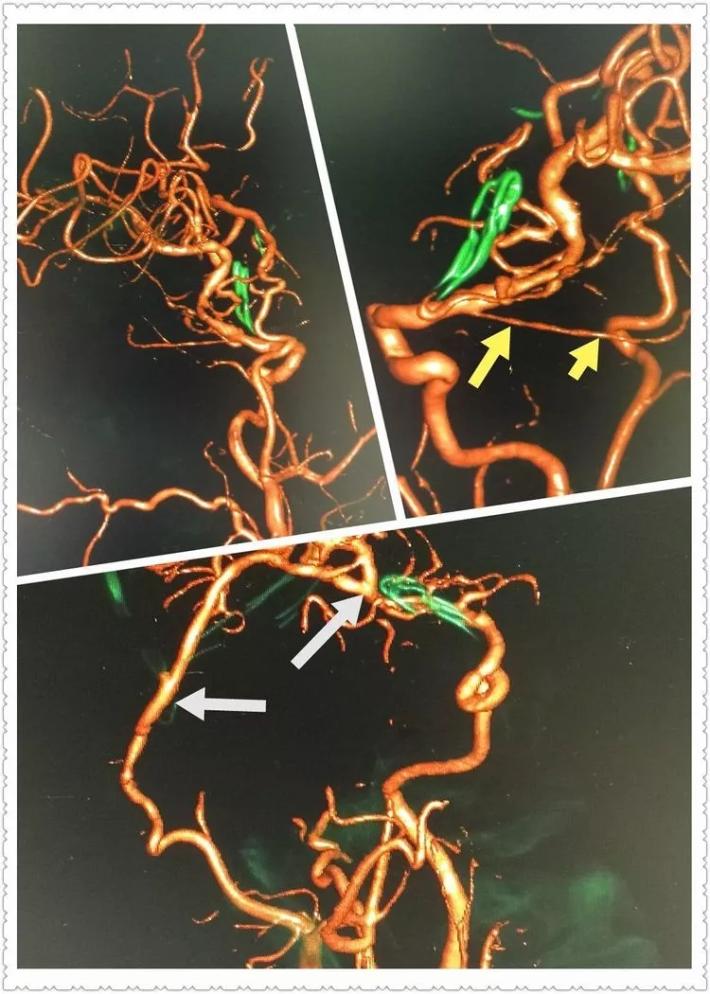
3D重建见BBA夹闭完全,脉前A(黄箭头)保留完好,局部颈内动脉通畅,桥血管通畅无吻合口狭窄(白箭头)!
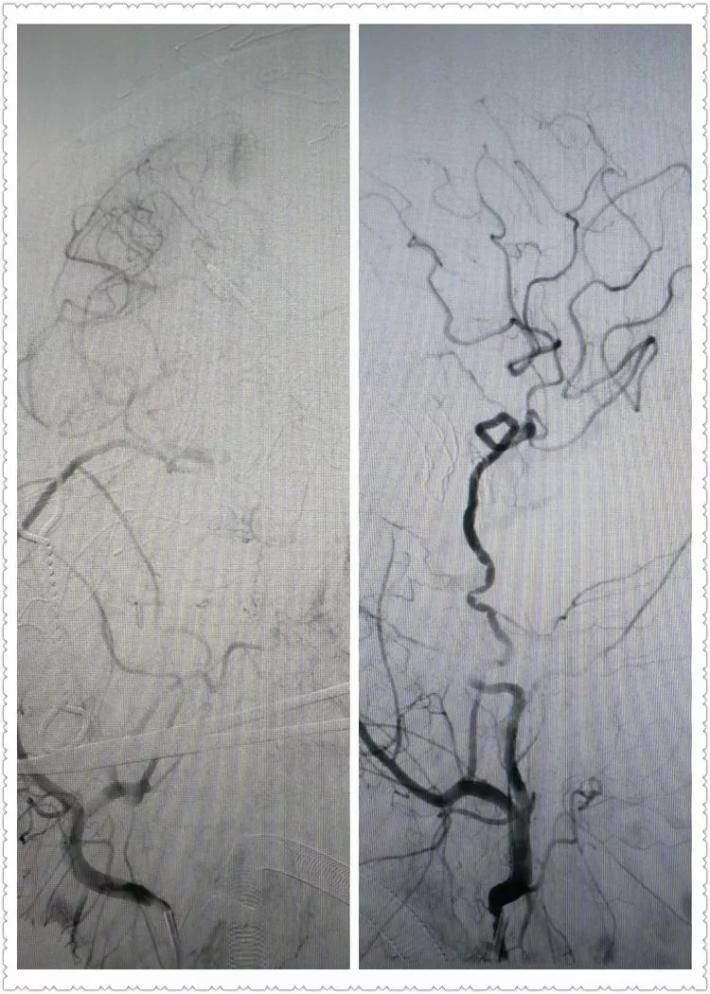
超选ECA造影,STA→MCA桥通畅,MCA皮层支显影充分!
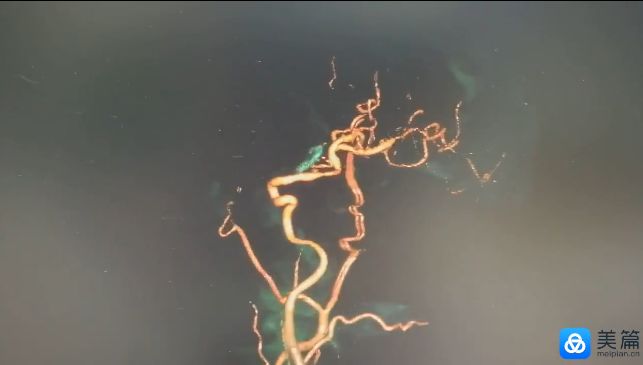
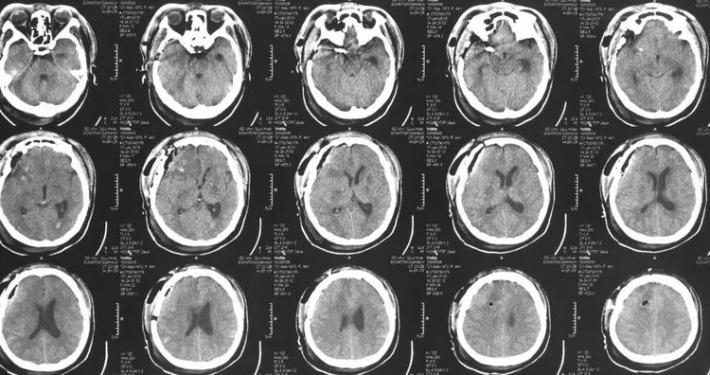
3D动态见BBA不显影,局部ICA管腔略窄,脉前A/STA→MCA吻合口通畅,手术达到预期效果,STA另支血管搭桥不需要了,关颅结束手术! 结论 术后CT未见MCA区域新发缺血,病人康复有望!
1、BBA主要为发生于颈动脉前壁无分支部位的病变,约占全部颅内破裂AN的0.5-2%。40-89%的BBA与动脉夹层有关! 2、Ishikawa报道一例BBA死后病理,見破裂点与正常血管壁区相较内弹力层、血管壁中层消失,外膜为撕裂破口散在的外膜成分,沒观察到夹层! 3、BBA高分核磁可观察到壁间血肿,有助于诊断;DsA动态检查有助于明确诊断,为金标准! 4、BBA常规介入治疗易复发,开颅治疗如颈动脉壁破损范围大可能需包裹、孤立、搭桥,并发症、二次治疗率较高! 5、本例患者覆膜支架后不愈,术中评估前交通部分开放,选择搭桥十包裹夹闭,如夹闭不成功次之孤立,STA→McA双支搭桥,由于术中颈内动脉颅外段与A1阻断,低灌注压下包裹夹闭得以顺利实施! 看病需要技术,同样需要运气,本例病人病变局限,手术顺利,目前康复中!




