作者:方亦斌
病史介绍
性别:女
年龄:84岁
病史:既往高血压病、糖尿病病史
主诉:突发头痛伴呕吐1天。
检查:GCS 15分, H-H2级,神志清,颈项强直,瞳孔等大同圆,光反射灵敏,病理征阴性。
初步诊断:蛛网膜下腔出血
治疗过程
影像学资料:
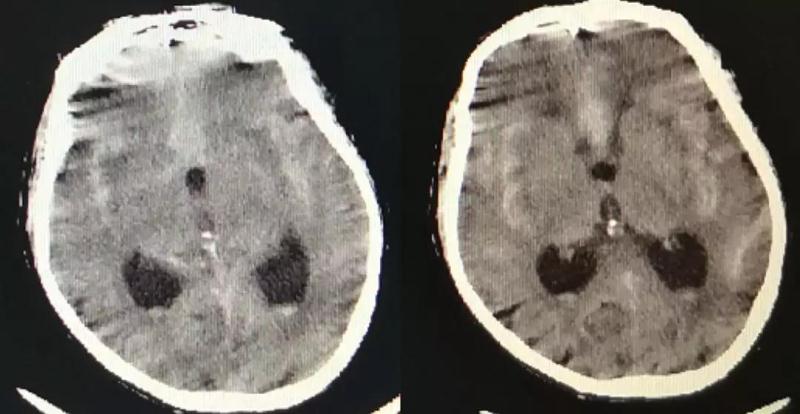
头颅CT:提示广泛蛛网膜下腔出血,Fisher3级,前纵裂可见小血肿,脑室轻度扩大。
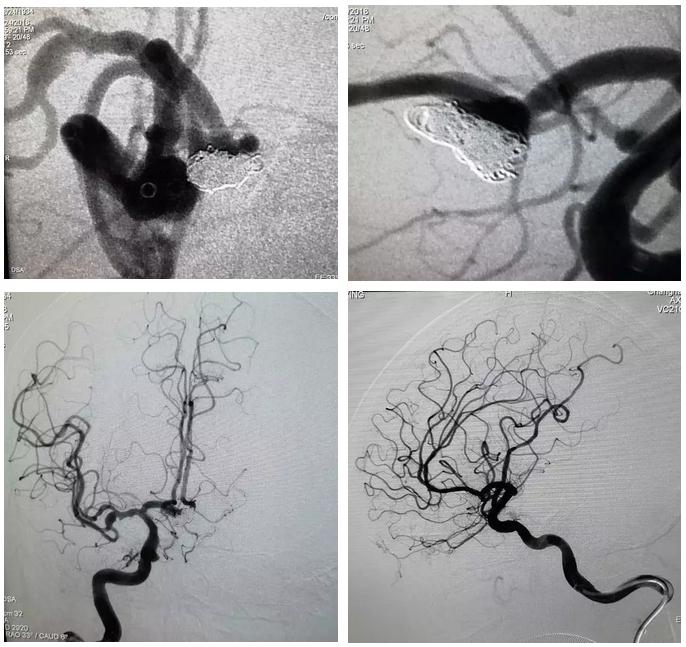
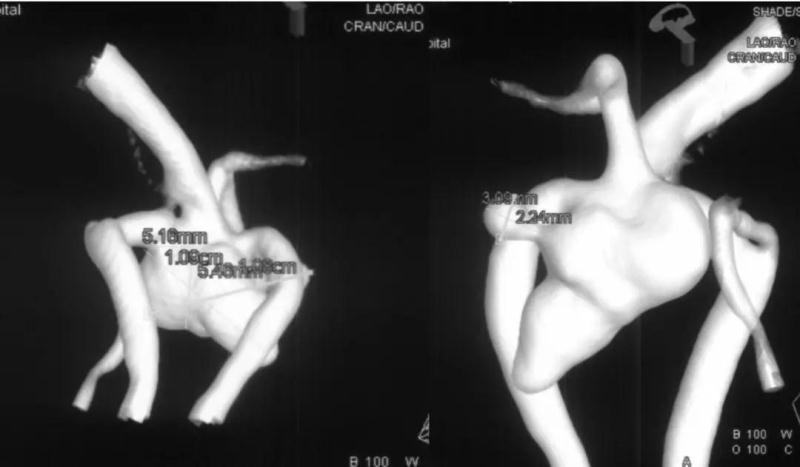
全脑血管DSA:提示前交通动脉瘤,形态不规则,呈宽颈,瘤颈宽5.16mm,瘤高5.46mm,瘤体最大径10.09mm。双侧A2开口均受累,瘤体指向左侧及前上方各有一小泡。左侧A1缺如。同时发现右侧大脑中动脉梭形动脉瘤,结合CT及动脉瘤形态考虑前交通动脉瘤为责任病灶。
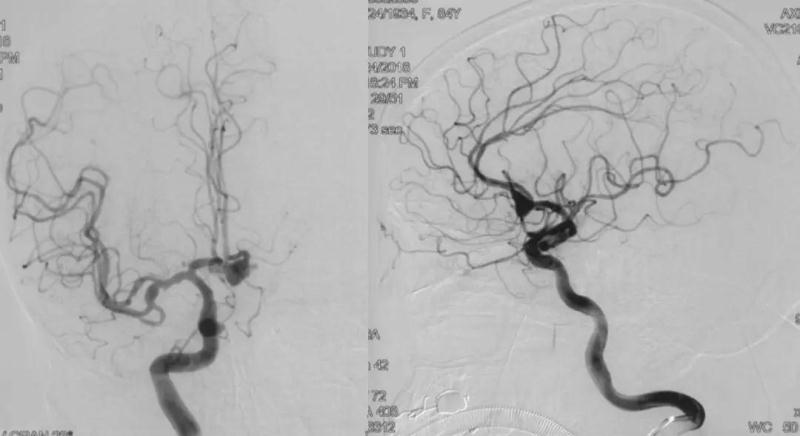
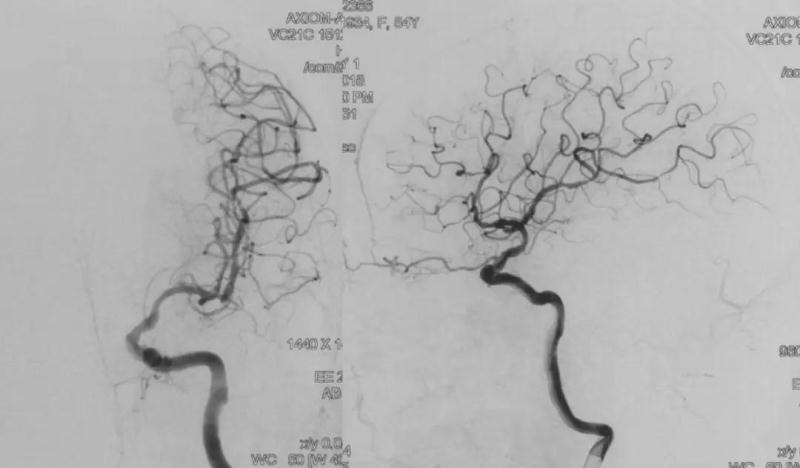
手术初步方案:
蛛网膜下腔出血诊断明确,发现前交通动脉瘤及右侧大脑中动脉动脉瘤,结合CT出血分布、动脉瘤大小形态考虑前交通动脉瘤破裂,拟行前交通动脉瘤栓塞术。
动脉瘤瘤颈很宽,双侧A2受累,对侧A1缺如,手术必须保护双侧A2。而同侧A2与A1呈180度成角,通过导管困难,如使用支架打开不充分可能性较大。通过左侧A2使用保护技术保护双侧A2是本病例治疗的关键。结合患者出血量较多、脑室略扩大等情况,选择使用球囊辅助+双导管栓塞技术进行栓塞。
工作角度:
使用透明成像选择工作角度以最好地显示双侧A2开口位置,但是C臂无法摆到位,在全麻时通过调整患者头位,重新转3D,C臂可以摆到需要的工作角度。
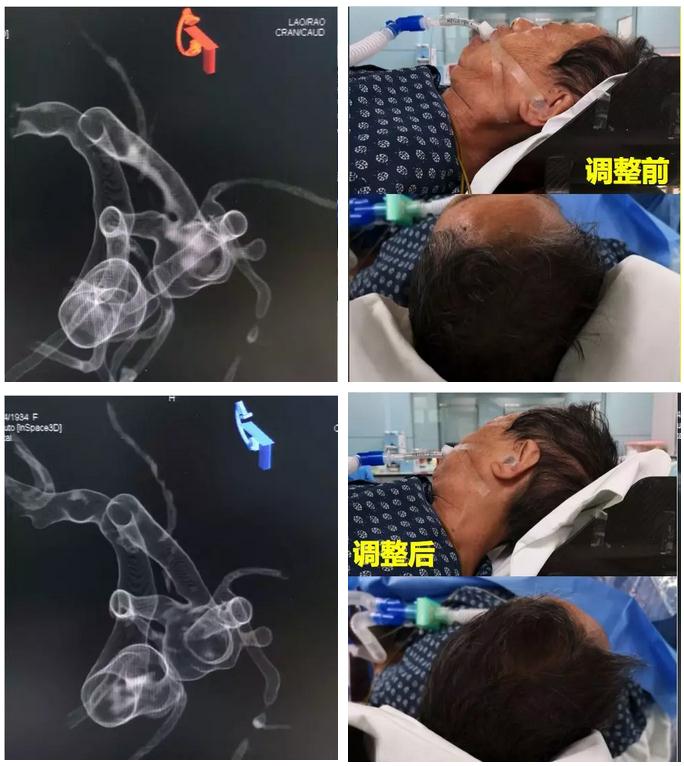
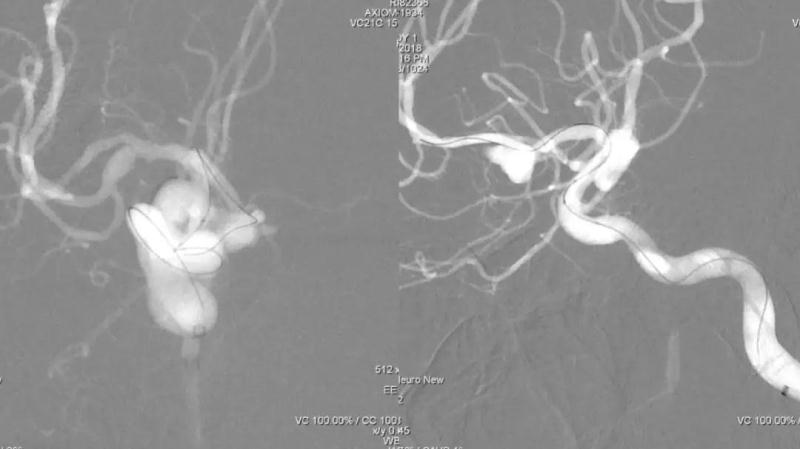
工作角度造影。由于过于汤会受颅底骨质的影响,图像质量有所牺牲,但能接受。正位显示瘤颈、双侧A2开口、侧壁上的小泡。侧位显示动脉瘤的整体形态,及前上方的危险结构,可能是破裂成分入路建立。
患者颈部血管迂曲,使用90cm 6F长鞘+0.072 115Navien建立入路。在过颈部动脉弯曲时较困难,使用双泥鳅导丝支撑下成功过弯,并在后续治疗中获得了良好的支撑。治疗过程中使用Scepter XC球囊及两根Echelon10微导管共三根导管,导管输送过程顺利,造成的影响主要是造影时显影较淡。
治疗详细过程:
Scepter XC 4.0/11到位
第一根Echelon 10 微导管到位
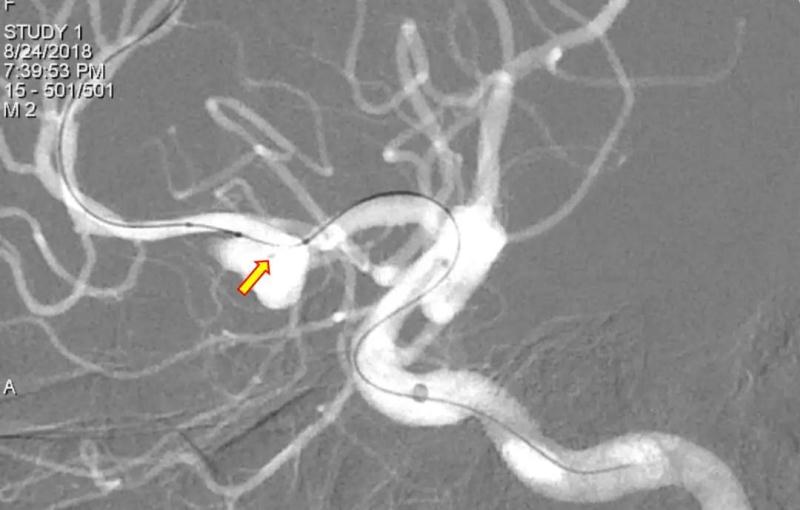
球囊封堵对侧A2,并过度充盈以帮助保护同侧A2。Echelon-10微导管(1号,S塑形使头端指向前上方的小泡方向)填入Target 360 Soft 7/30。
由于微导管指向前上方,圈对前上方的破裂小泡保护满意,另一部分圈在瘤主体内成篮满意,同侧A2得到充分保护。
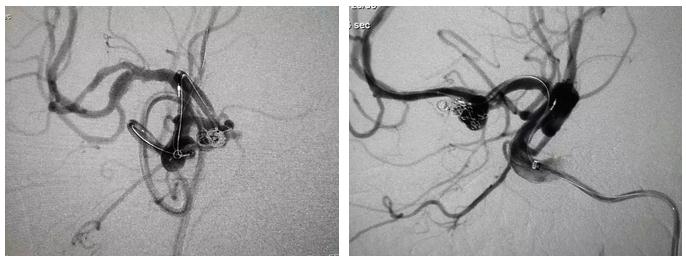
尽管Target 360是预制型状的圈,通常成篮后会很稳定,但后续填圈仍然可能使其整体向近端移位影响同侧A2。因此以微导管稳定住弹簧圈不解脱。使用另一根Echelon-10(2号,直头)超选入已成好的coil篮内。
再次充盈球囊,在2号Echelon填入Target 360 Soft 5/15。
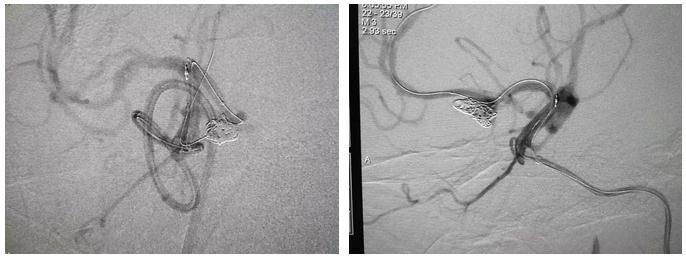
继续填圈,球囊不充盈。填入Target 360 Ultra 4/10 4/10 4/8 3/10。
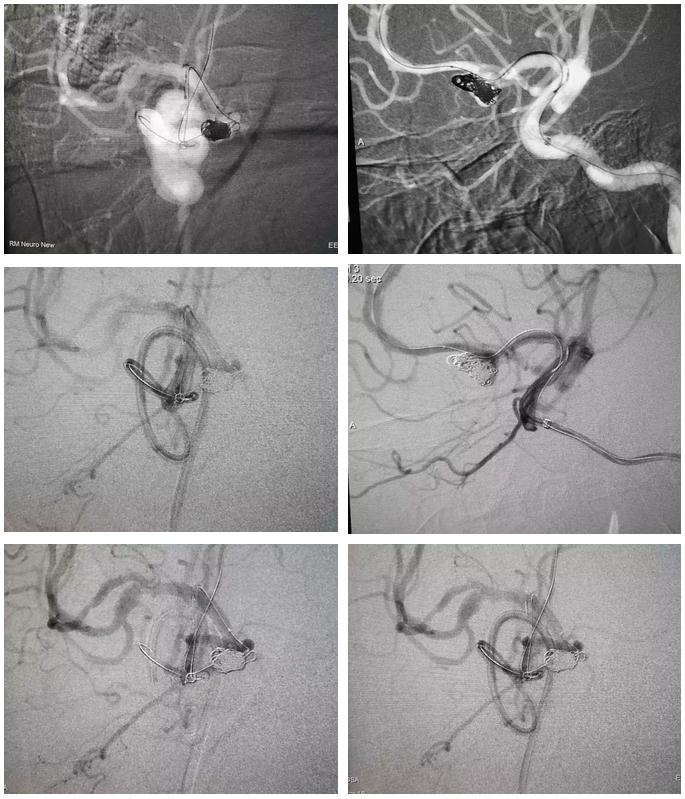
当填圈到一定程度后,后续的圈的显示不清,采用路图下填塞的方法,能更好的掌控圈的走形方向便于调整。
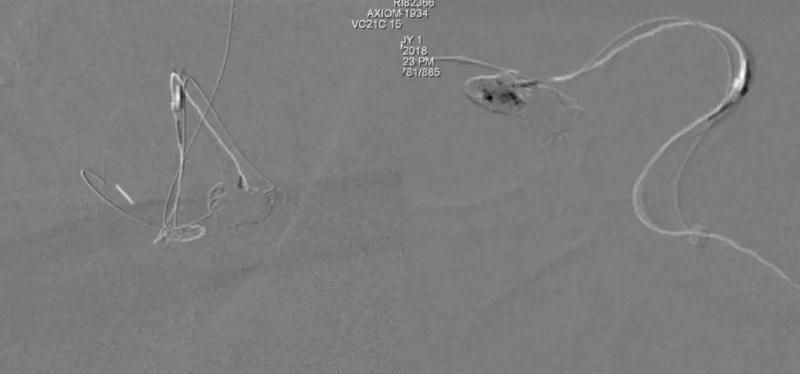
见管头移动至小泡方向,选用Target Helical Nano 1.5/4和Target 360 Nano 1.5/4各一枚,使部分袢进入小泡。填塞过程中圈易突入瘤颈,故在球囊充盈下完成填圈。
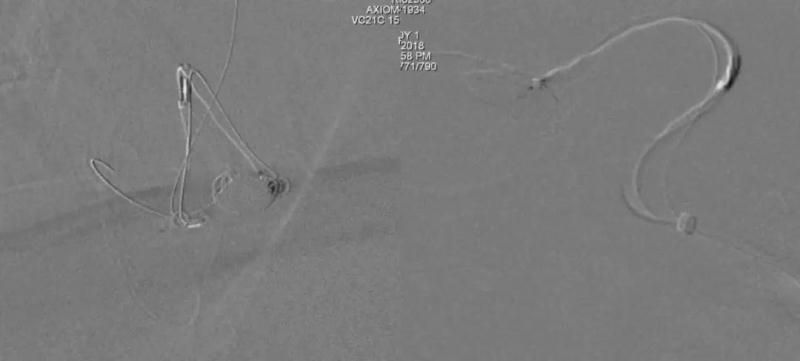
造影见目前的主要残留位于动脉瘤后下部。故撤出2号Echelon,重新塑形使头端呈J形,重新超选动脉瘤。填入Target 360 Ultra 3/8。
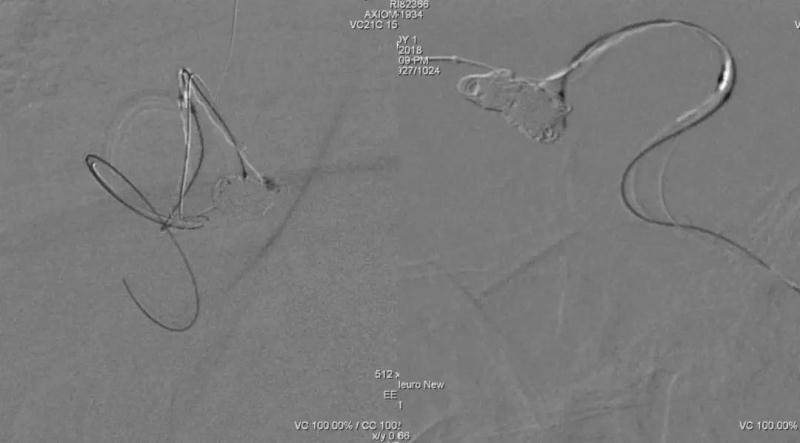
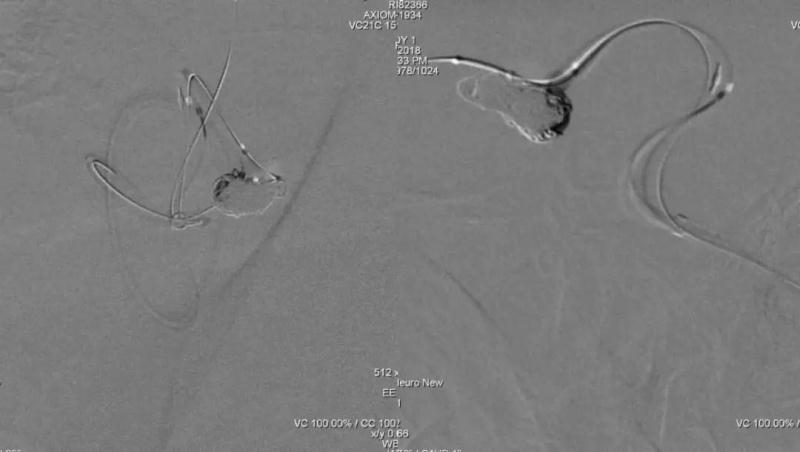
Final control 显示双侧A2保护满意,瘤体近全栓塞,两个小泡均不显影,故结束手术,依次退出3根导管。