【李小勇脑脊液中心治疗过程和结果】
患者女 ,16岁,黑龙江大庆人。
一、李小勇脑脊液中心入院前病史
2017年10月31日患者出现发热伴呕吐,自行口服退热药及物理降温2天后即2017年11月3日,病情稍有好转可进食,但数小时后再次发热,体温升高至38.9℃,前往当地的黑龙江省大庆某医院就诊,入院当天给予静脉滴注阿奇霉素及炎琥宁抗炎治疗,输液过程中患者体温反而更高达39.5℃,并呕吐。
住院次日即2017年11月4日,病情仍未缓解,并因眩晕只能卧床,静脉输液补充营养好转后少量进食,但夜间无法入睡,后半夜开始出现头痛、口服止疼药后有所缓解。
发病后第6天即2017年11月5日,患者出现渐进性意识不清,肢体活动不协调,急诊至当地上级的第2家的黑龙江省大庆市某三甲医院,查头颅CT示幕上脑室扩张,室周脑水肿(图-1),医生考虑有脑炎可能,建议转至更高级别医院进行治疗。
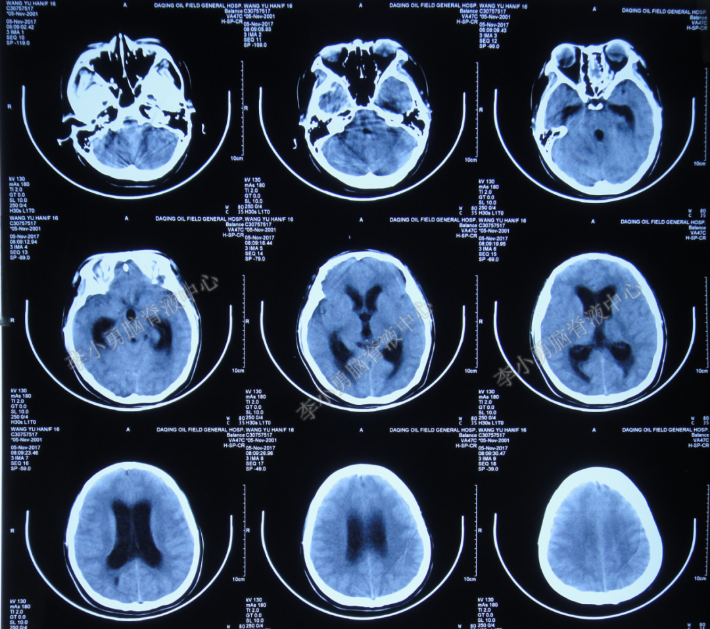
图-1:头颅CT(2017年11月5日)
当日(2017年11月5日)即发病后第6天,前往更上级的第3家位于黑龙江省哈尔滨的某三甲医院神经内科就诊并住入ICU病房,给予治疗脑炎药物(具体不详)。但当天夜间病情进一步加重,呼吸功能差给予气管插管呼吸机辅助通气。
发病后第7天(2017年11月6日)查头颅MR:脑积水、双侧脑室间质性水肿、小脑水肿严重,小脑扁桃体下疝(图-2)。
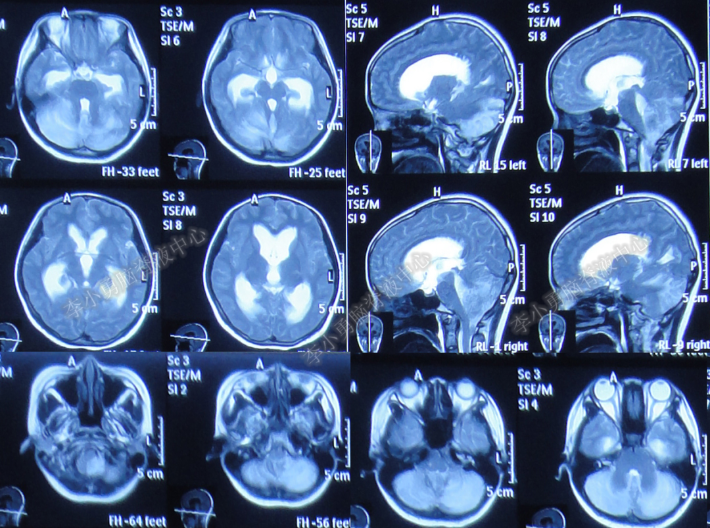
图-2:头颅MR(2017年11月6日)
为缓解脑积水,当天急诊进行了“右额脑室引流术”,术后引流出清亮透明脑脊液,取脑脊液化验排除结核和其它细菌性脑炎可能,倾向于怀疑病毒性脑炎或者狼疮性脑炎可能。
发病后第8天即脑室引流术后第2天即2017年11月7日,查头CT:脑积水较前缓解,但双侧小脑半球有低密度灶,考虑缺血性病变(图-3)。医生考虑“小脑水肿严重,而且存在小脑扁桃体下疝”,于是又在当日急诊行“小脑后颅窝去骨瓣减压术”。
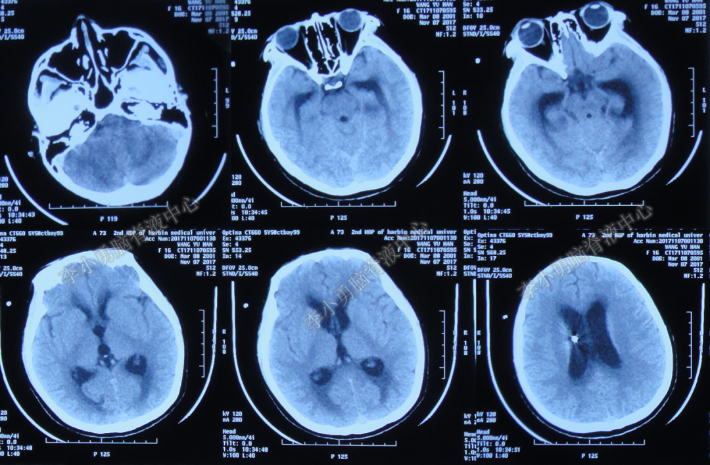
图-3:头颅CT(2017年11月7日)
但后颅窝减压术后患者仍然昏迷,呼吸机辅助呼吸,心率快,伴有应激性胃溃疡出血。手术次日2017年11月8日,查头CT:双侧脑室旁低密度,考虑间质性脑水肿,静脉窦局部密度不均,左侧横窦密度增高。考虑“静脉窦血栓”(图-4)。
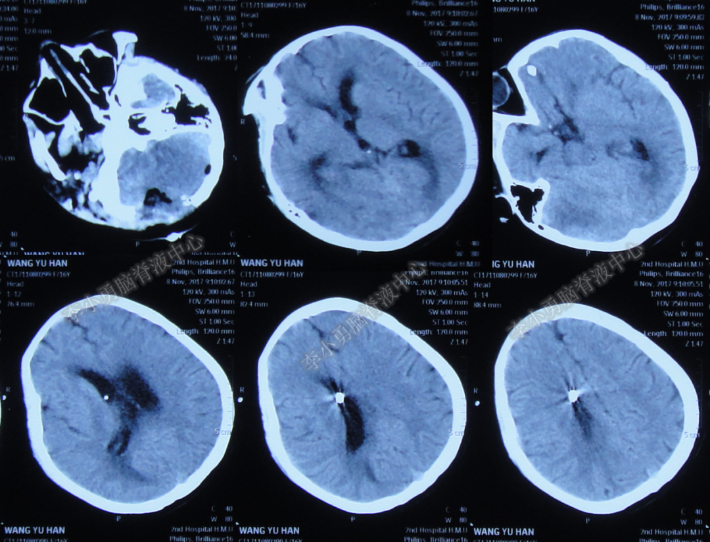
图-4:头颅CT(2017年11月8日)
2017年11月10日即脑室外引流术后第4天出现侧脑室引流不通畅,医生给予行腰穿抽取出清亮脑脊液,便拔除了脑室外引流管。查头MR:考虑小脑扁桃体下疝,可疑“静脉窦血栓”(图-5)。
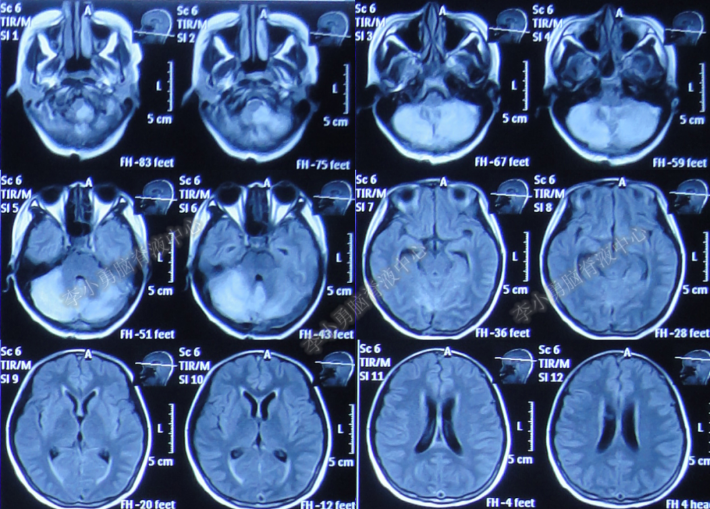
图-5:头颅MR(2017年11月10日)
发病后13天即2017年11月12日,进一步查头颅MRV示:小脑两侧静脉栓塞,怀疑“静脉窦血栓”(片子遗失)。
发病后13天即2017年11月13日(第3家医院治疗9天),进行全院会诊,考虑为狼疮性脑炎合并静脉窦血栓可能,同时家属携病历资料到北京某著名三甲医院请风湿免疫科专家会诊也诊断为狼疮性脑炎,并建议“加大激素用量冲击3天左右;采用免疫制剂,采用较温和抗凝剂抗凝,同时观察胃出血情况”的治疗方案。
2017年11月14日发病后第15天,意识逐渐开始恢复,但尝试脱呼吸机拔除气管插管失败。在拔除气管插管后患者不能吞咽、咳痰,心率增高,呼吸急促,再次重新插管,呼吸机辅助呼吸并镇静。
2017年11月16日即发病后第17天加大激素用量冲击治疗3天后,查头MRV显示“静脉窦血栓有所缓解”,但“仍有新的栓塞形成”(图-6)。继续抗凝治疗,同时应用丙种球蛋白,激素开始减量,但此时又体温升高至38.6℃。
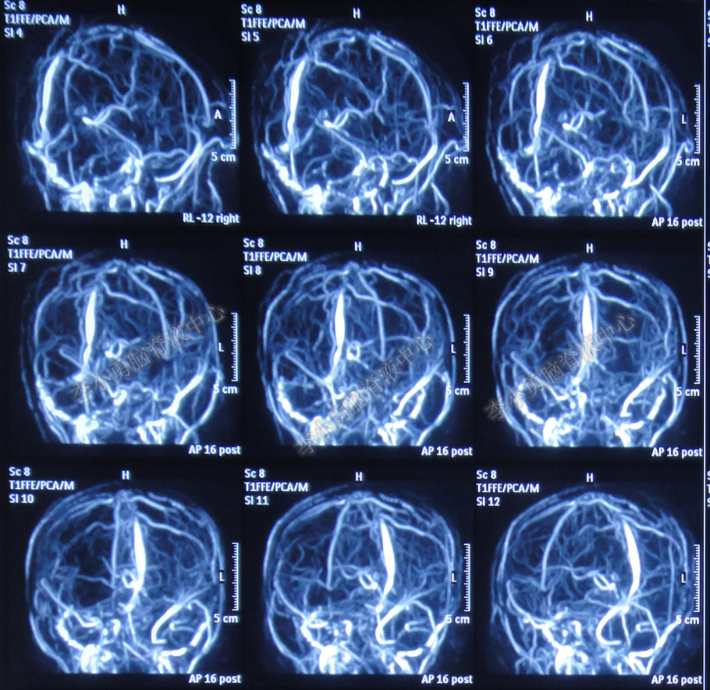
图-6:头颅MRV(2017年11月16日)
2017年11月17日即发病后第18天(第3家医院治疗13天),查肺部CT:肺部感染,于当日下午行“气管切开术”, 仍间断发热。而且在2017年11月22日即发病后第23天,又出现高热达到39.8℃,心率140-150次/分,经过对症处理得以缓解。
2017年11月24日即发病后第25天,经积极对症治疗,逐渐脱离呼吸机,但当晚再次病情加重,出现发热并恶心呕吐,次日2017年11月25日,复查头CT:小脑半球仍存在低密度灶影,后颅窝皮下积液(图-7)。
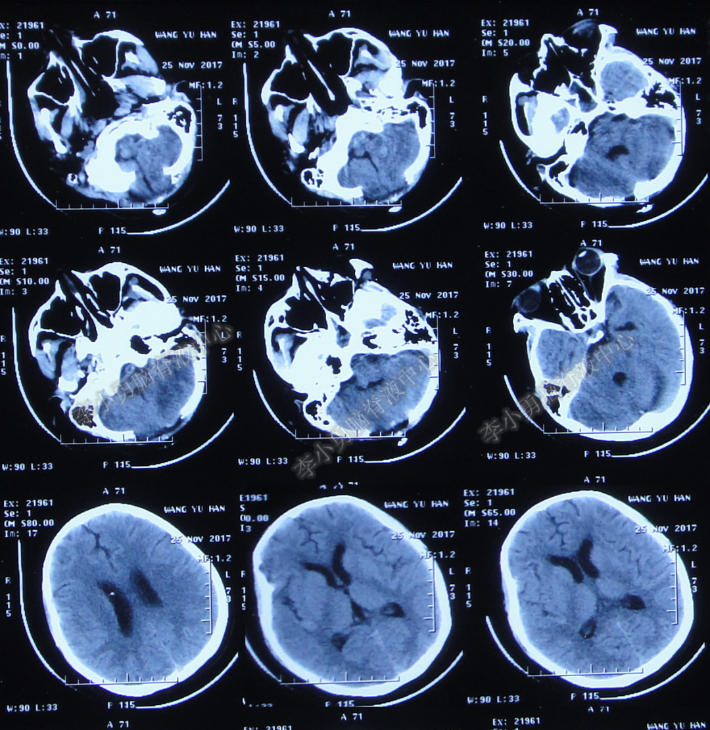
图-7:头颅CT(2017年11月25日)
2017年11月27日即发病后28天即后颅减压术后20天,患者仍然存在反复发热,而且后颅窝减压手术伤口愈合不良,仍未能拆线,并伴有皮下积液,医生给予“腰大池持续引流术”并留取脑脊液细菌培养。
2017年11月29日即发病后30天,脑脊液细菌培养结果为:鲍曼不动杆菌,对米诺环素、替加环素敏感。根据药敏结果更换替加环素抗感染治疗,但仍有发热。
2017年12月2日即腰大池外引流术后第5天,腰大池引流管意外脱落,再次给予“腰大池置管外引流术”。
发病后第35天即2017年12月4日,病情进一步恶化,出现呕吐不止,无法进食,烦躁不安,夜间无法入睡。家属心急如焚,经多方打听,于是紧急转至北京的李小勇脑脊液中心寻求进一步治疗。
二、在李小勇脑脊液中心治疗经过和结果
2017年12月6日(即发病后37天)患者住入李小勇脑脊液中心。入院时:表情淡漠,昏睡状态,无法进食,平车推入病房;头枕后正中见长约10cm手术切口瘢痕,愈合不佳,尚有缝线未拆,可触及皮下积液;气管切开后状态,有颈强直或抵抗(脑膜炎刺激征);腰背部可见一引流管,引流通畅,引流液约150ml,色黄伴脓性沉淀物;四肢肌力III级(图-8)。头颅CT:幕上脑室系统略扩张,后枕部皮下积液(即发病后28天)。
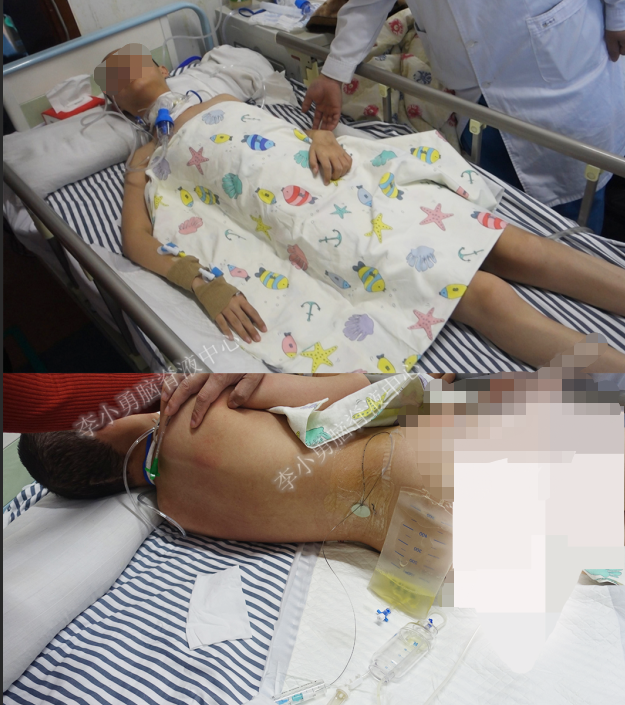
图-8:入院时(2017年12月6日)
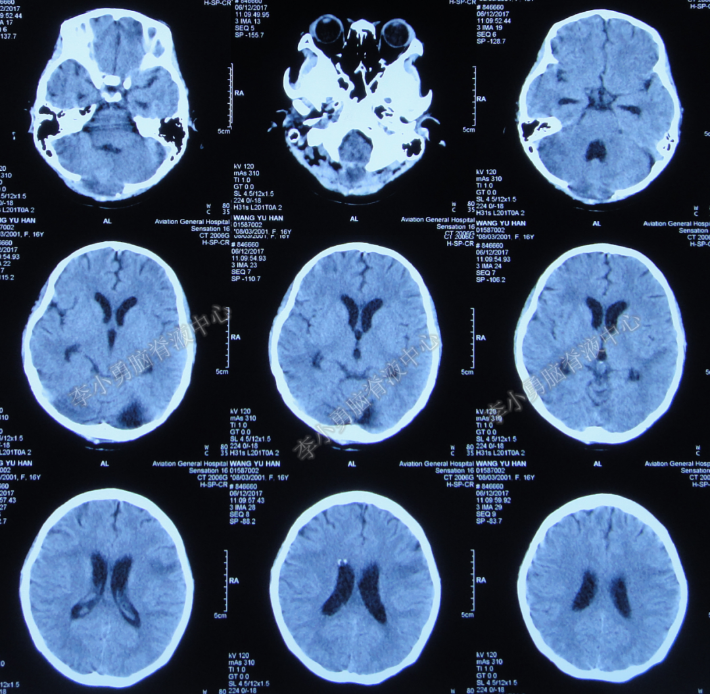
图-9:头颅CT(2017年12月6日)
入院当天给予了脑室外引流术+腰大池引流管拔除术,术中可见脓性浑浊脑脊液流出,术后当天头颅CT(图-10)。
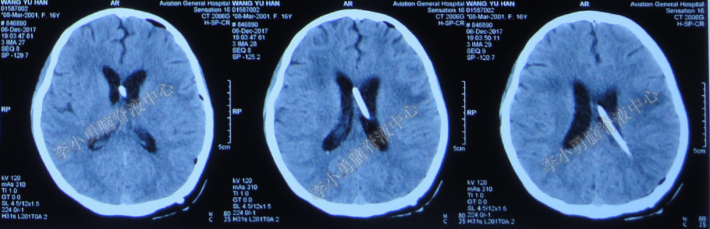
图-10:2017年12月6日术后头颅CT
2017年12月9日入院后第3天,术中留取的脑脊液细菌培养结果回报:大肠埃希菌、鲍曼不动杆菌混合生长。根据药敏试验结果调整抗生素治疗,病情有所好转,发热逐渐消退,意识水平好转为嗜睡,后颅窝皮下积液消失。
但2017年12月25日即患者入院后第19天,开始出现频繁呕吐,复查头颅CT:四脑室较前明显扩张(图-11)。建议进行四脑室外引流术,而家属担心手术风险,要求保守治疗,继续观察,给予留置空肠管补充肠内营养。
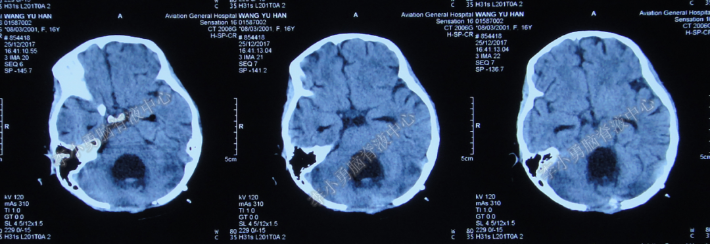
图-11:头颅CT(2017年12月25日)
2017年12月28日即入院后第22天,患者仍然呕吐严重,意识加深为昏睡,再次复查头颅CT示四脑室扩张较前加重,室周水肿加重(图-12),于是家属最终同意四脑室引流术。
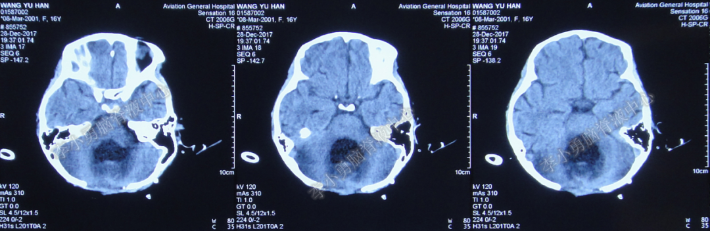
图-12:头颅CT(2017年12月28日)
2017年12月29日(入院后第23天),进行了四脑室外引流术,术后复查头颅CT示四脑室缩小,引流管位置良好(图-13),术后意识状态由昏睡好转为嗜睡。
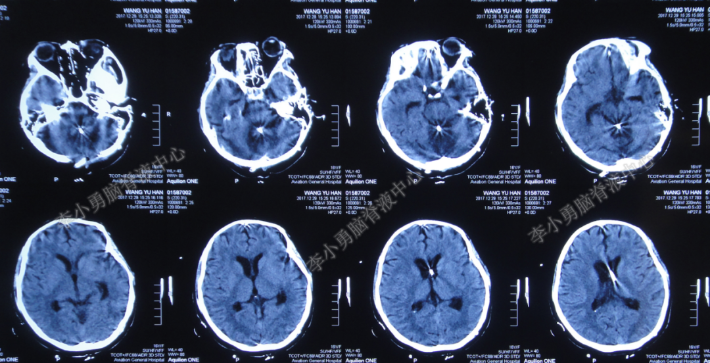
图-13:头颅CT(2017年12月29日)
2018年2月23日(入院后第56天)复查头颅CT:引流效果良好,脑室系统较前明显缩小(图-14)。
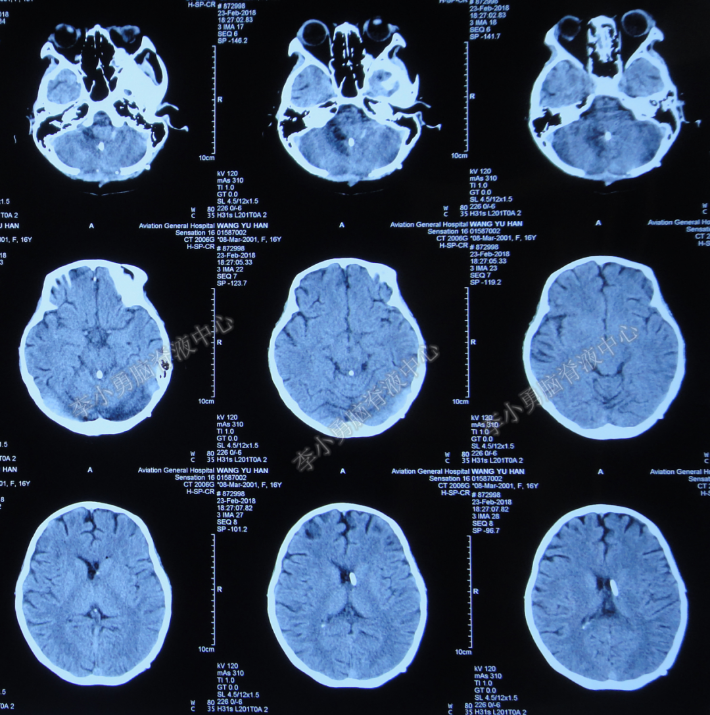
图-14:头颅CT(2018年2月23日)
但2018年3月8日(入院后第69天),突发四脑室引流管堵塞,急查头颅CT示四脑室周围小脑出血(图-15),但血肿量不多,且病情无明显恶化,继续观察处理。
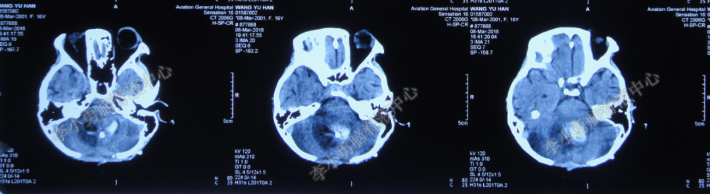
图-15:头颅CT(2018年3月8日)
2018年3月14日(入院后第75天)即小脑出血后6天,复查头颅CT:小脑出血较前明显减少(图-16)。
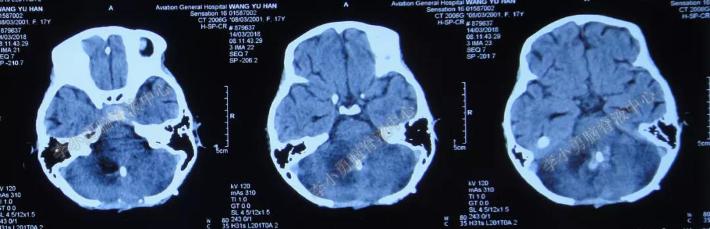
图-16:头颅CT(2018年3月14日)
2018年5月12日(入院后第134天),复查头颅CT示脑室系统较前明显缩小,右侧小脑半球存在一小囊性病变(图-17),脑脊液化验指标正常,遂于2018年5月14日(入院后第136天)行脑室腹腔分流术。
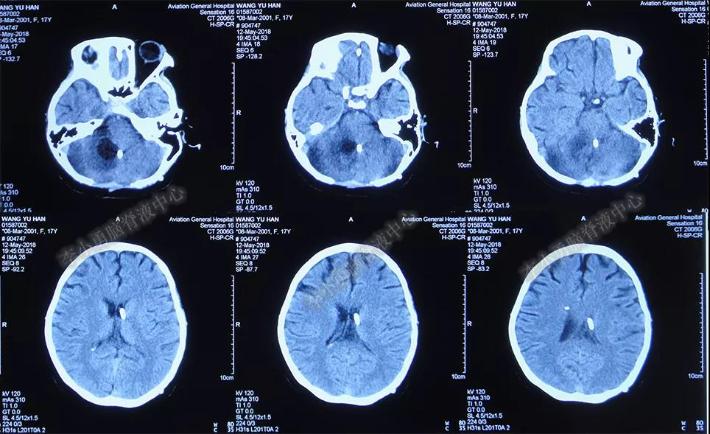
图-17:头颅CT(2018年5月12日)
2018年6月12日(入院后第165天),复查头颅CT示:右小脑半球囊腔较前略增大(图-18),但恢复较好,可在搀扶下起身站立迈步,2018年6月16日(住院后第169天)出院(图-19)。
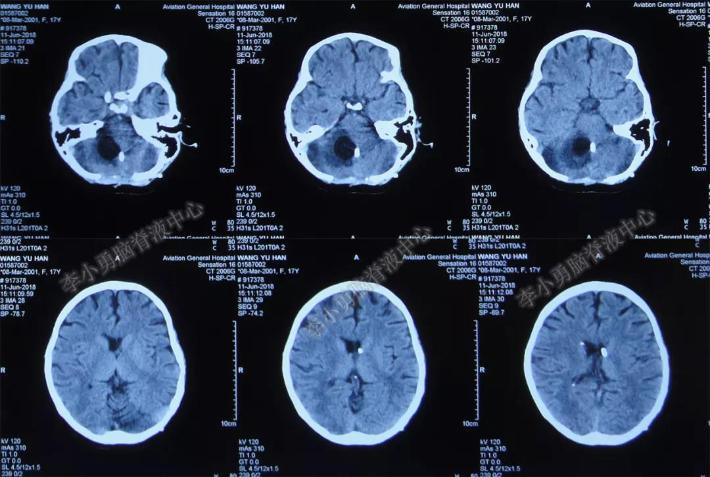
图-18:头颅CT(2018年6月12日)

图-19:出院时(2018年6月14日)
三、第1次李小勇脑脊液中心出院后随访
2018年9月7日(李小勇脑脊液中心第一次出院后83天),因意识障碍逐渐加重住入之前的第3家的黑龙江哈尔滨某三甲医院,复查头颅CT:发现脑室变大(片子遗失),当天急诊取出分流管腹腔段,检查发现脑脊液引流正常,于是重新放回腹腔。
术后第1天2018年9月8日复查头颅CT示脑室较前缩小(片子丢失),患者意识变清醒。
但是术后第4天2018年9月11日,患者意识状态再次变差,复查头颅CT脑室变大,当日急诊行脑室腹腔分流管外置术,术后意识有所改善,四脑室引流不畅,但侧脑室每日正常引流250ml脑脊液,脑脊液细菌培养仍为鲍曼不动杆菌。该院医生多次和患者父母谈话,告知病情危重,预期治疗效果不佳,让其有个“心理准备”。
于是家属无奈的在2018年9月30日将患者转回当地卫生院准备放弃治疗。转回当地医院后患者反而病情逐渐有所好转,但语言思维能力大约像七八岁孩子(语速慢,吐字不清晰),运动功能恢复较差。
2019年1月2日开始发现引流液浑浊,内有絮状物,为求进一步诊治再次来到北京的李小勇脑脊液中心进行专科治疗。
四、第2次在李小勇脑脊液中心治疗经过和结果
2019年1月7日(距第1次李小勇脑脊液中心出院后215天),因腹腔外置引流管内引流液出现絮状物,再次入住李小勇脑脊液中心。
入院时:双侧外展神经麻痹,声音嘶哑,咽反射迟钝,吞咽功能差(图-20)。复查头颅CT示:右侧小脑半球囊腔较前明显扩大(图-21)。
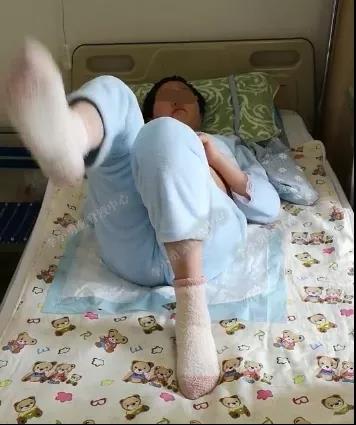
图-20:2019年1月7日
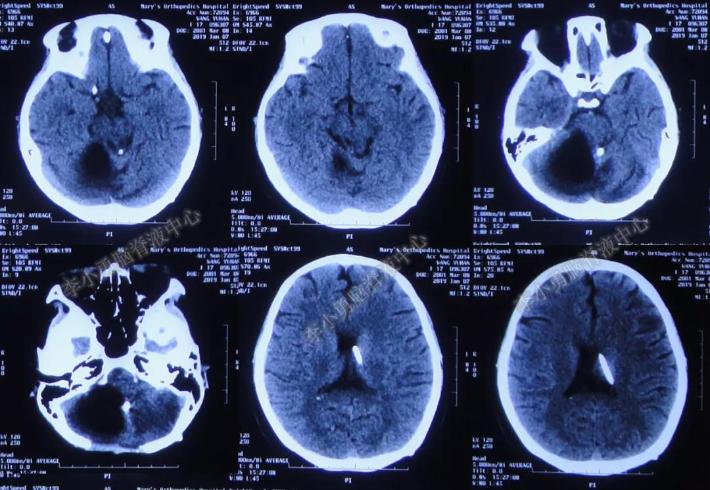
图-21:头颅CT(2019年1月7日)
2019年1月11日(二次入院后第4天),进行了侧脑室引流管更换术。
2019年1月16日即术后第5天,复查头颅CT:引流管位置良好,但右侧脑室略增大。小脑囊肿较前无明显变化(图-22)。脑脊液逐渐变澄清,絮状物消失。多次脑脊液细菌培养阴性。
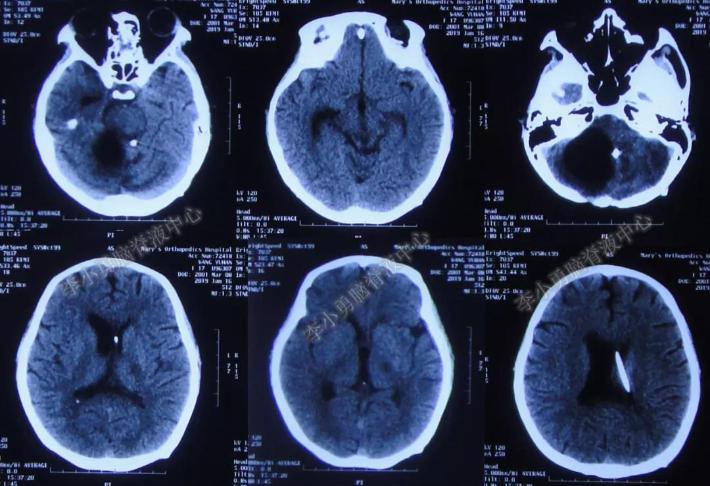
图-22:头颅CT(2019年1月16日)
2019年2月18日即术后第7天,因右小脑半球巨大囊肿无法消失,给予行四脑室腹腔分流管拔除术+小脑囊肿腹壁外引流术,术后当天复查头颅CT示:引流管位置良好(图-23)。
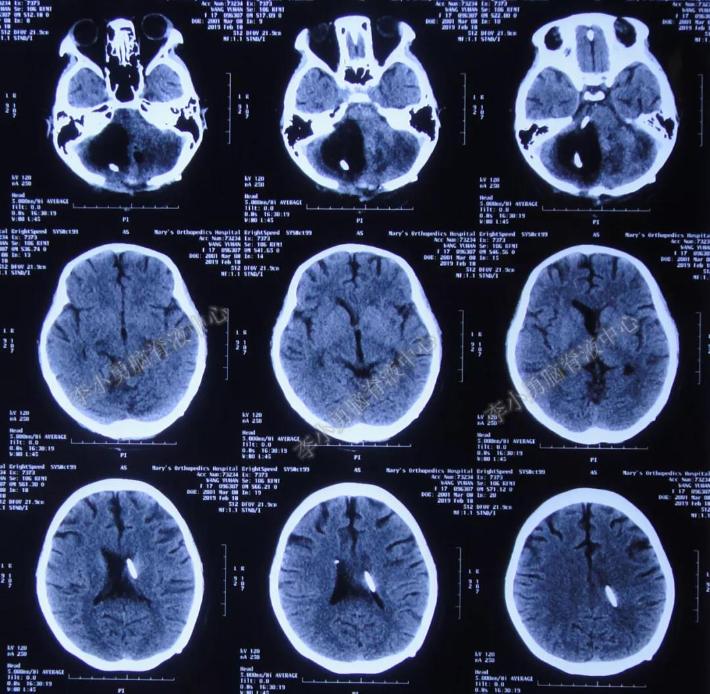
图-23:头颅CT(2019年2月18日)
2019年3月16日(第2次入院10天),复查头颅CT示右侧小脑囊肿较前明显缩小(图-24)。
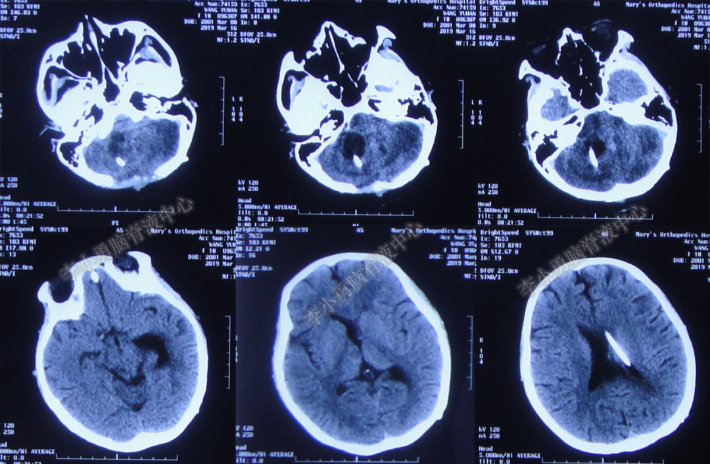
图-24:头颅CT(2019年3月16日)
2019年3月26日(第2次入院20天),复查头颅CT示:小脑囊肿消失,四脑室无扩张(图-25),脑脊液化验结果正常。
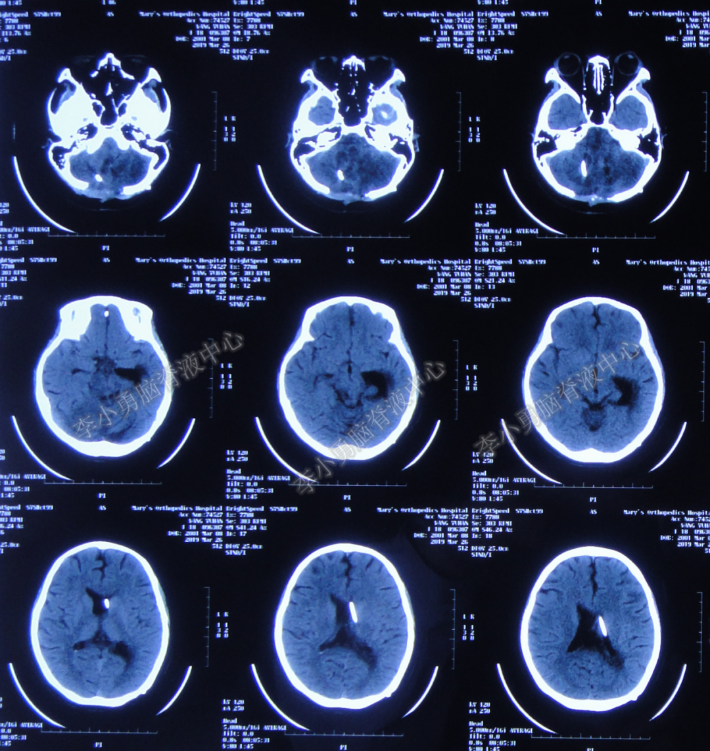
图-25:头颅CT(2019年3月26日)
2019年3月26日CT检查后当天,行囊肿引流管拔除术+侧脑室腹腔分流术。术后第一天复查头颅CT:引流管拔除后小脑无异常,侧脑室大小大致正常(图-26)。
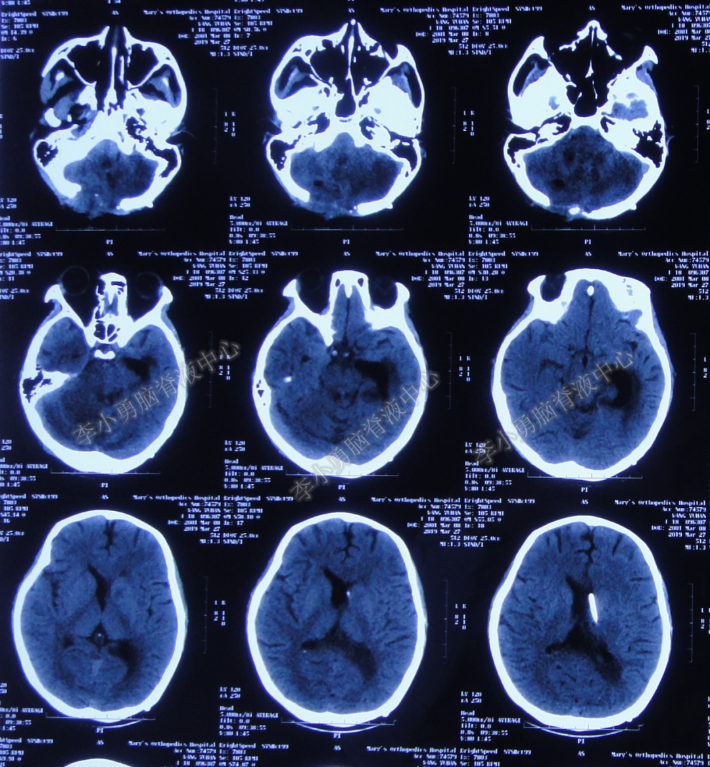
图-26:头颅CT(2019年3月27日)
患者脑室腹腔分流术后恢复良好,2019年4月8日(住院3个月)出院,出院时:饮食正常,言语交流基本正常,能在家人搀扶下站立行走(图-27)。

图-27:出院时2019年4月8日
五、出院后随访
患者出院后1年零3个月即2020年7月15日,已经恢复到能独立站起,能做蹲下站起的动作,能独立行走但稍不稳,能够基本生活自理,但行动略迟缓(图-28)。

图-28:2020年7月15日能独立站起
(完)
〔本典型病例所涉及的图片和视频均经患者本人同意,如有异议,请联系该内容发布方〕

开设“脑脊液神经外科学”学科
提出“脑脊液神经外科学”理念和理论
建立脑脊液病专科病房(原航空总医院脑脊液科)
中国神经外科专家、中国工程院院士王忠诚教授早期博士
美国神经外科显微手术专家Rhoton教授博士后学者
原北京天坛医院神经外科专家
原北京市神经外科研究所神经内分泌实验室主任
原北京市神经外科研究所神经解剖研究室主任
擅长领域:
从事脑脊液神经外科学临床研究30多年,总结提出了脑脊液科综合治疗法,擅长各种脑积水、脑积水手术并发症、术后脑膨出和颅骨修补、颅内感染等各类脑脊液病的治疗。常见脑脊液疾病:
1.脑积水分流失败:分流感染,分流管(反复)堵塞。
2.脑积水内镜“微创”“不放管”术失败:脑室仍大,术后又分流/引流, 颅内感染,婴儿脑积水术后头仍大(注:为“内镜术”的失败!)。
3.脑脊液引流性颅内感染:腰大池/脑室引流管堵塞,腰大池/脑室引流所致颅内感染。
4.原发和继发脑积水,开颅区脑膨出/头皮溃疡/刀口脑脊液漏,术后刀口区积液,脑外积液。
5.婴儿脑积水或“大头娃娃”早期型:(注:不要盲目“首选内镜术!)。
6.经鼻经蝶垂体瘤等显微或内镜术后颅内感染/脑脊液漏。
7.脑脊液鼻漏修补术“反复”失败:创伤后型/手术后型/自发型。
8.脊髓空洞/小脑扁桃体下疝(Chiari畸形)/脑积水:(随机单一症/随机二联症/三联症)。
9.引起以上“医源并发症性”的一般神经外科性疾病:脑外伤、脑出血、脑动脉瘤、脑血管畸形、颅脑和颅底以及脊髓肿瘤、颅内感染、脑脊液漏、小脑扁桃体下疝畸形、脊髓空洞、面肌痉挛、三叉神经痛、舌咽神经痛等。
10.神经内科型脑膜炎(化脑/结脑/真菌/病脑)及其脑积水或顽固高颅压并发症。
出诊地点一:北京北亚骨科医院李小勇脑脊液中心
出诊时间:周一、三、四、五全天,周二上午
出诊地点二:北京清华长庚医院
出诊时间:周二下午
交流咨询:13651375487(微信同号),扫码关注我!


































