神经内镜因具有抵近观察、局部放大、极高清晰度等特点,在神经外科临床得到广泛应用,已成为当前神经外科发展最为迅速的微创技术之一。南通大学附属医院神经外科施炜、陈建教授团队致力于神经内镜技术的应用与推广,取得一定成绩。最近完成二例内镜下经眶上外侧入路行鞍上脑膜瘤切除,与大家分享如下:
CASE 1:
蔡**,女,53岁。右眼进行性视力障碍四年,伴左眼视物模糊两月余。体检:患者右眼仅有光感,左眼视力也明显下降,仅为0.6。
核磁共振所见:
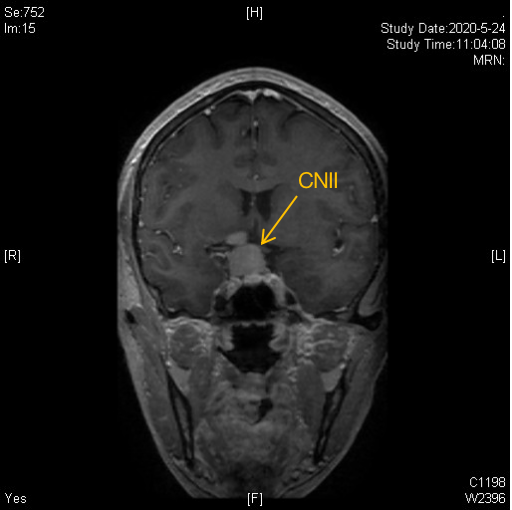
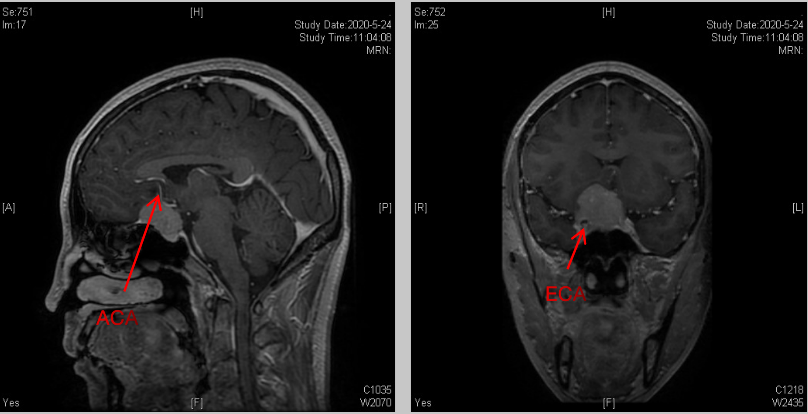
鞍区见不规则异常信号影,大小约34*28*30mm,有明显强化,肿瘤上方抵近大脑前动脉及前交通动脉复合体,右侧包裹颈内动脉。肿瘤向右上方生长,已突破鞍隔,并向右上方压迫视交叉。
根据患者临床表现,结合头颅磁共振,鞍结节脑膜瘤诊断明确。因肿瘤位置深在,邻近很多重要神经血管,手术风险极高。施炜院长、陈建主任团队反复讨论,决定采用经右额眶上外侧LOS入路,神经内镜下行鞍结节脑膜瘤切除。
体位与切口
术中所见:
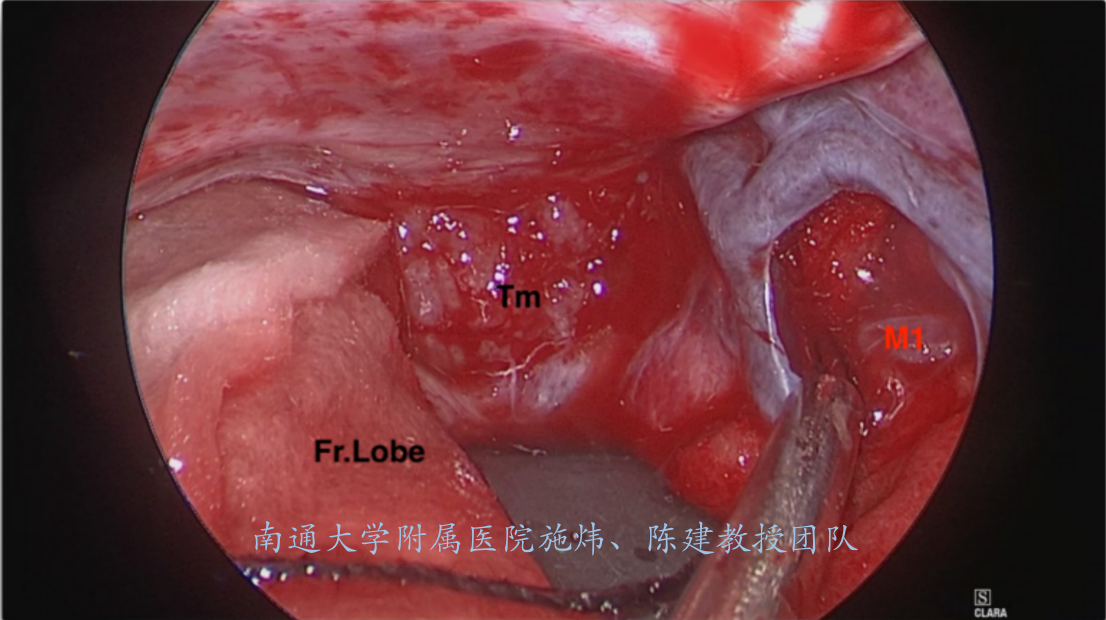
磨平前颅底及蝶骨嵴,内镜下切开侧裂近端蛛网膜,排放脑脊液,牵拉额叶,暴露肿瘤,肿瘤境界清楚。
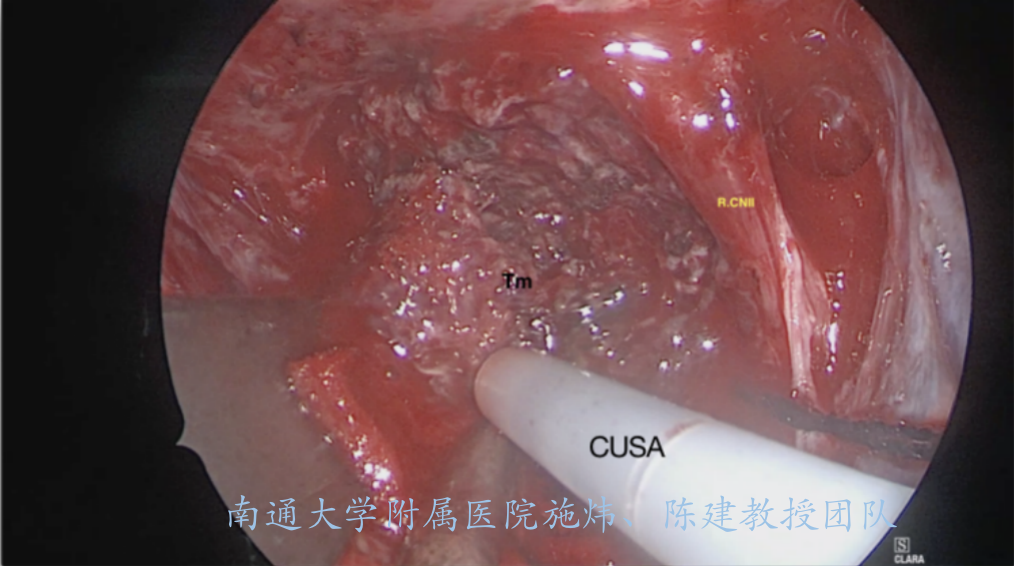
肿瘤质地较韧,游离肿瘤与前颅底的附着面,再分离肿瘤与周围组织的边界,逐步分块切除,见右侧视神经被肿瘤包裹推挤压薄,右侧视神经红色变性,肿瘤充满第二间隙,超声刀(CUSA)逐步缩小肿瘤体积。

见对侧视神经、对侧大脑前动脉A1段与肿瘤相贴。视交叉被肿瘤顶向后上方,肿瘤完全包裹右侧颈内动脉,逐步缩小肿瘤体积,暴露颈内动脉及视神经,后方见红色垂体柄。

电凝颅底硬脑膜出血点。
术后MRI所见:

术后复查核磁,肿瘤全切。患者恢复良好,四肢活动良好。右眼较术前视力明显改善,可数指。
CASE 2:
袁**,男,70岁。阵发性头晕三月余,加重一月。
体检:患者查视力双眼0.3,视野双眼颞侧偏盲。
核磁共振所见:
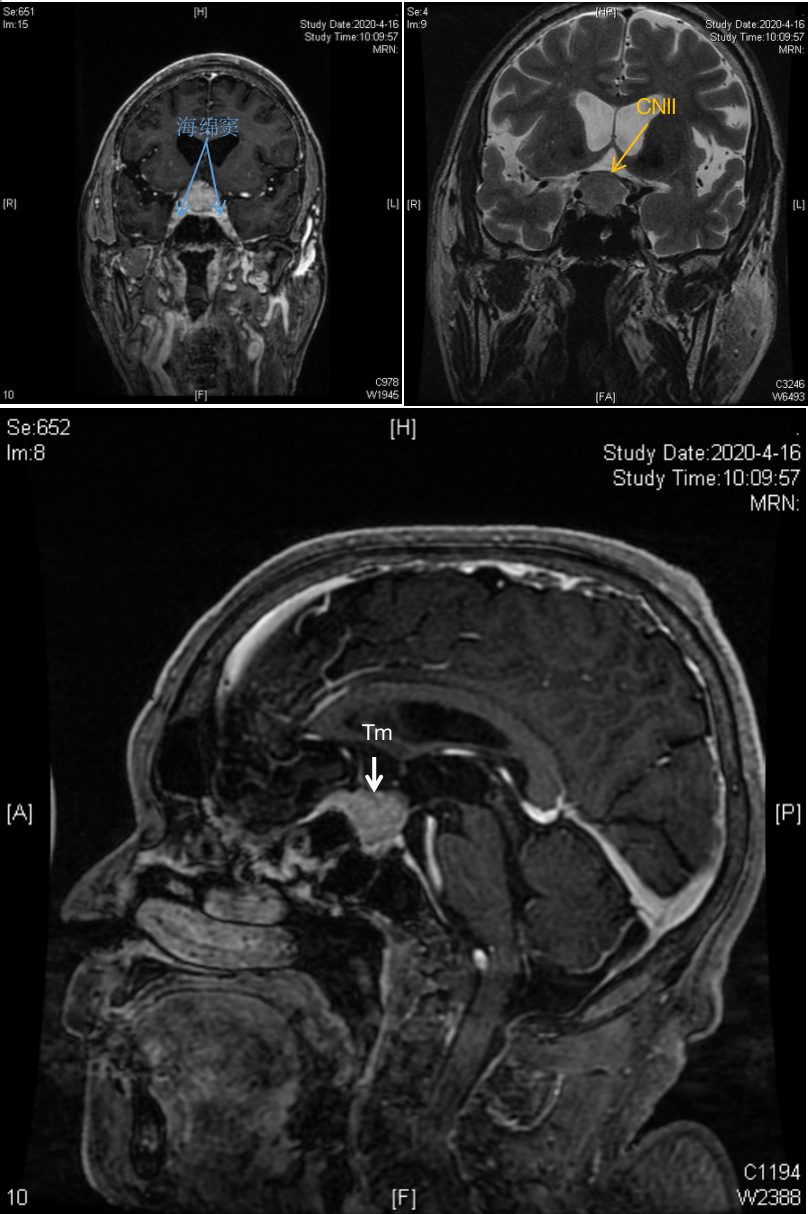
鞍区可见哑铃形异常信号,大小约2.2*3.0*2.6cm,边缘清晰,增强后明显均匀强化,局部紧贴双侧海绵窦,蝶鞍扩大,鞍底稍下陷,视交叉受压上移。

切口与体位
术前留置腰大池,取右侧眶外侧入路,切口长约10cm,铣下约6*4cm骨瓣。
术中多见:

磨平前颅底,打开腰大池引流,牵拉额叶,暴露肿瘤及右侧视神经。


肿瘤包裹右侧视神经管,质地较软,血供丰富,与脑组织分界清楚。游离肿瘤与前颅底的附着面,以CUSA逐步分块切除肿瘤。

缩小体积后见对侧视神经与颈内动脉,肿瘤与周围组织粘连紧密,锐性分离,后方见垂体柄。镜下全切肿瘤。

电凝颅底硬脑膜出血点,创面严密止血。
术后MRI所见:
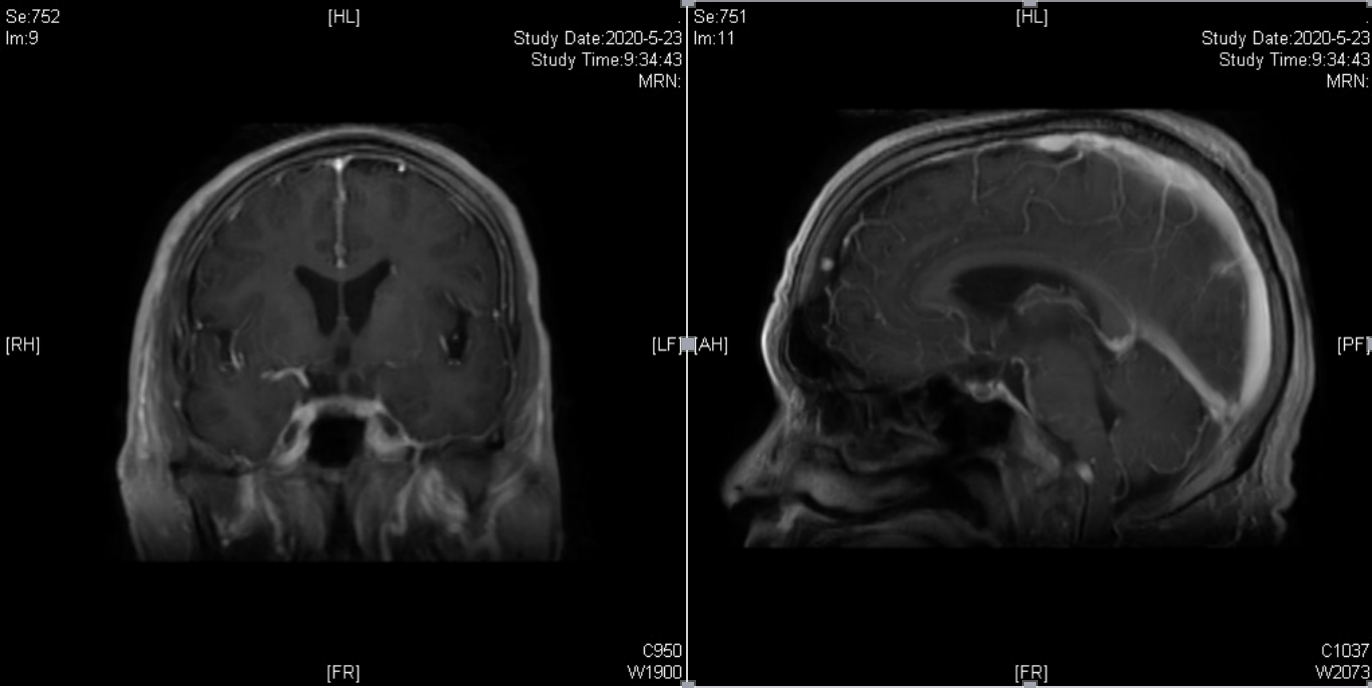
术后复查核磁,肿瘤全切;患者恢复良好,头晕症状明显缓解,四肢活动良好。
南通大学附属医院神经外科作为中国医师协会神经内镜医师培训基地,是省内较早开展神经内镜技术的单位之一,在手术适应症的把握、术前诊断、围术期处理及多学科联合诊治等方面拥有丰富的经验。我们的内镜团队拥有先进的理念及一流的设备,不仅将内镜技术熟练的运用到许多鞍区病变,微血管减压(MVD)、松果体区肿瘤以及其他一些复杂的颅底病变也是我们擅长的领域。
作者:
南通大学附属医院神经外科
施炜 陈建 倪兰春 徐希德 蒋诗辰 宋朱桓 王秦伟




