病史:女性,79岁,高血压冠心病20年,1年前脑梗死病史并脑动脉硬化、多发腔隙性脑梗死软化灶。
入院时情况:昏迷状态,血压200以上。
年龄较大,病史多,出血量大,破坏力较强,预后不良。家属不愿开颅手术,建议病情稳定行穿刺手术。
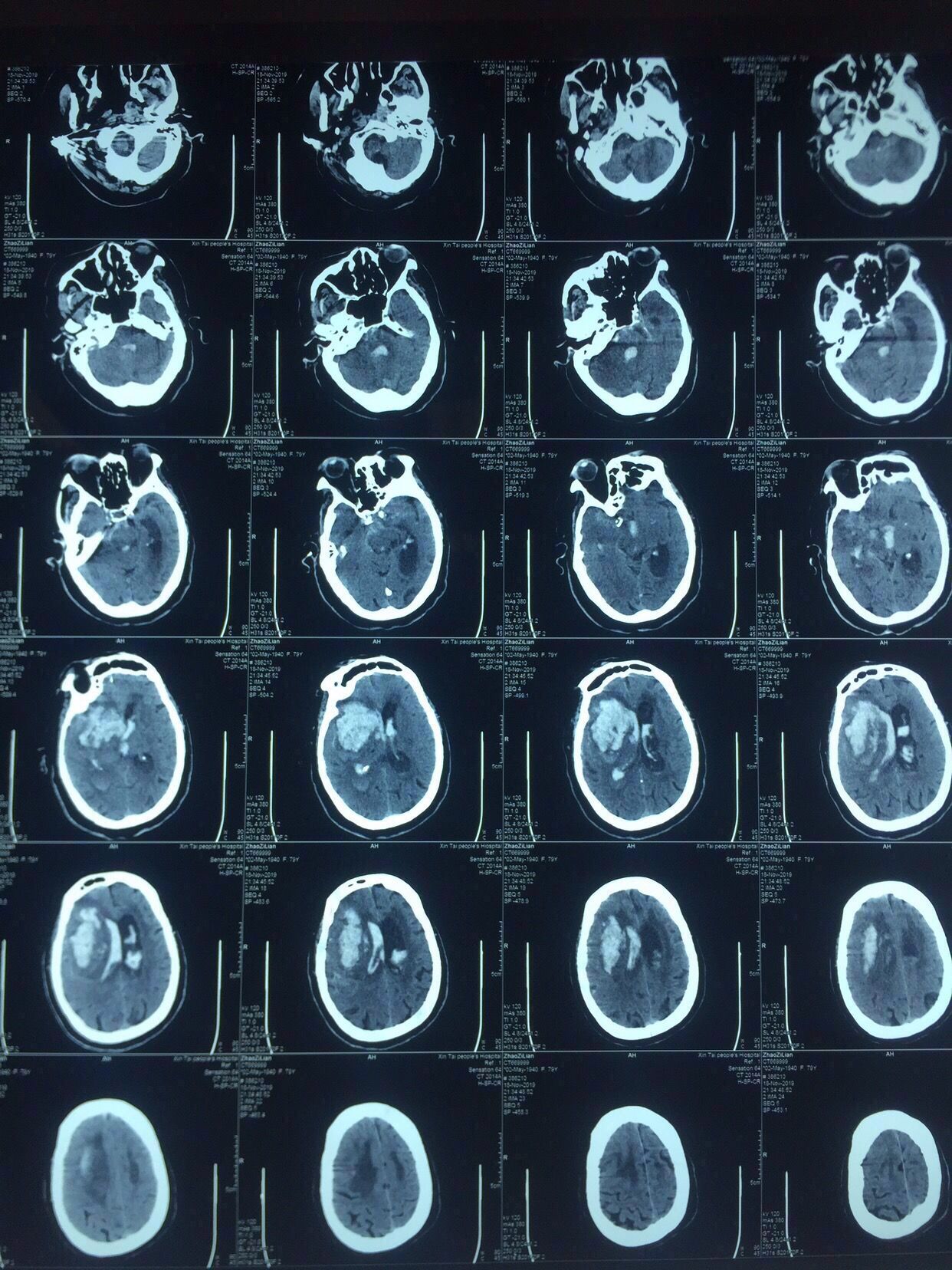
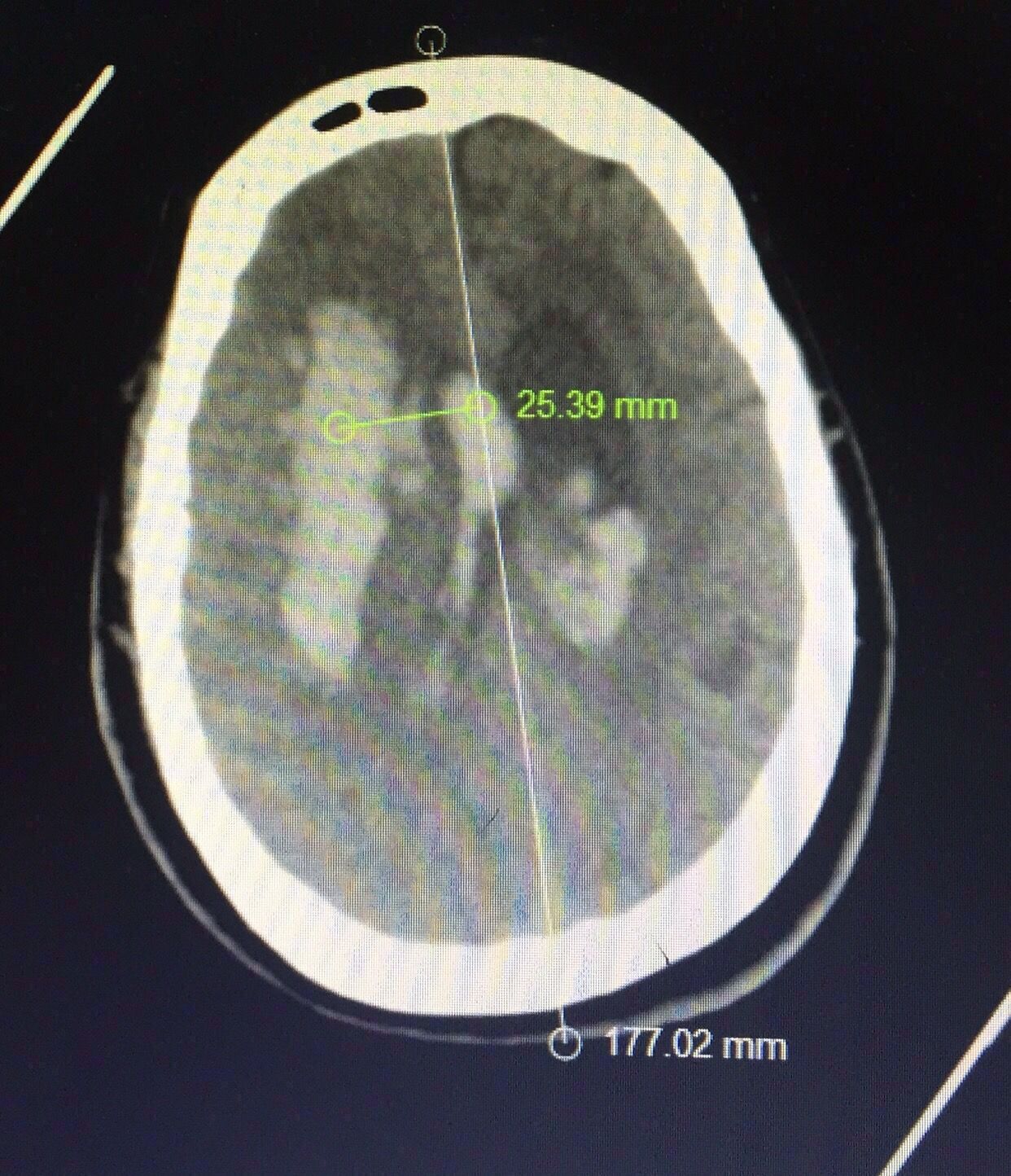
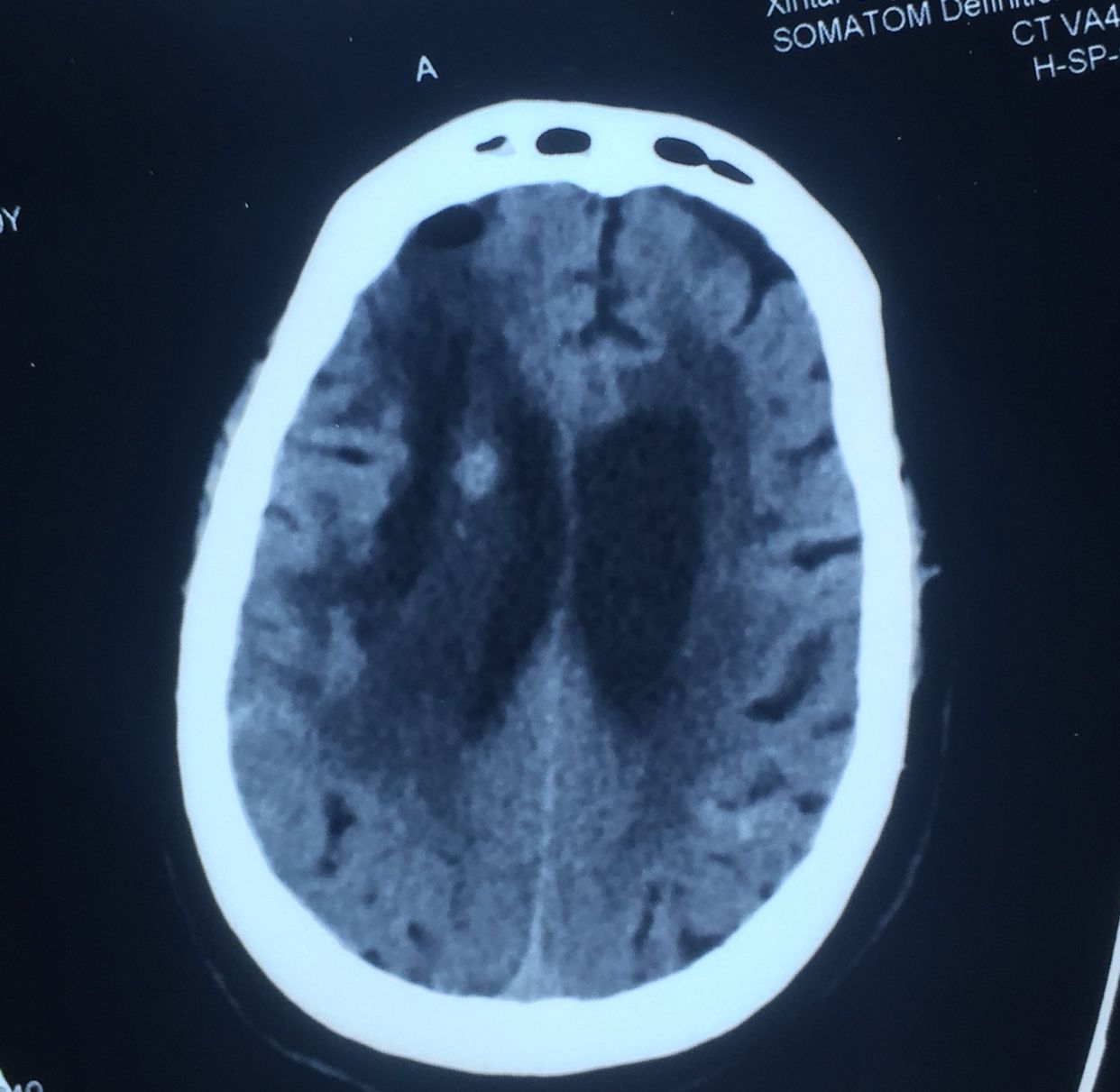
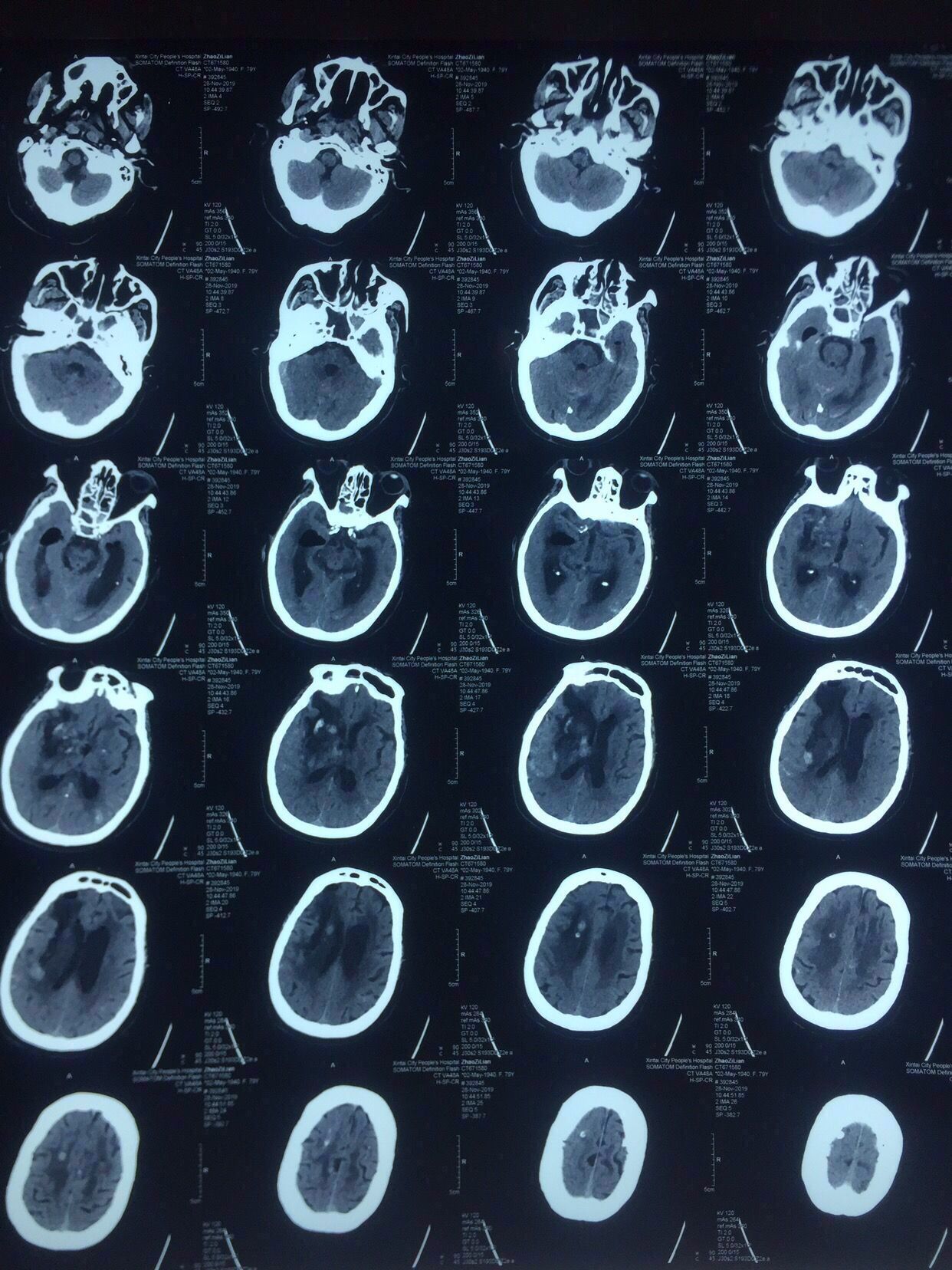
CT片见上图:
右侧基底节出血破入脑室脑积水

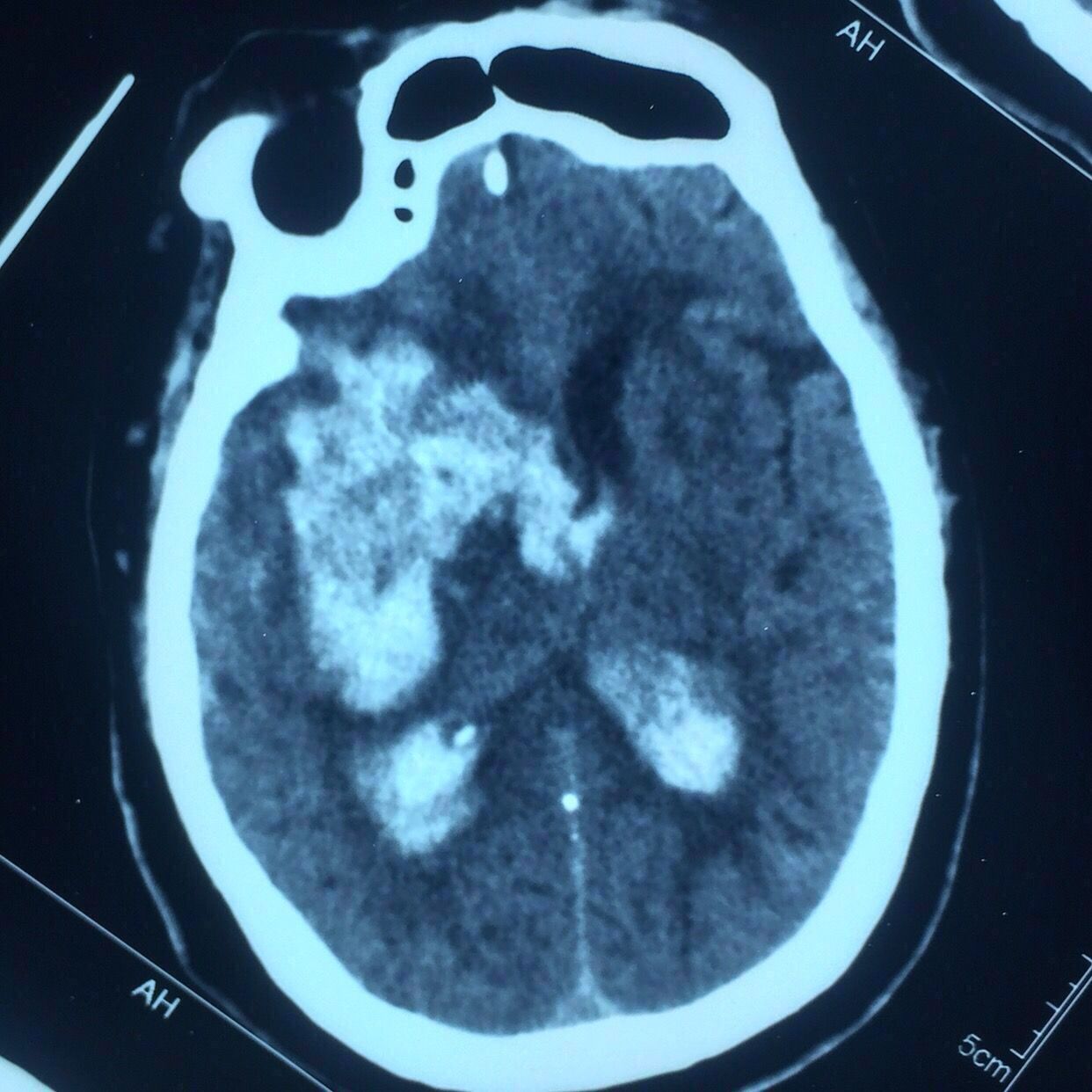
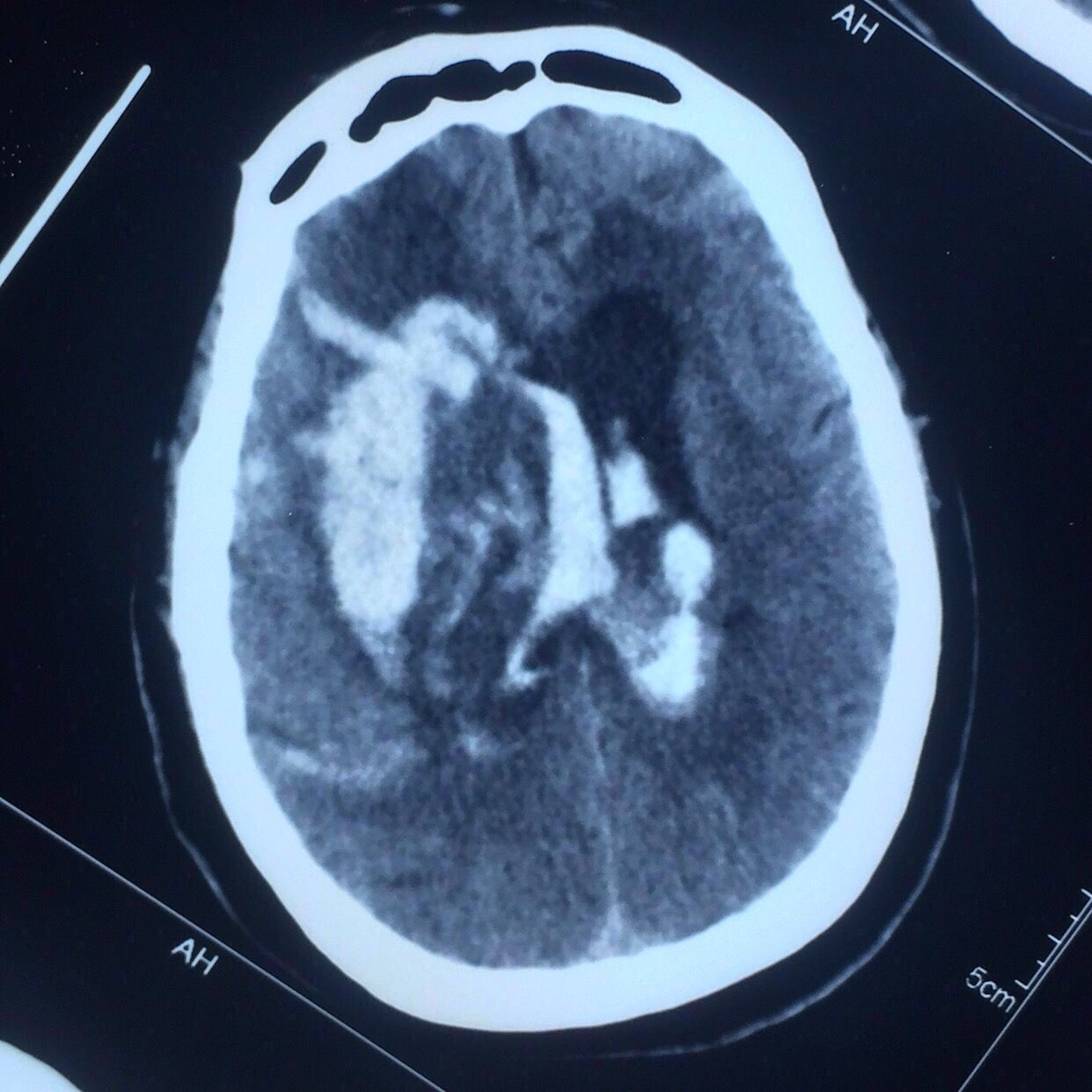
次日复查如上图:
出血未再增大。
病人仍昏迷状态,已气管插管,血氧差,呼吸机辅助呼吸。
入院3天后家属最终决定手术治疗。
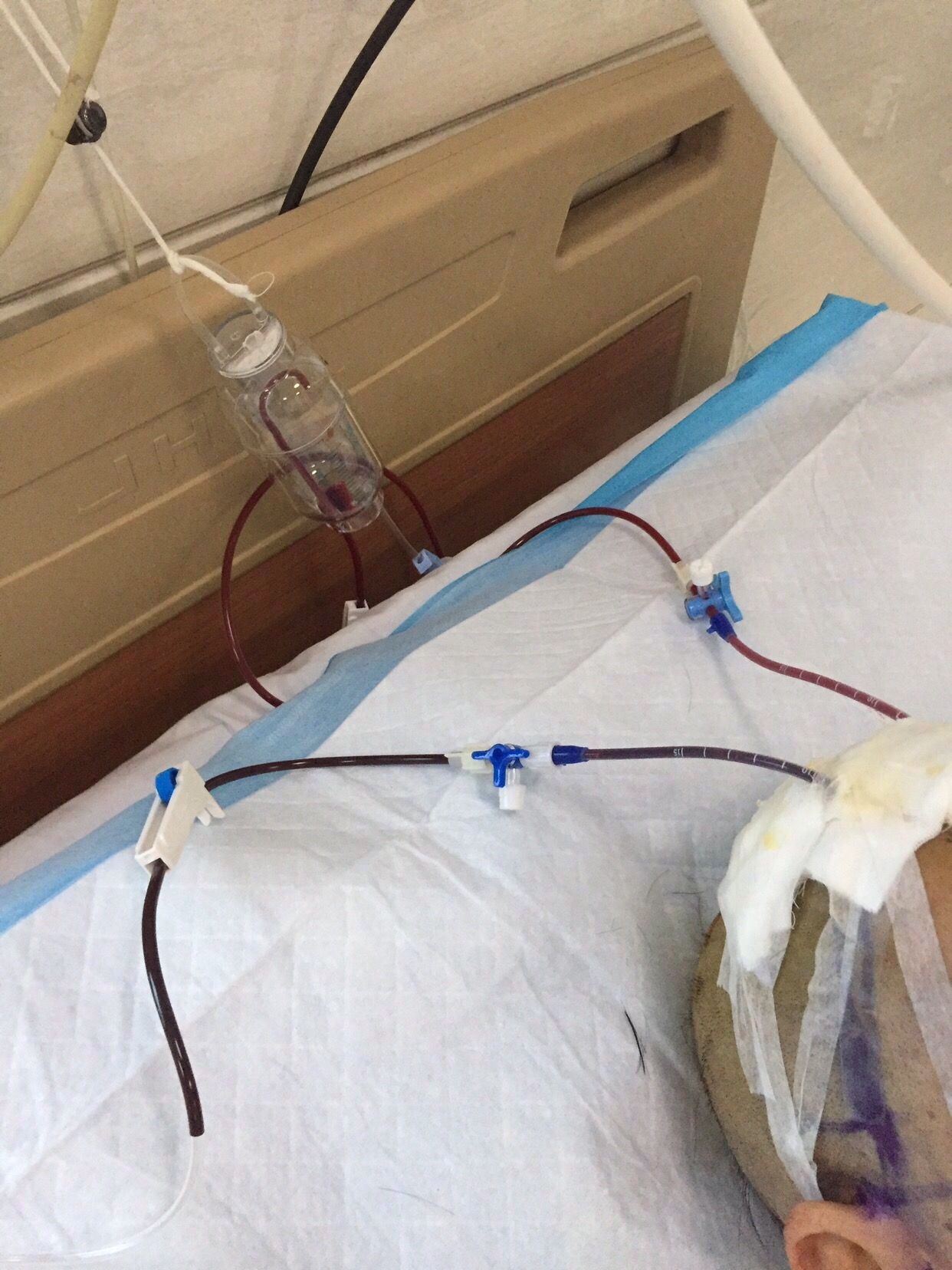
床头行经Kocher点右侧基底节血肿穿刺及左侧脑室穿刺外引流术。
术中抽吸可见血肿已部分液化。
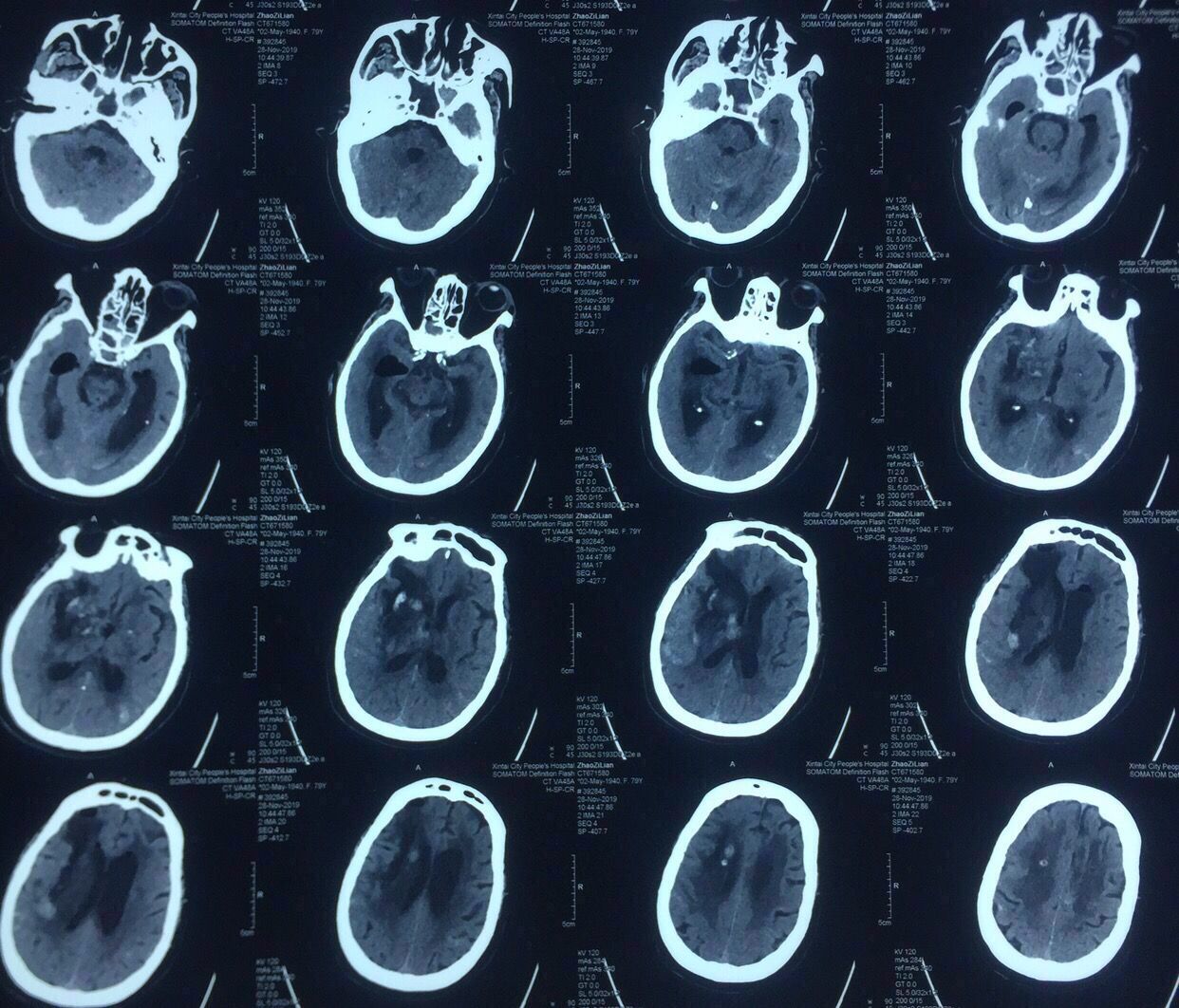
呼吸机脱机困难,术后带管CT未能复查,4次尿激酶辅助,4天血肿腔拔管,5天脑室拔管。
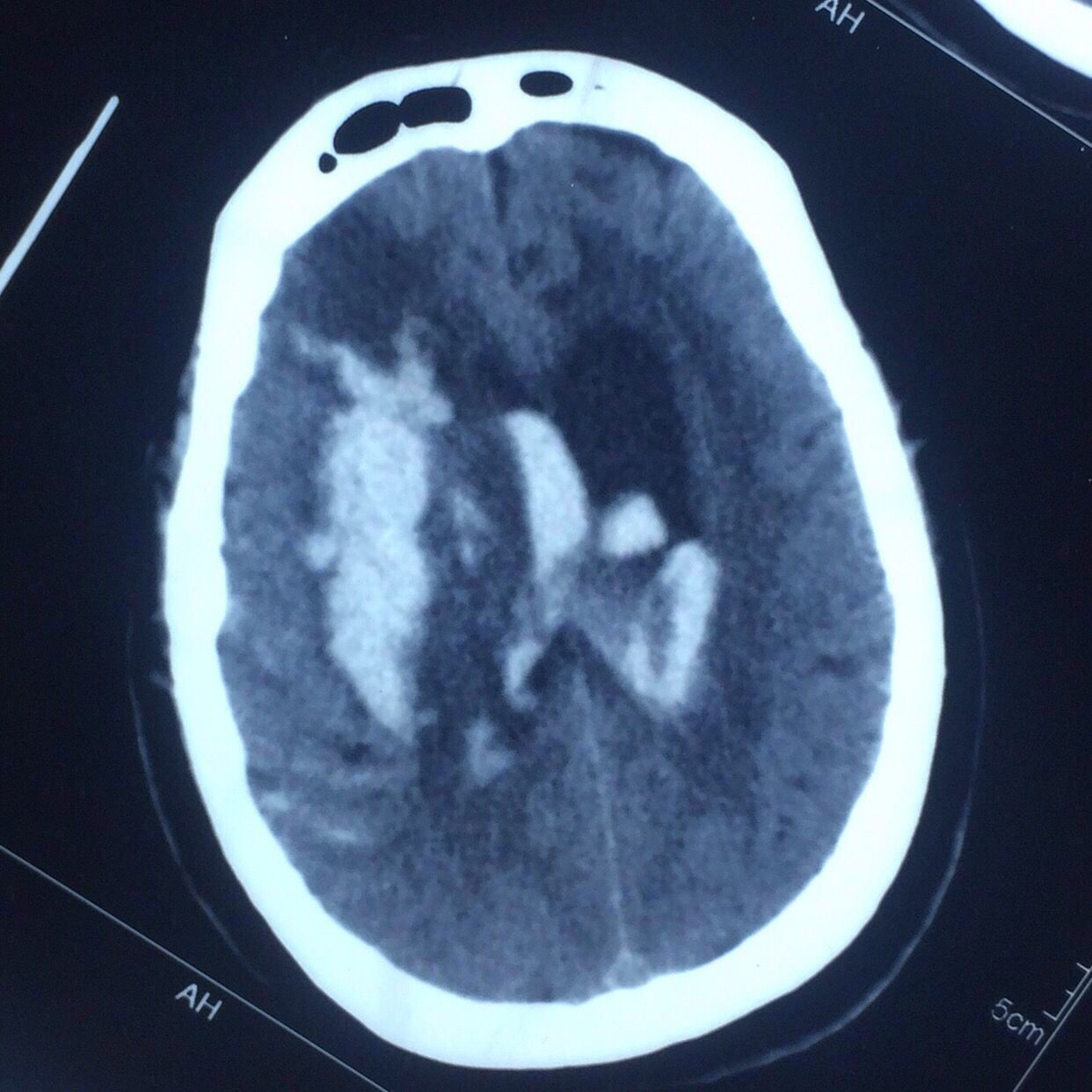
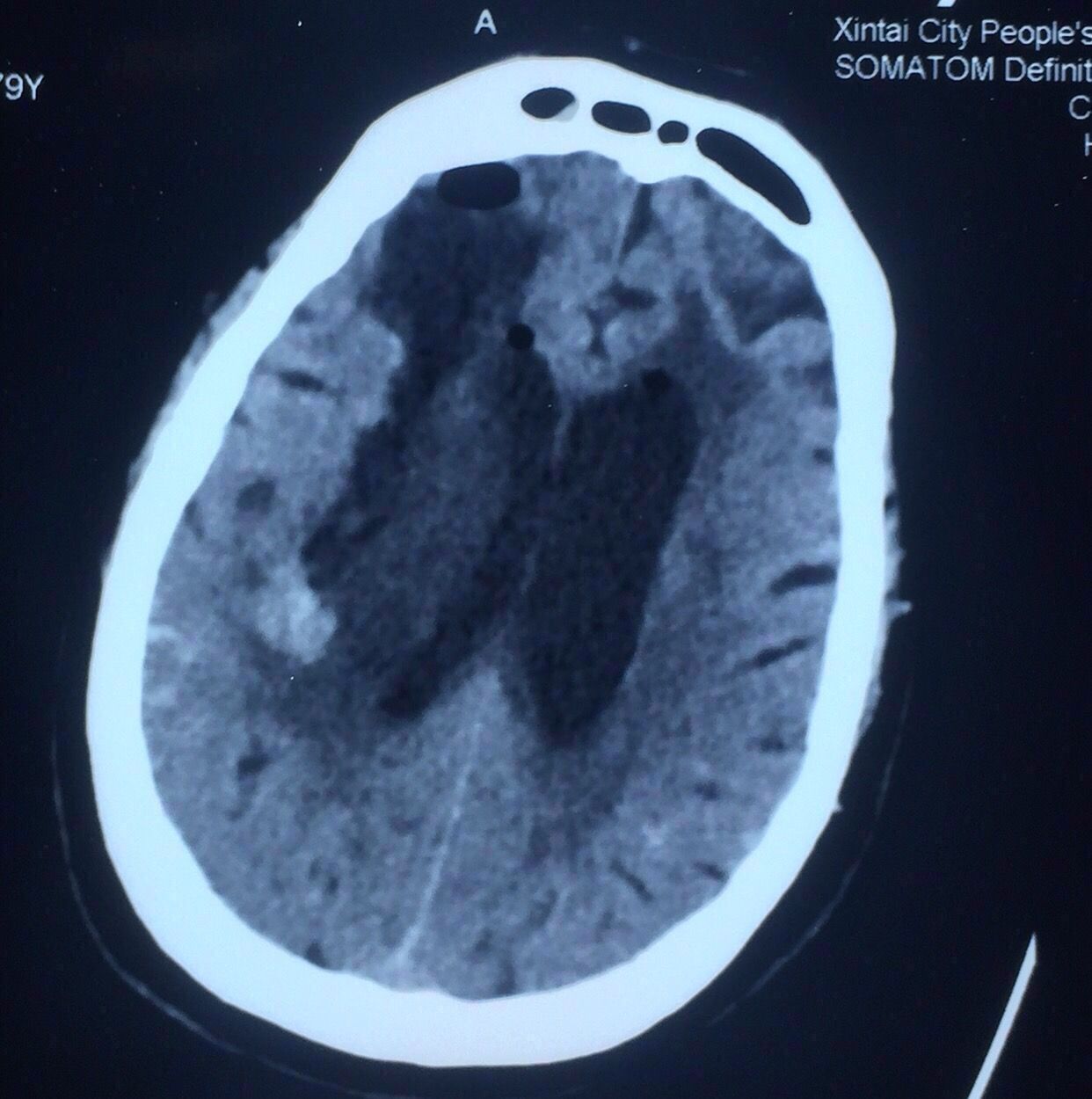
术后第7天复查,见上图,血肿引流比较充分。

患者仍昏迷状态,肺部感染较重,家属最终放弃气管切开手术放弃进一步治疗,出院回家。
下面我们探讨一下穿刺思路↓↓
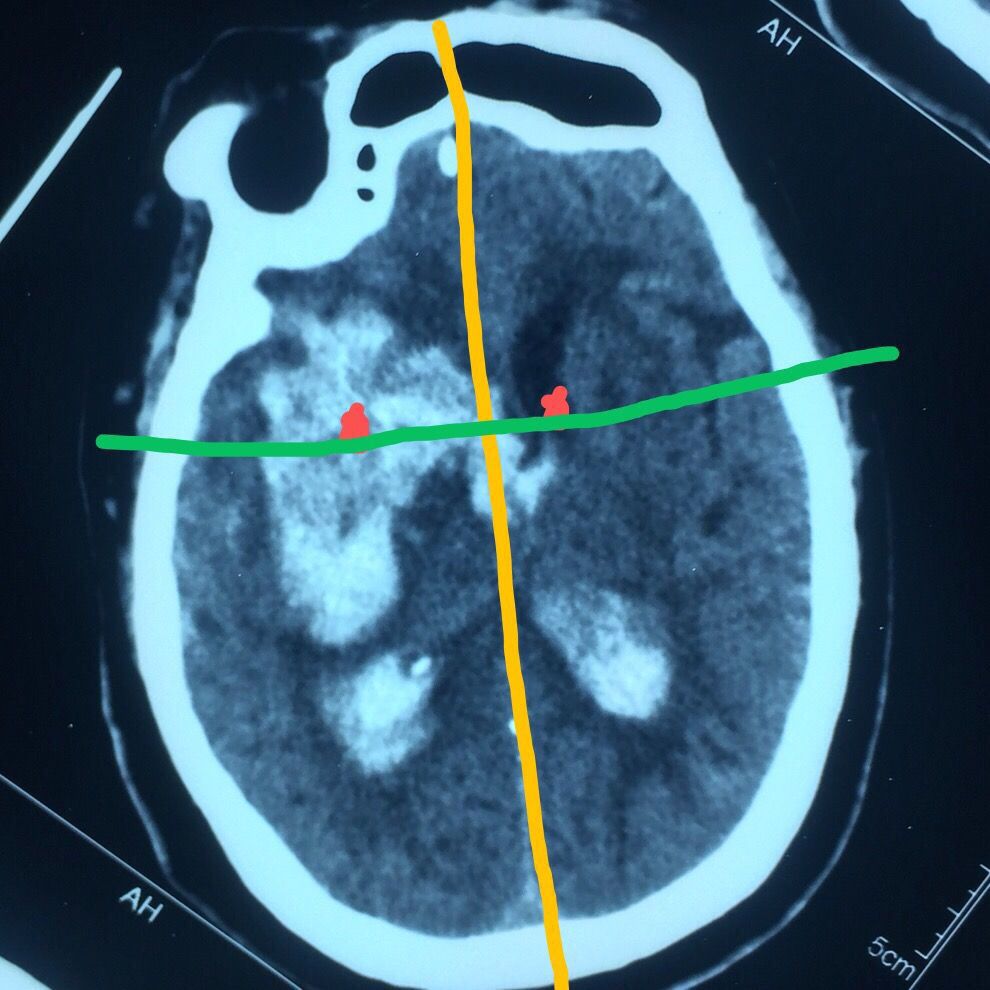
患者带呼吸机脱机困难,不易搬动,床旁行侧脑室引流的同时做血肿的穿刺,一举两得。
认真阅片可知,血肿最大层面就是脑室额角层面,EVD的靶点就是额角室间孔位置,我们把血肿靶点也定在这一层,右侧血肿内,右侧额角室间孔位置偏右,如图↑↑
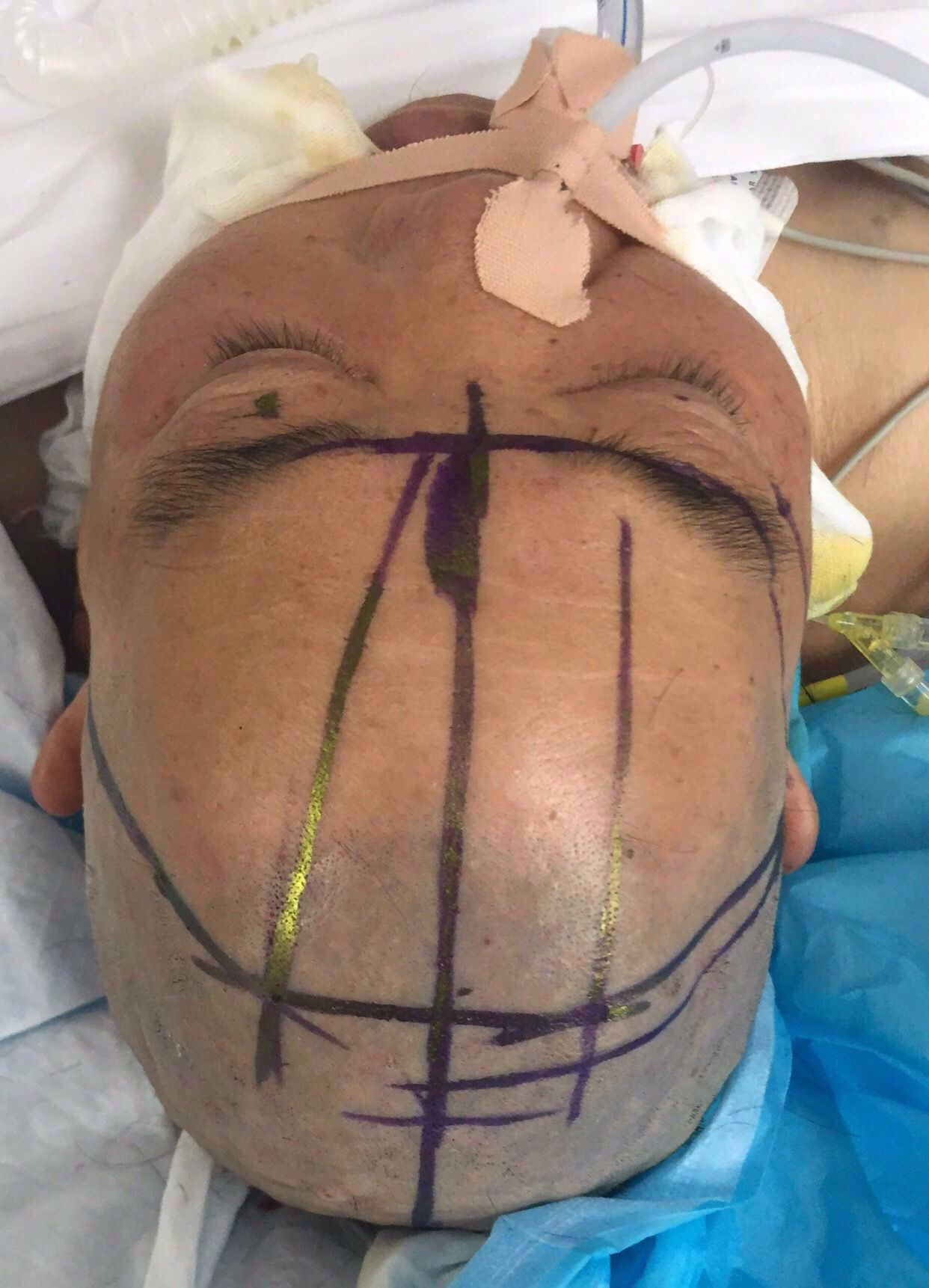
经kocher点穿刺定位画线↑↑
中线旁开2.5㎝平行矢状线穿刺右侧血肿;偏内穿左侧脑室
中线旁开2.5㎝可以让穿刺管几乎游走在所有的血肿层面内↓↓↓↓↓↓4张照片
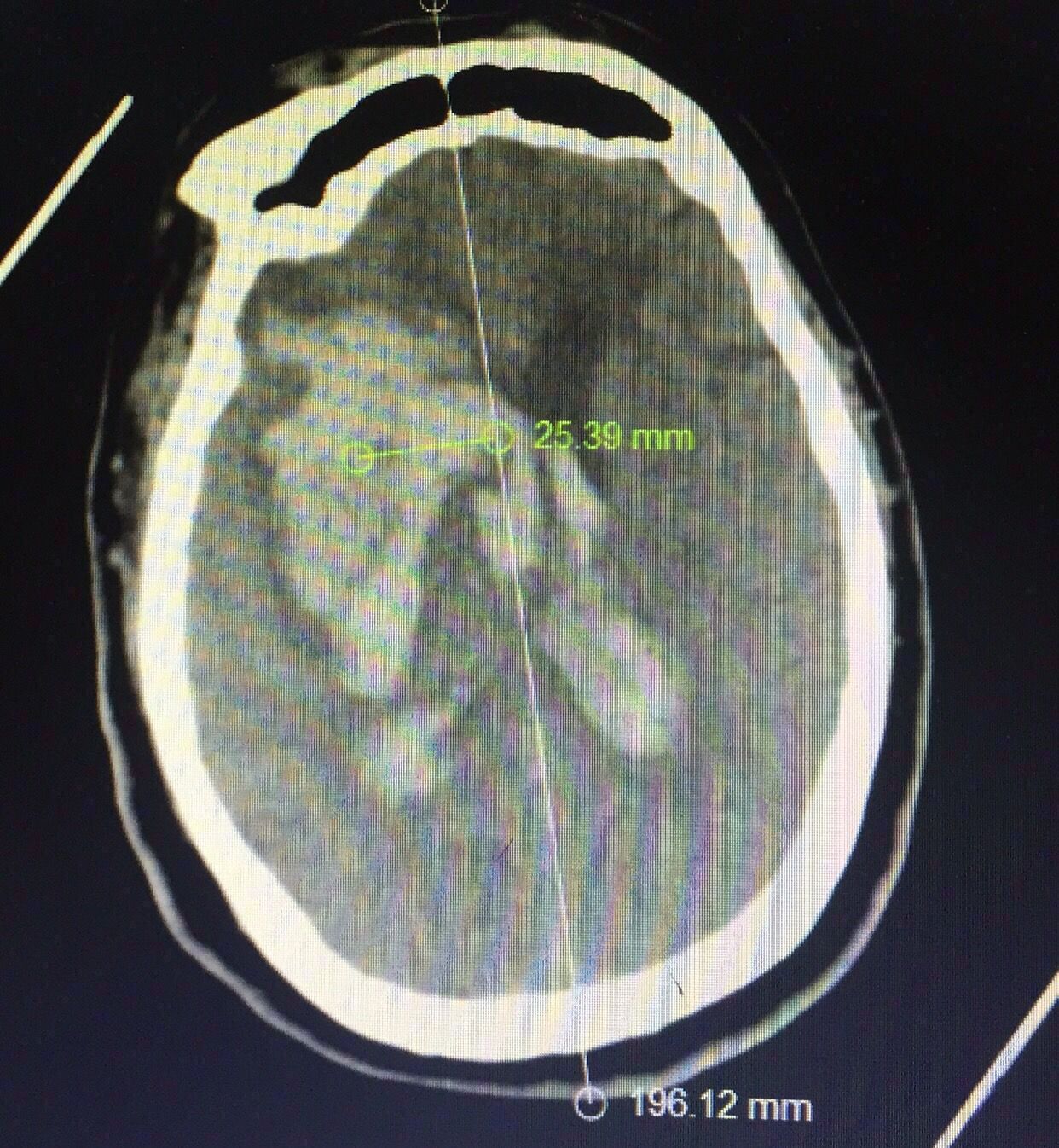
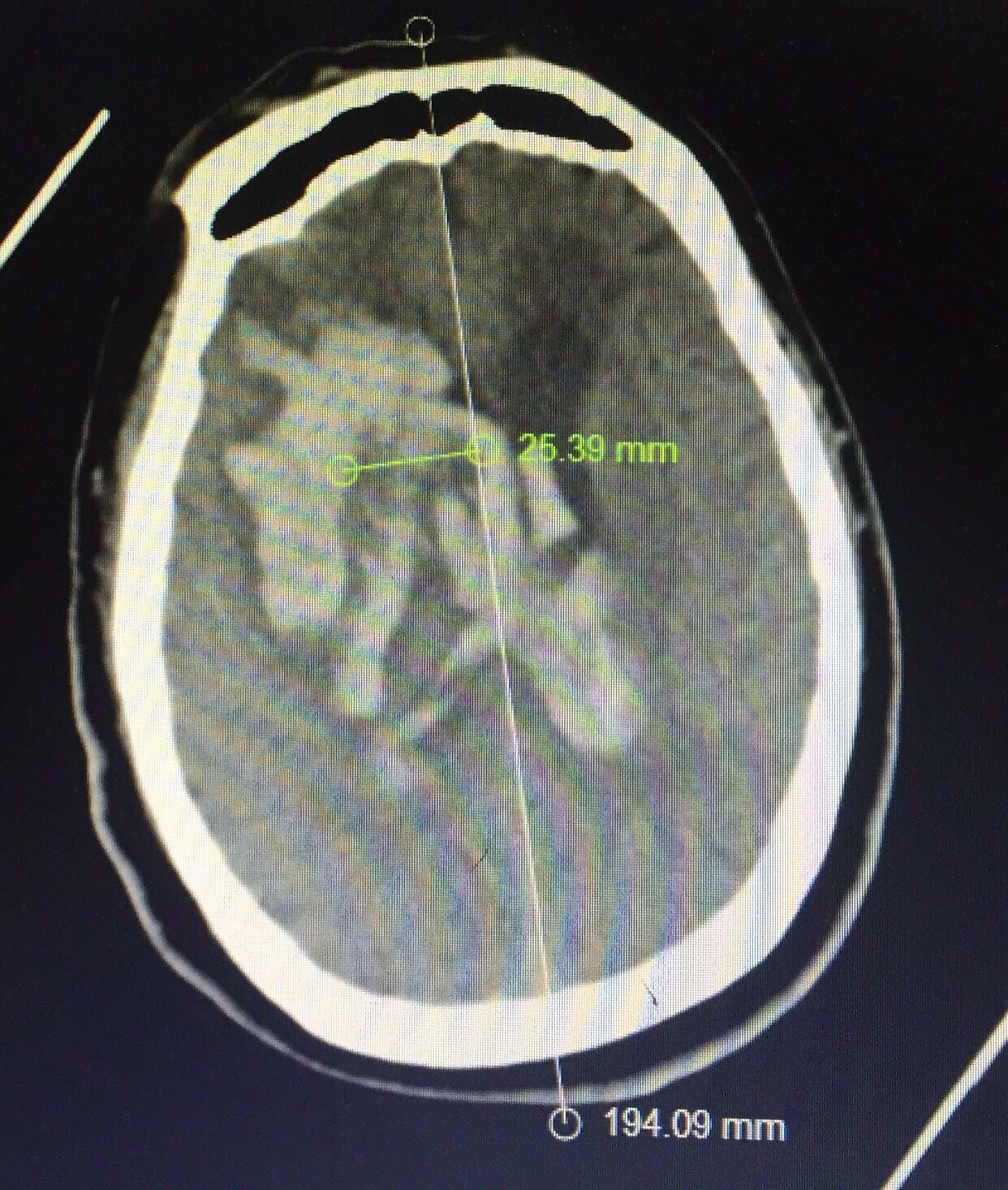
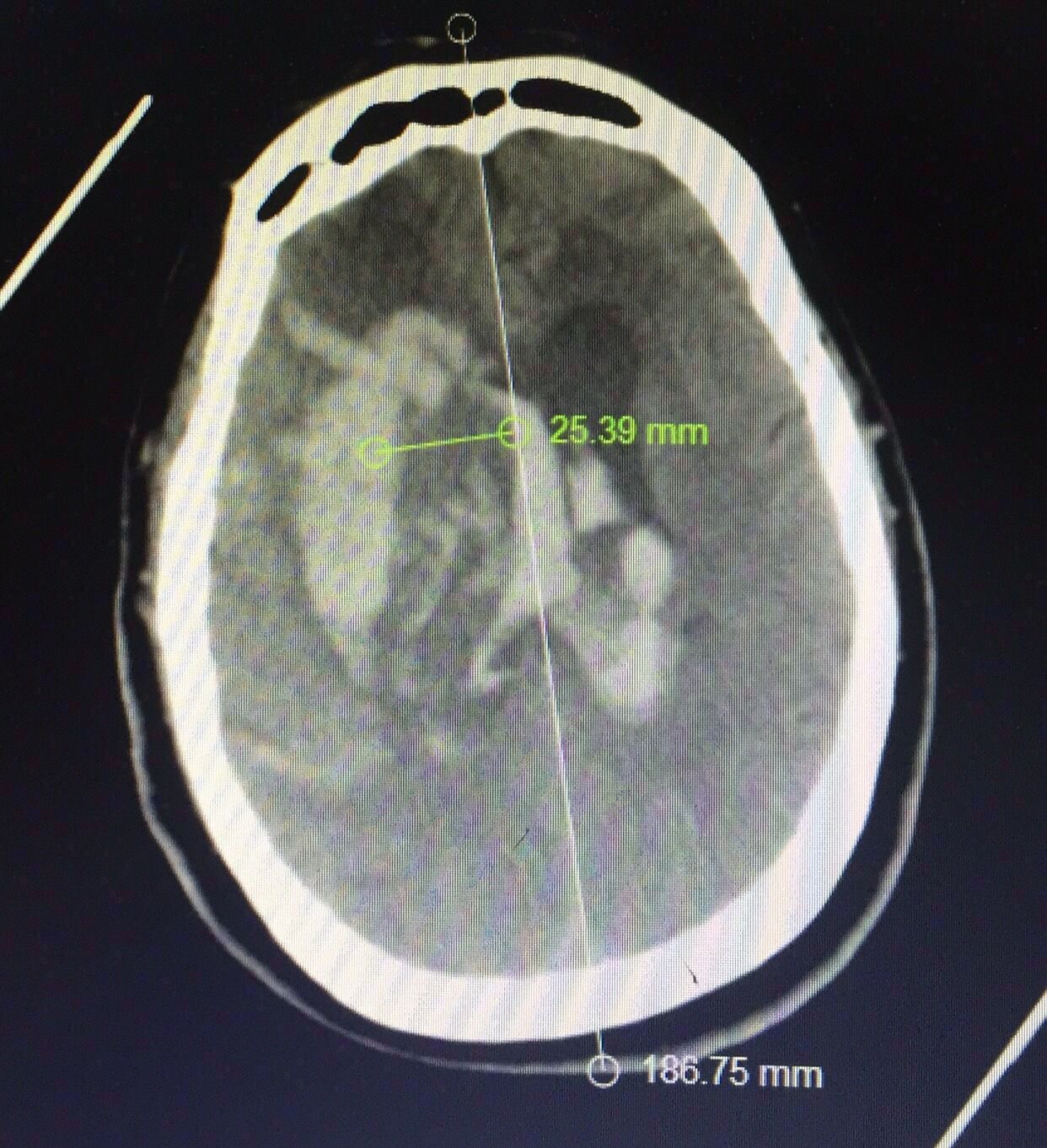
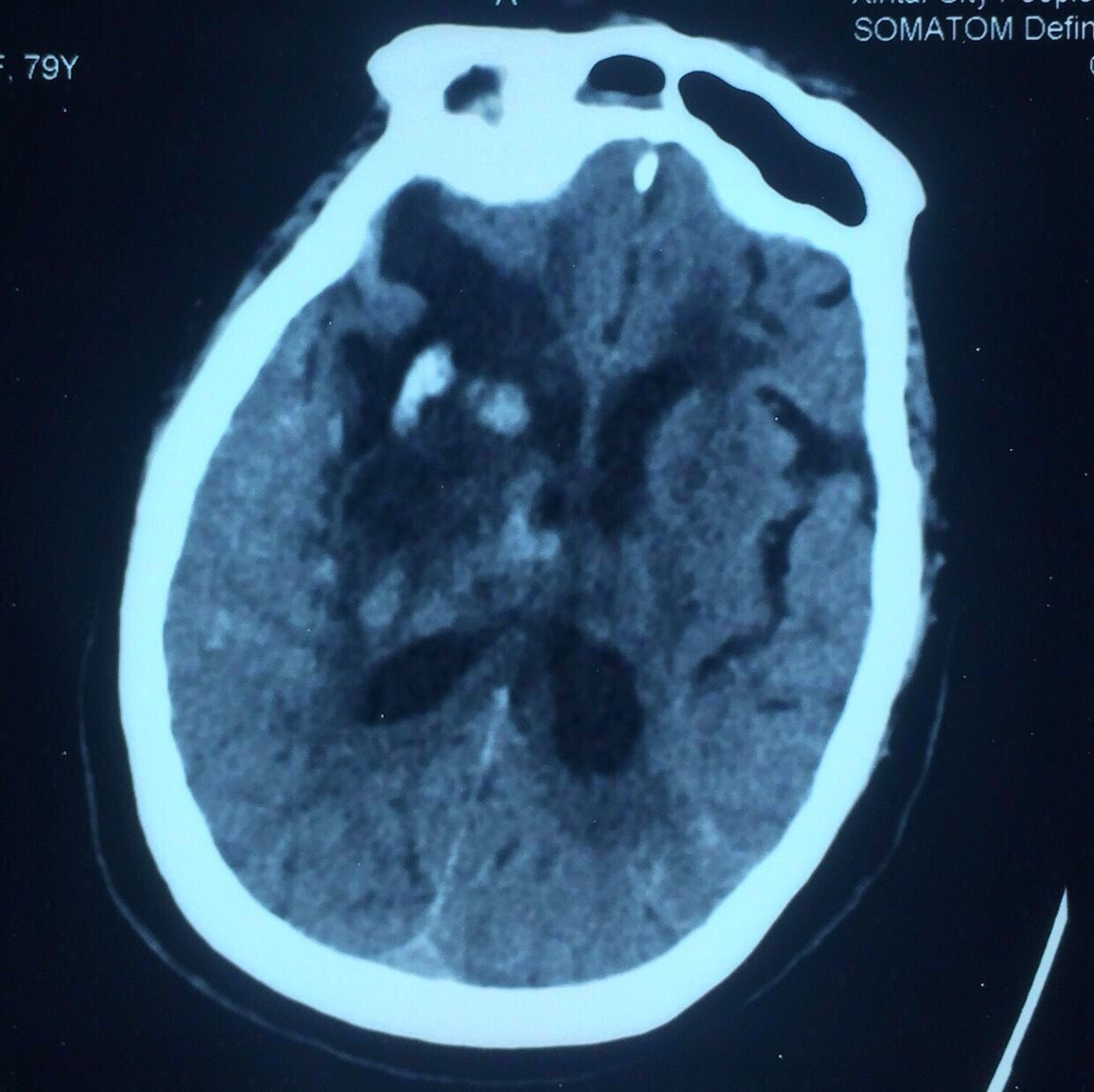
前后对比图如下↓↓↓
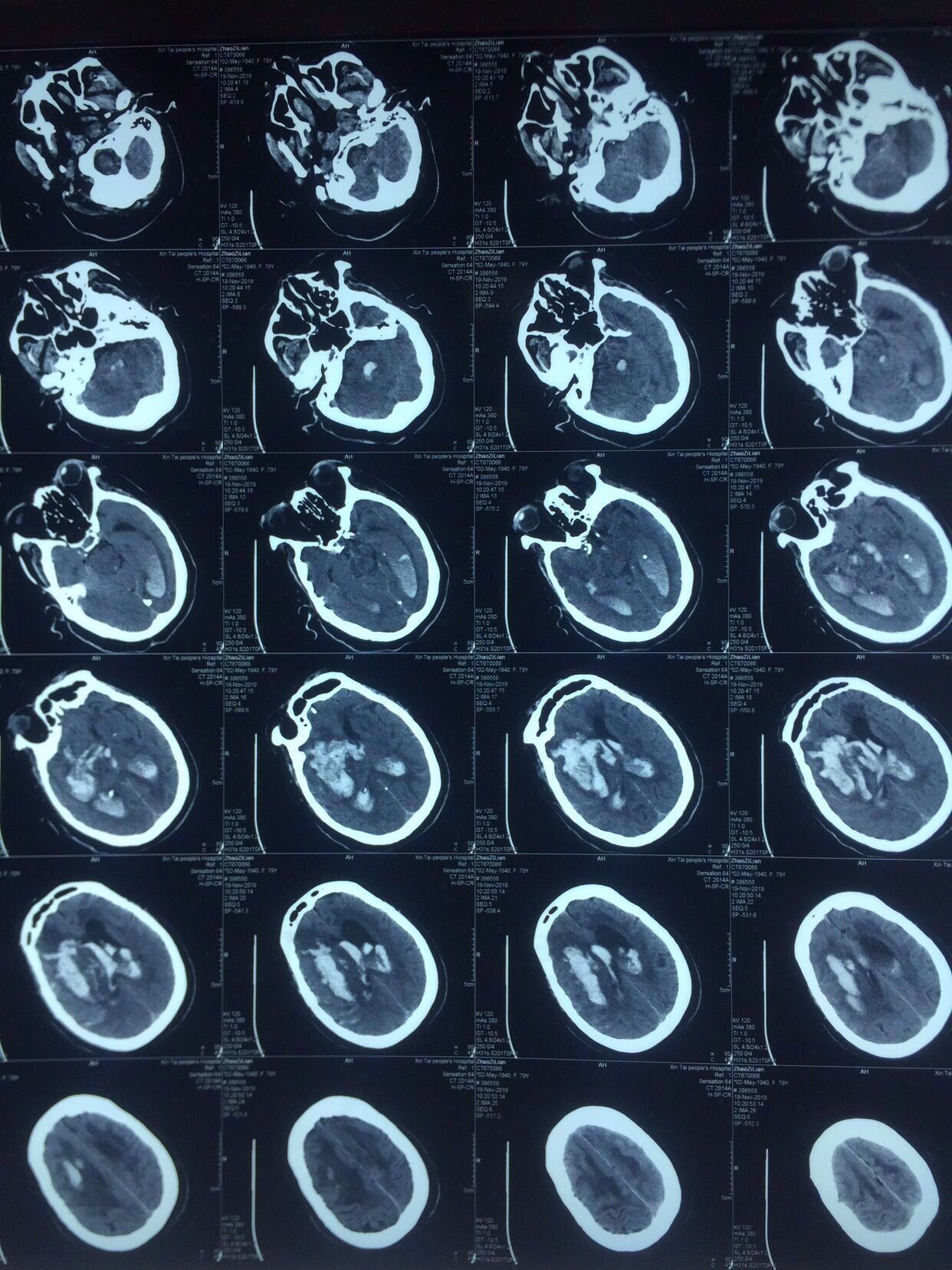
Kocher点的验证↓↓↓
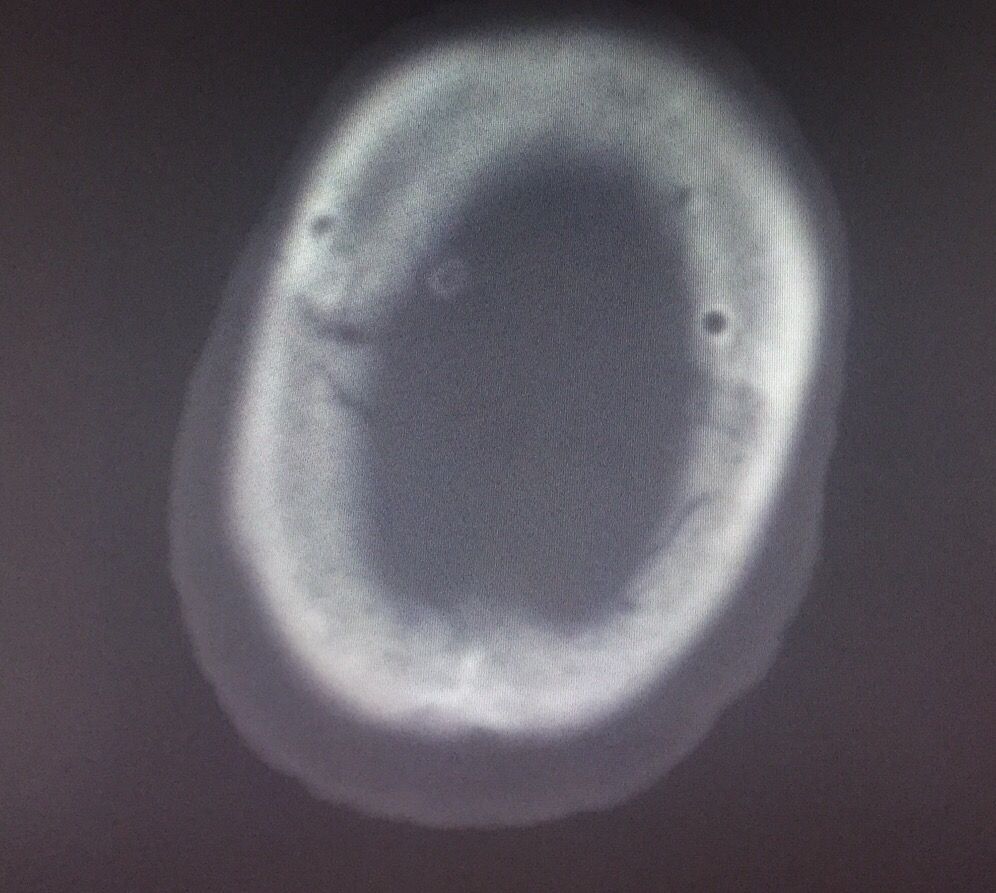
从最后复查的骨窗位可以看到钻孔的位置
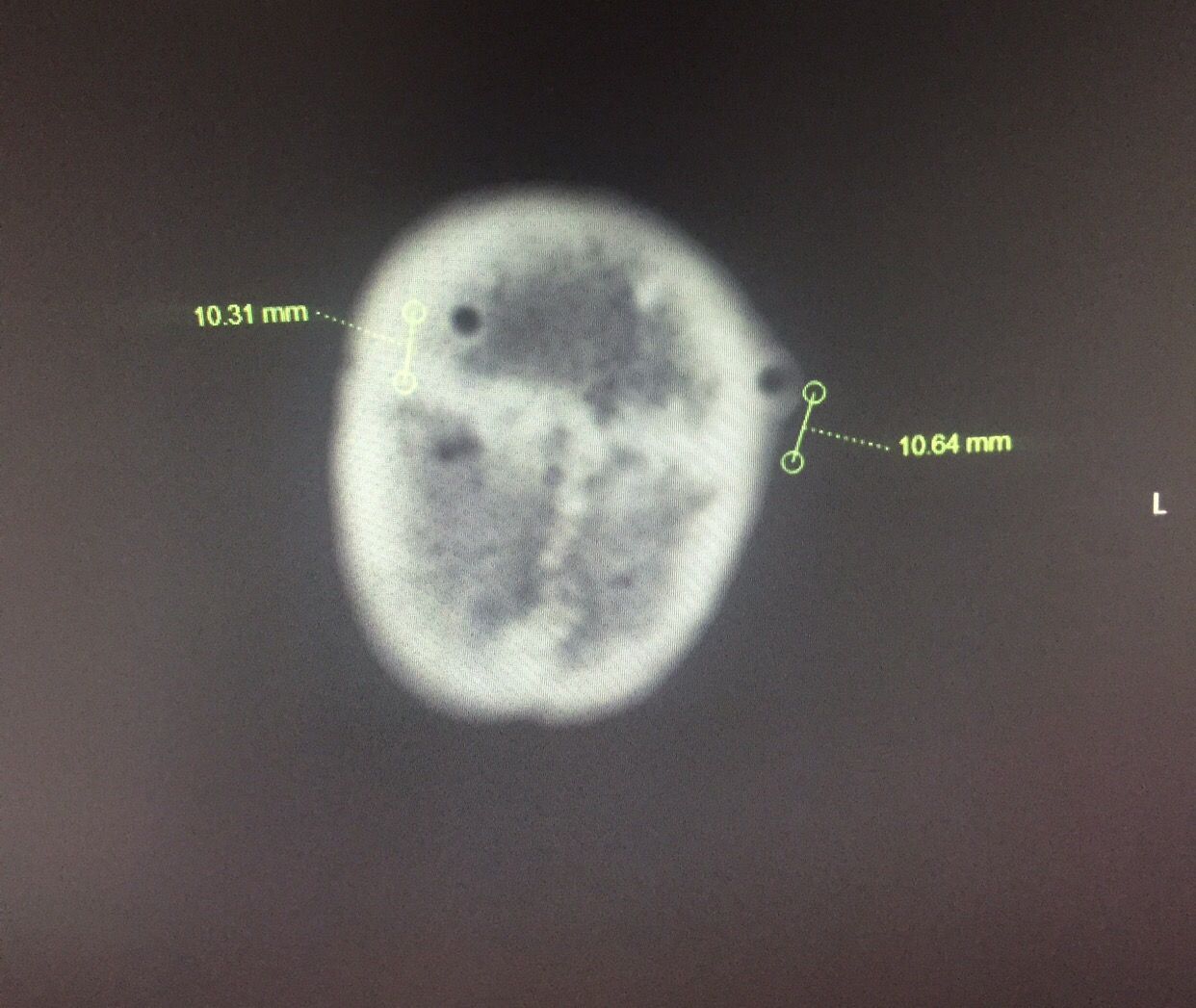
定位还算准确
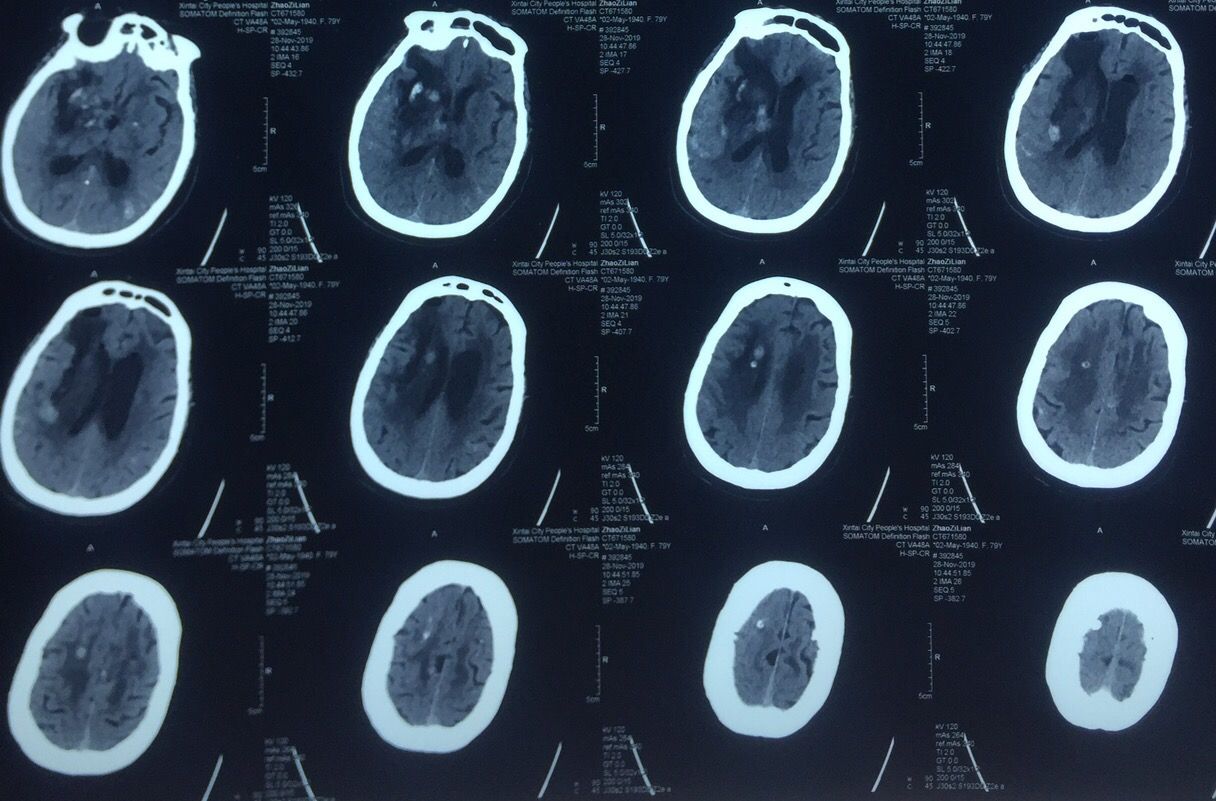
脑窗还可以看到穿刺管的路径↑
总结:对基底节血肿来说,穿刺的位置并不拘泥于颞部或前额部,冠状缝前的额中回区域也是不错的选择,当然要根据具体的血肿形态而定。





