右侧视神经胶质瘤
301医院神经外科卜博
主因右侧视力进行性下降伴轻度凸眼2年入院。查体右侧轻度凸眼。右眼视力光感。眼底视乳头水肿。左侧视力1.2,眼底正常。
MRI可见眶内等T1T2信号占位,可明显增强,并可见右侧视神经管内视神经增粗,也有不同程度强化。


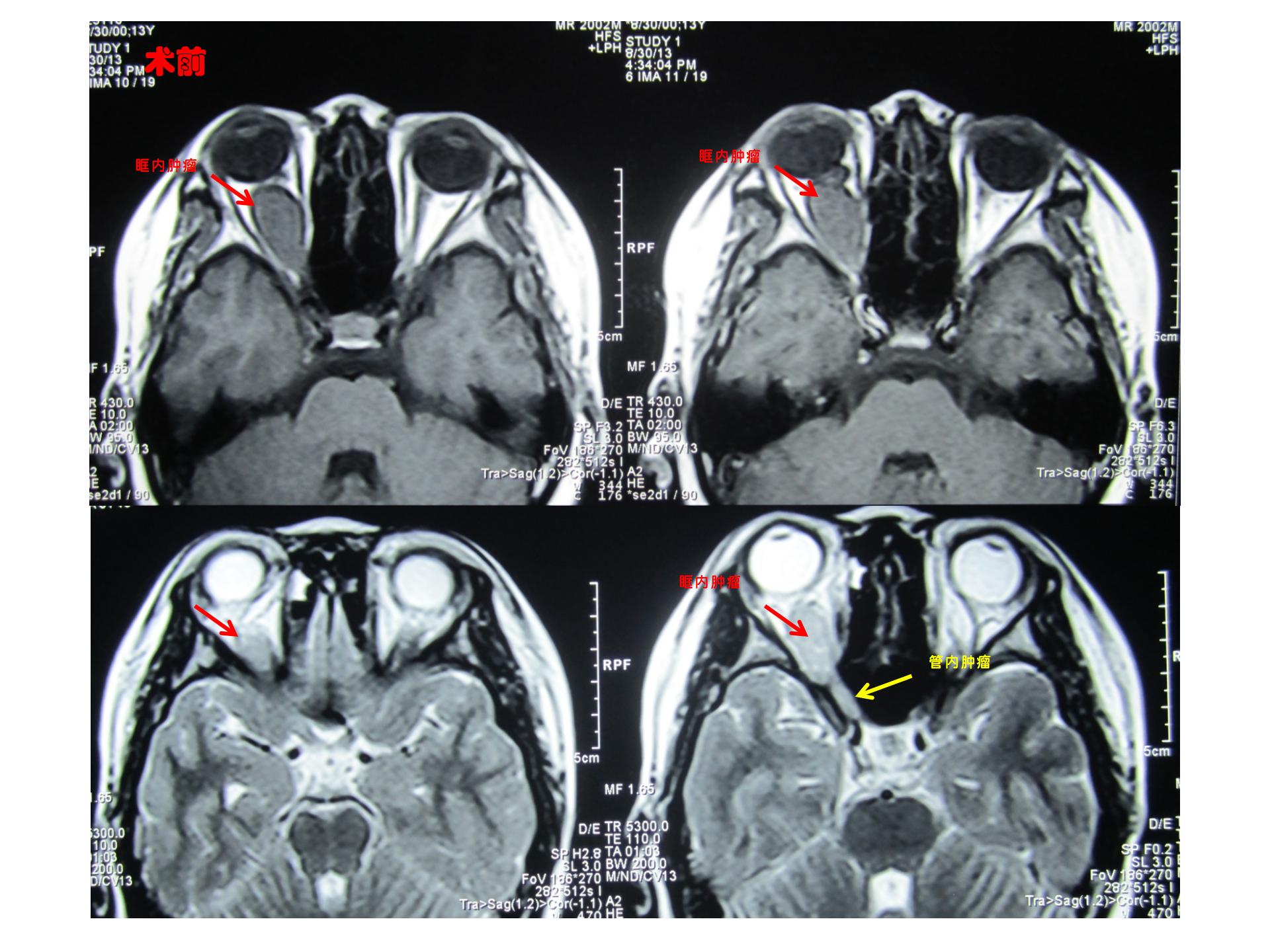


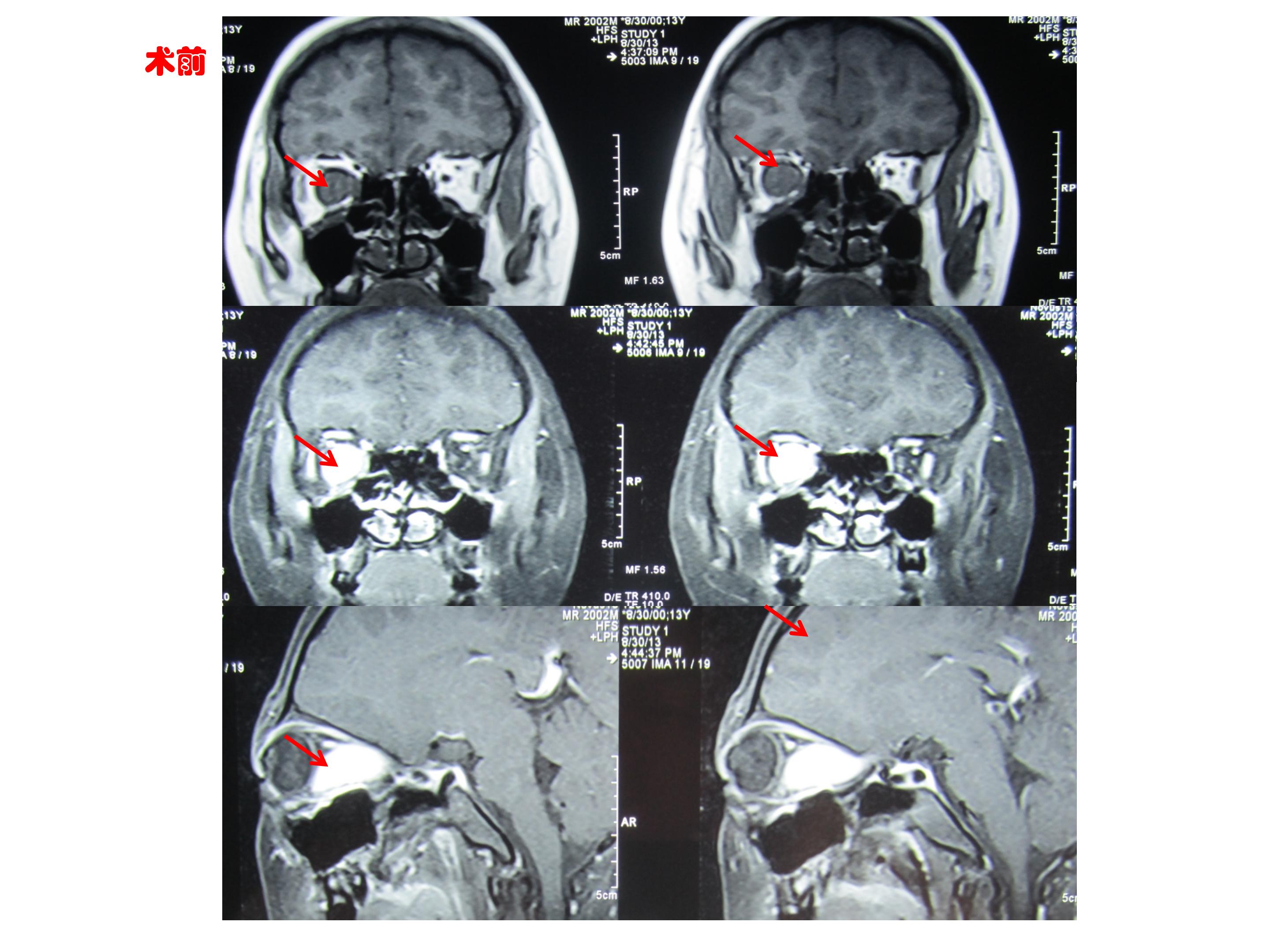





术后诊断:右眼视神经肿瘤
手术经过:病人仰卧位,气管插管全麻后,先行腰大池置管引流术,上半身抬高约30度,头转向对侧15度,稍前屈,头架固定。头部皮肤常规碘酒、酒精消毒,铺置无菌巾单。右侧额颜部作一弧形切口,皮肌瓣翻向前下方。分别于额骨颧突后、额骨眉弓上(眶上切迹内侧缘)、颞骨鳞部、颞上线后部各钻一骨孔,铣成游离骨瓣,额窦未开放(可能由于未完全发育)。然后打开眶上壁(眶上神经保留完好),悬吊周边硬膜,打开腰大池引流管,脑组织塌陷欠满意,遂打开部分侧裂池释放脑脊液。用咬骨钳及小磨钻去处蝶骨嵴,直至眶上裂外侧缘,然后向前内探查发现视神经管变薄且明显扩大,用骨膜剥离子轻轻分离,小磨钻完全磨除前床突并开放视神经管,开放眶顶,在上直肌提上睑肌和内直肌之间进入。在眼球后约3-4mm的地方剪断视神经及鞘内的肿瘤,然后沿着增粗的视神经向后分离,紧贴肿瘤包膜(实为视神经鞘),保护好过路神经,将眶内段视神经鞘及肿瘤完全切除,直至眶尖部。然后在Zinn环后然后剪开视神经鞘,切除管内肿瘤,并与前方打通。最后剪开硬膜,分离侧裂,在硬膜内找到回缩的视神经残端,切除硬膜下视神经到视交叉前(硬膜下视神经增粗不明显



)。确认显微镜下肿瘤全部切除。取小块肌肉填塞在视神经穿出硬膜处,以防脑脊液漏。严密缝合硬脑膜,硬膜外放置引流管一根,三枚钛板钛钉回纳眶顶(一枚与游离骨瓣固定),三枚钛板钛钉回纳骨瓣,缝合颞肌筋膜,缝合皮下、皮肤。病理标本送病理常规。
手术过程顺利,麻醉满意。术中出血约150m1,未输血。术后拔除腰大池引流管。患者自主呼吸恢复后,麻醉未醒带气管插管回 NICU 。
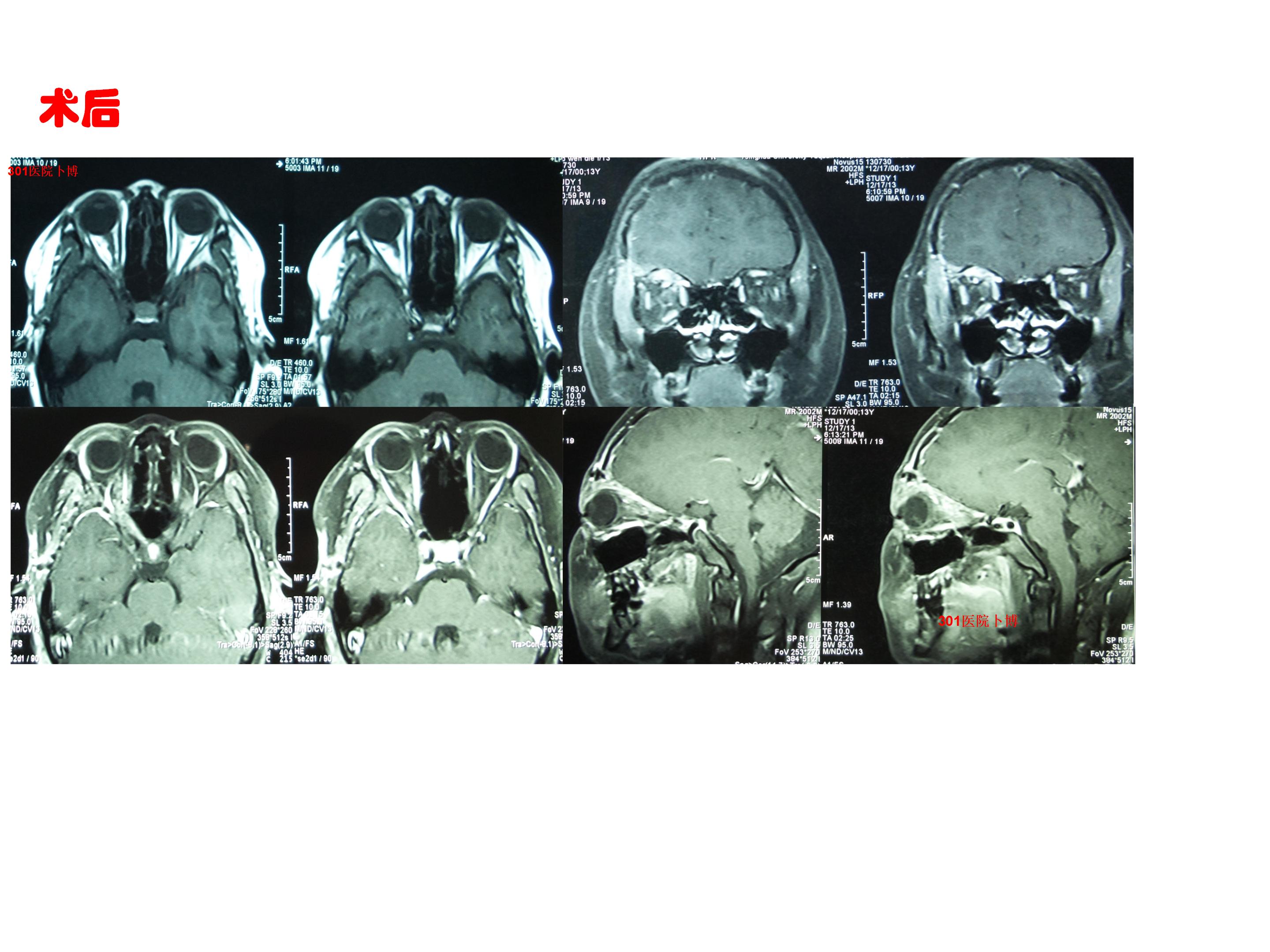
术后视力完全丧失。眼球肿胀约一周后慢慢消肿。病理报告视交叉胶质瘤WHO二级。术后多次复查提示切除理想。未行放射治疗。术后五年复查无复发。




