手术视频
病例简介
41岁男患,因“间断头痛1年,加重伴四肢麻木1周”为主诉入院;
入院查体:神志清楚,言语流利,步入病房,自主体位,查体合作。双侧眼球无突出,向各方向运动正常。双瞳孔等大正圆,直径约2.5mm,对光反射灵敏。无额纹及鼻唇沟变浅,口角不偏,伸舌居中,鼓腮不漏气,颈部无疼痛,活动自如,颈项强直阴性。四肢无麻木,肌力V级,肌张力正常,双侧巴氏征阴性。
辅助检查:
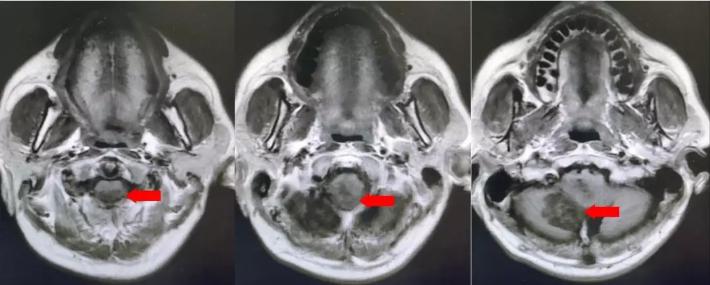
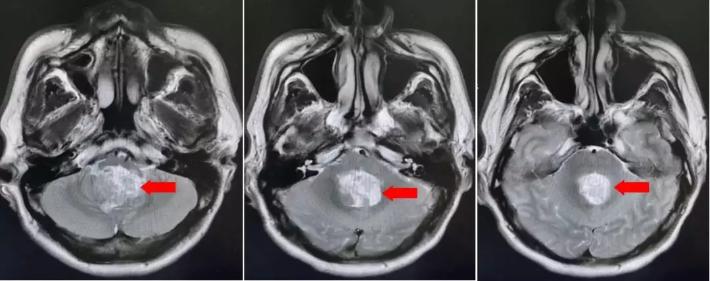
颅脑核磁T1W1成像
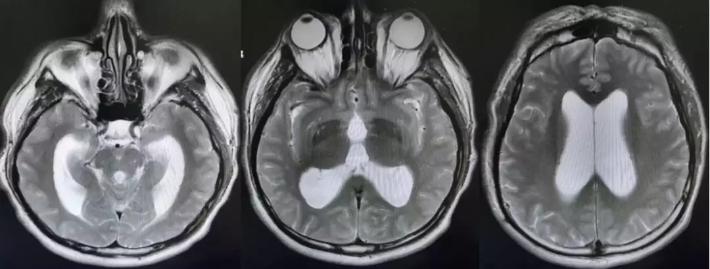
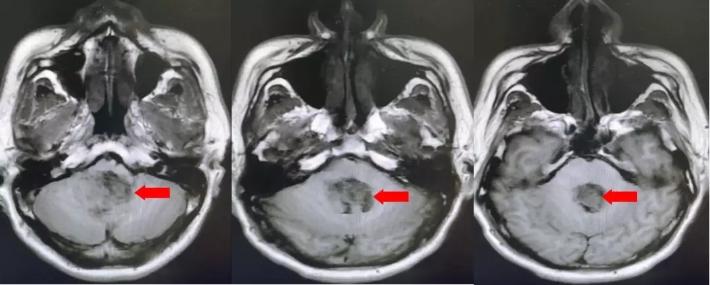
颅脑核磁T2W1成像
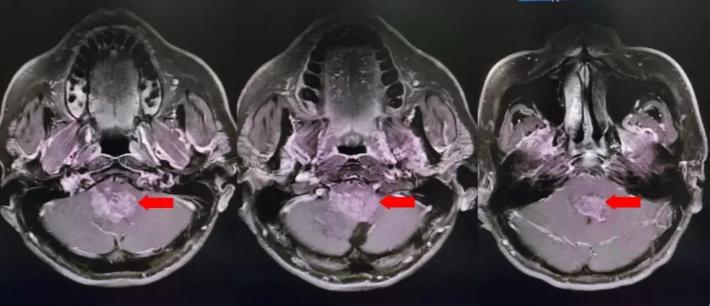
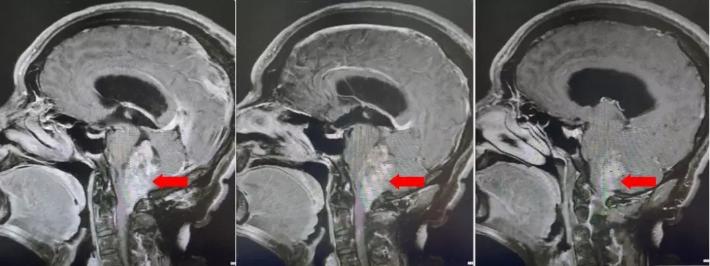
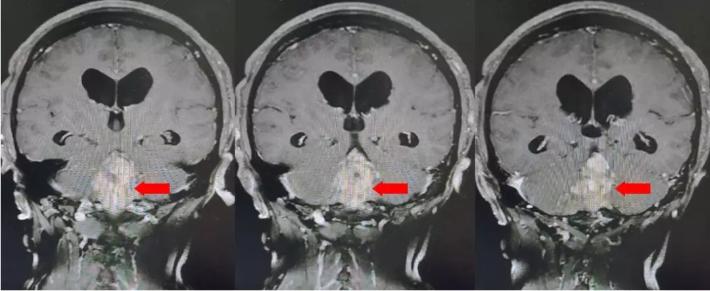
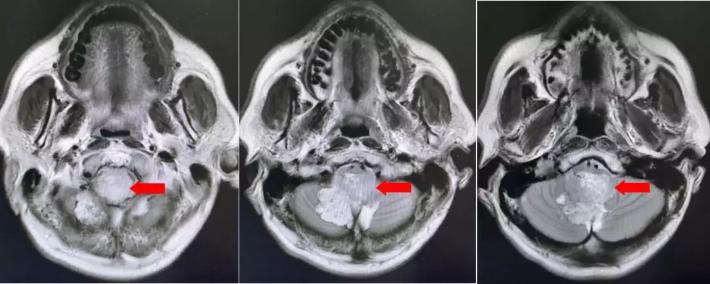
颅脑核磁增强扫描
颅脑核磁平扫加增强扫描:
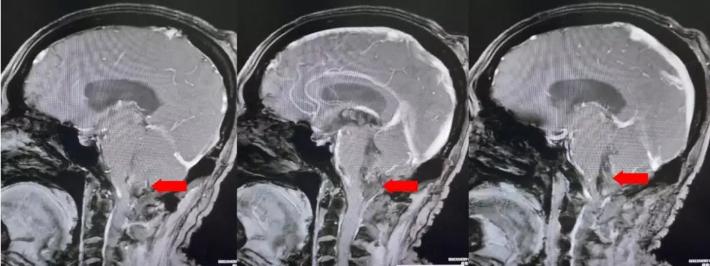
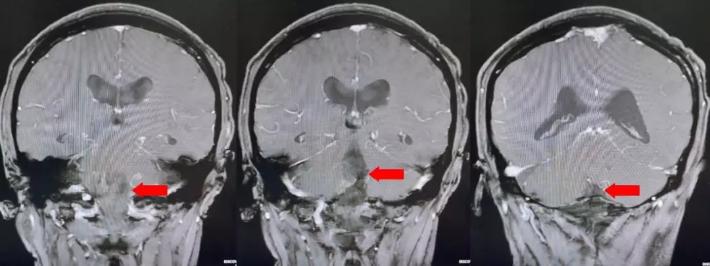
第四脑室内见一巨大形态不规则的异常信号影,肿瘤信号不均匀,T1W1呈略低信号影,T2W1呈稍高及高信号影,增强扫描可见肿瘤不均匀明显强化。肿瘤充满整个四脑室,大小约44*37*55mm,上方接近四脑室顶部,下方至颈2脊髓平面上方,已经部分侵袭桥脑、延髓,局部边界不清,无明显间隙,脑干局部明显受压变形。肿瘤上方脑室系统扩张,出现梗阻性脑积水征象。
影像诊断:1.第四脑室内占位性病变,室管膜瘤可能性大;2.梗阻性脑积水。
手术过程
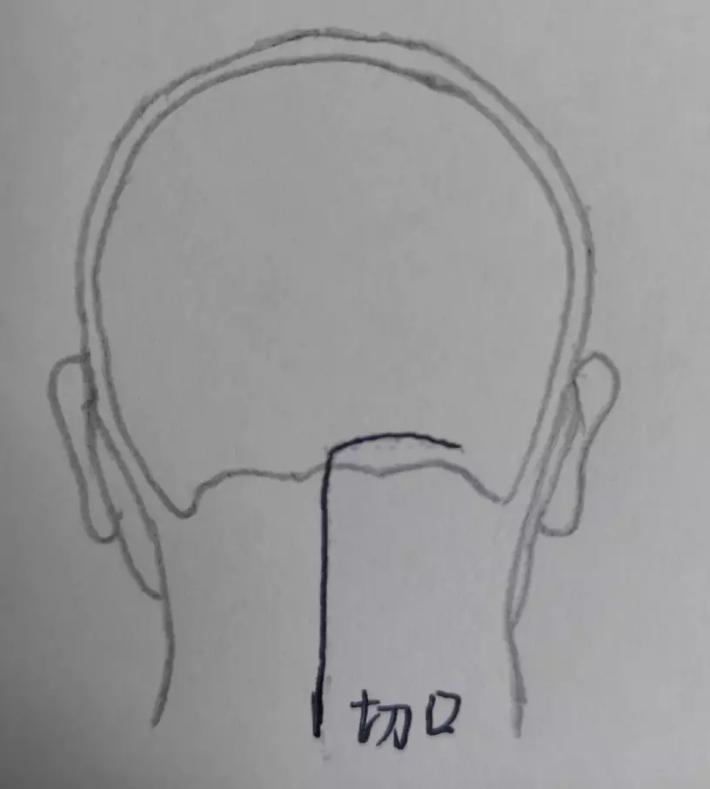
手术切口设计
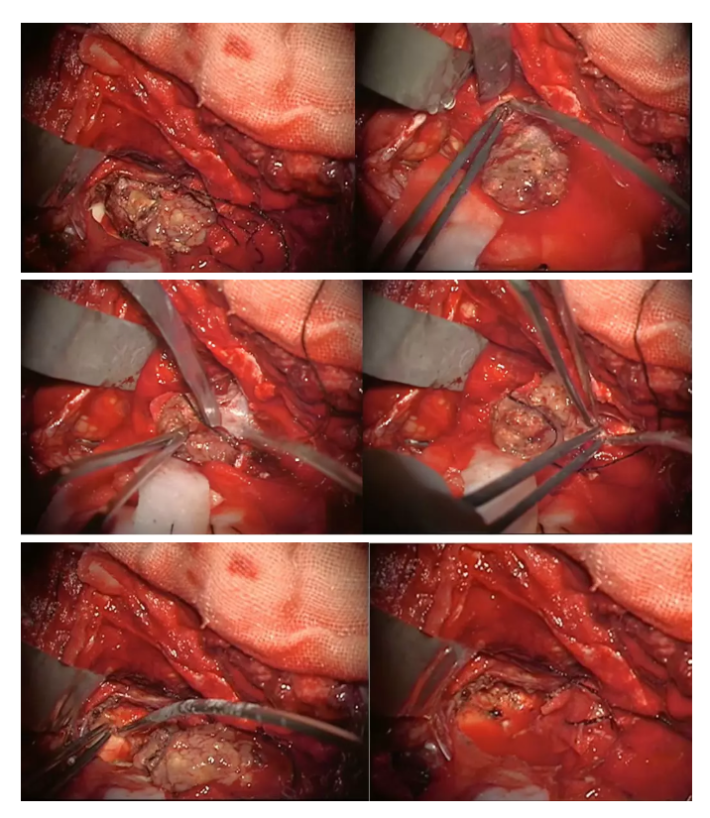
显微镜下整块、全切肿瘤,脑干背侧显示清晰。
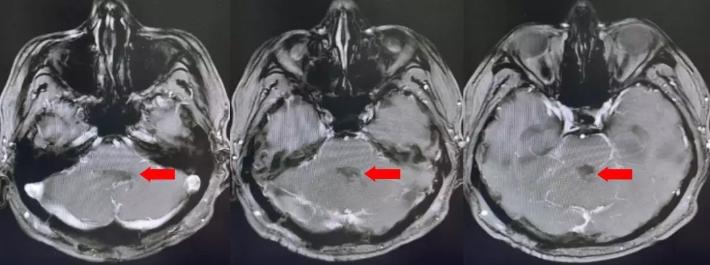

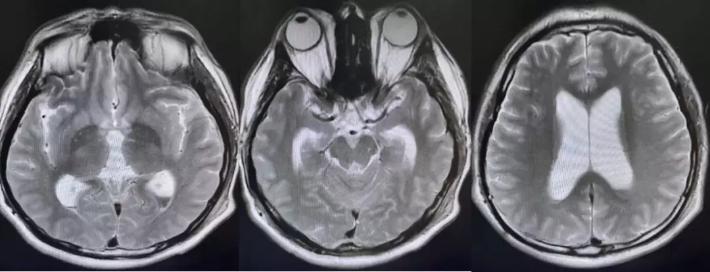
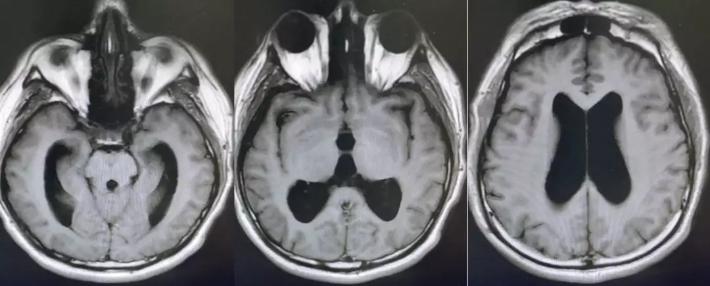
术后复查的核磁,肿瘤全切,未见残留征象。脑积水较术前改善。
为保证术后安全,于ICU呼吸机辅助呼吸,平稳后转回神经外科普通病房。
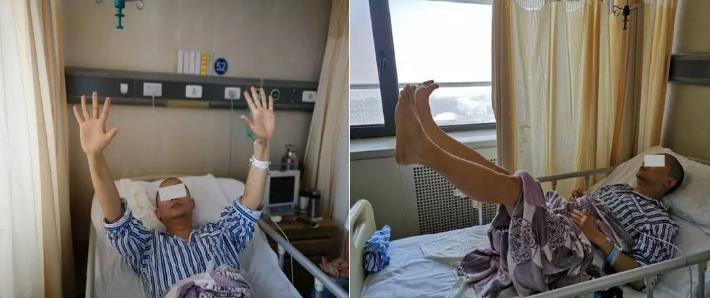
术后患者神清语明,眼睑闭合有力,鼓腮不漏气,无声音嘶哑,无饮水呛咳,无吞咽困难,伸舌居中,四肢活动自如。复视,右侧外展神经麻痹,表现为右侧眼球略向内下方斜视,外展活动略受限。
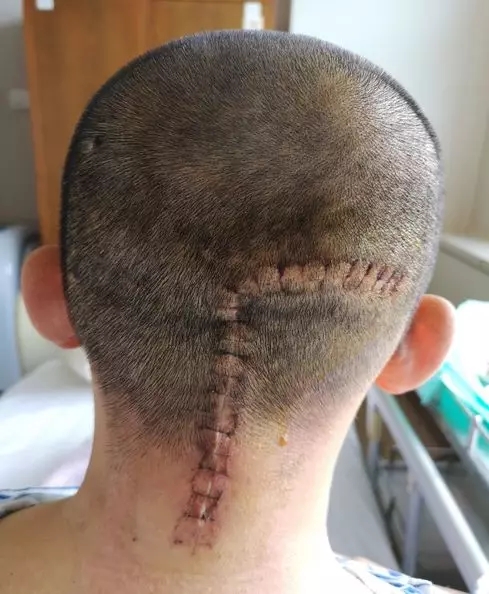
手术切口愈合良好
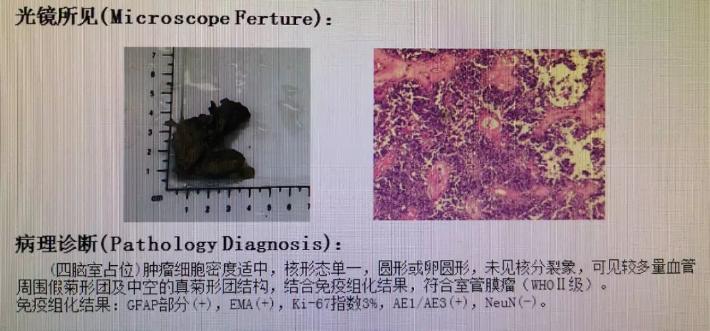
术后病理示:室管膜瘤(WHO II级)
总结
1.后颅窝室管膜瘤通常位于四脑室内,可跨过外侧孔朝CPA区、桥前池方向生长。肿瘤体积较大时,可包绕后组颅神经、血管及脑干,位置较深,操作空间狭小,手术难度较大。
2.手术是治疗室管膜瘤的主要措施,尽可能全切肿瘤是治疗该类肿瘤的最佳方法。对于难以做到全切者,次全切除也可获得良好的效果,放疗一般不常规应用。
3.室管膜瘤复发率较高,易发生椎管内播散种植。幕上室管膜瘤出现椎管内播散种植的比例约8%,后颅窝室管膜瘤种植播散的发生率为15%。故术中应尽量整块切除,避免分块切除,降低肿瘤种植几率。
4.术中注意事项:① 分离肿瘤与脑干粘连紧密处,尤其是分离延髓呼吸中枢处时,要格外小心;②锐性分离粘连部位,减少术后呛咳、误吸、肺炎可能性;③肿瘤包绕脑干时,操作过程中要尽可能减少对脑干的牵拉损伤;④术后患者出现呼吸功能障碍、吞咽差、咳嗽反射差时,要尽早行气管切开。
5.此例患者肿瘤局部与脑干粘连紧密,切除至闩部时,患者出现一过性心跳停止,停止操作后,心跳恢复,继续锐性切除该部肿瘤。
6.该患者术后即麻醉清醒,为保证术后安全,带气管插管入ICU病房上呼吸机辅助呼吸治疗;术后次日拔除气管插管,给予无创呼吸机辅助呼吸治疗,术后5天,患者病情平稳后转至普通病房。




