作者:温昌明 闻公灵 王彦平 汪宁 孙 军 刘义锋 高军 裴双
审核指导:张保朝

患者:赵**,男性,37岁,2018.11.02以“突发言语不清7小时左侧肢体屋无力3小时”为代主诉入院,既往糖尿病病史,入院神经系统查体阳性体征:嗜睡,精神差,言语欠清晰,示齿左侧鼻唇沟浅,伸舌左偏,左上肢肌力0级,左下肢肌力2级,左侧病理征阳性,余查体未见明显阳性体征,NIHSS评分10分(意识1+面瘫1+四肢7+构音1),GCS评分9分(睁眼3+语言3+运动3),洼田饮水试验2级。
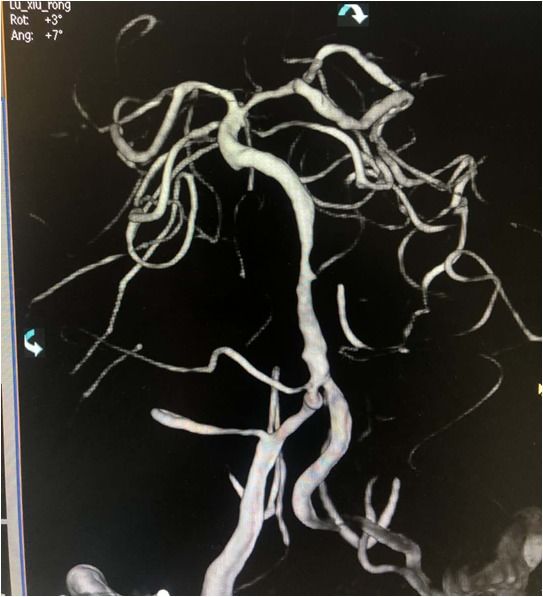
入院急查血未见明显异常指标,急查头部MRI+MRA:右侧半卵圆中心、右侧侧脑室旁多发急性脑梗死,右侧大脑中动脉重度狭窄,分枝稀疏。
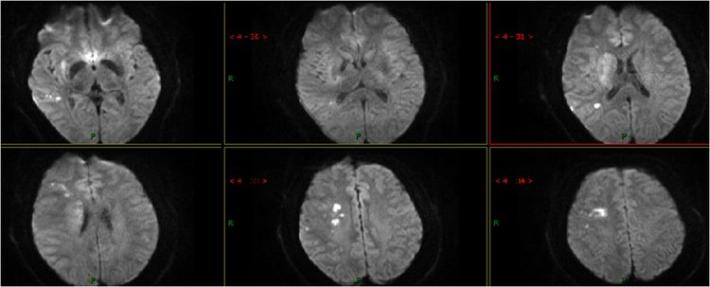
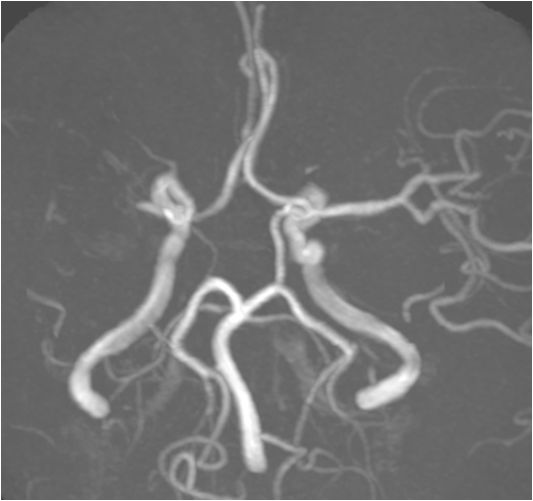
入院后立即给予盐酸替罗非班泵入抗血小板聚集、阿托伐他汀钙片(80mg)、丁苯酞注射液应用、改善循环、扩容增加脑灌注、营养神经药物应用,患者病情未见好转,反而愈发加重!
分析该患者:影像学提示右侧大脑中动脉闭塞,不断进展的发病过程,提示发病机制为低灌注,确切地说是在动脉粥样硬化慢性狭窄基础上的急性闭塞,TOAST分型考虑大动脉闭塞型。药物治疗已经没有太积极的办法,患者有不断加重趋势,家属很焦急,血管内治疗能否作为最后一根救命稻草,力挽狂澜?
与家属详细沟通病情,家属表示理解并强烈要求手术。时间就是大脑,血管再通就是王道,立即安排急诊取栓手术治疗。
入院后75min,股动脉穿刺成功,后循环造影及右侧颈内动脉正侧位。
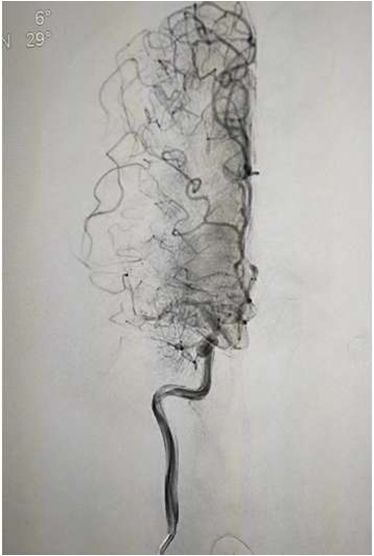
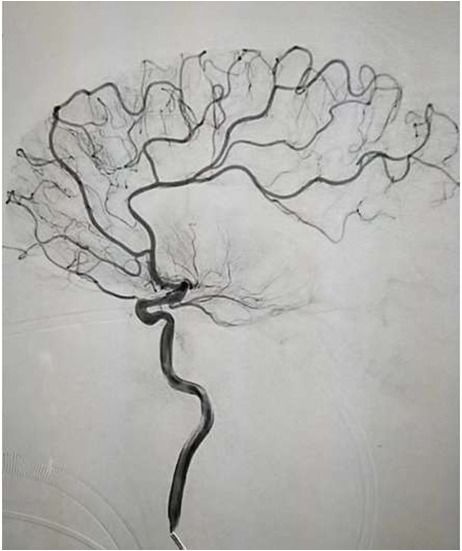
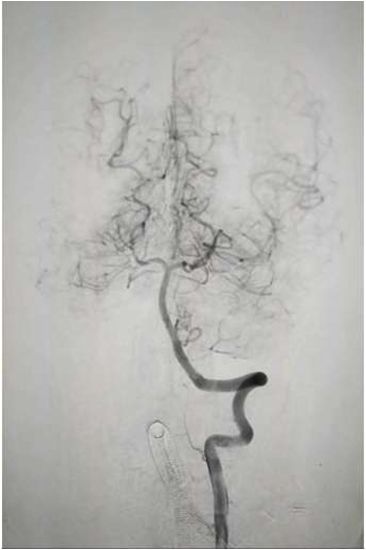
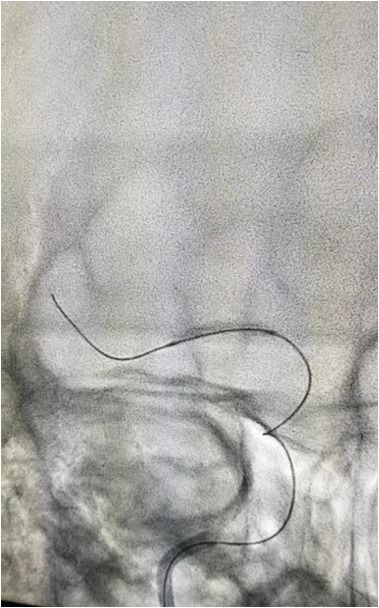
导丝导管通过闭塞部位,经微导管造影,证实在远端真腔内,取栓后M1重度狭窄,球囊扩张。
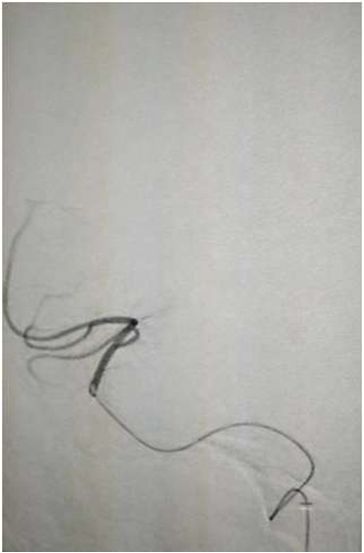
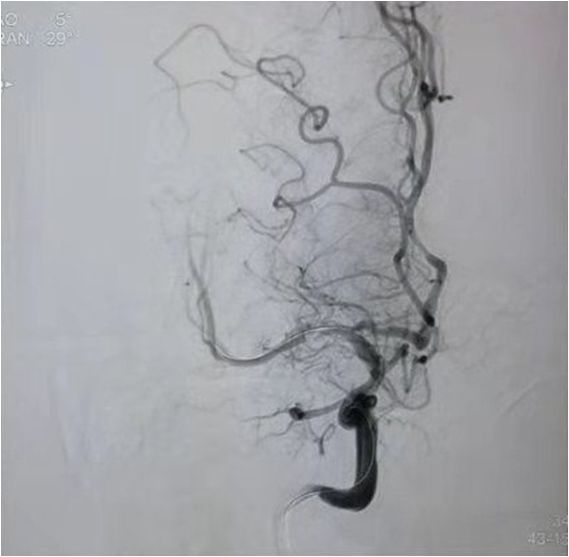
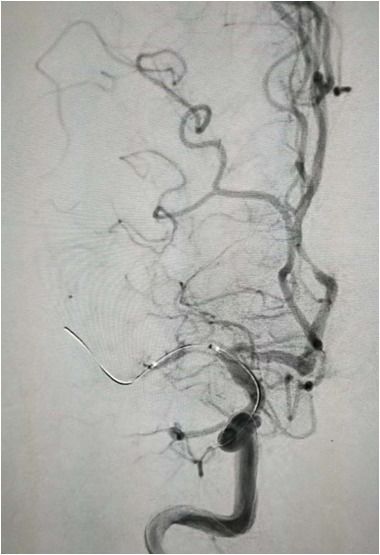
球囊扩张
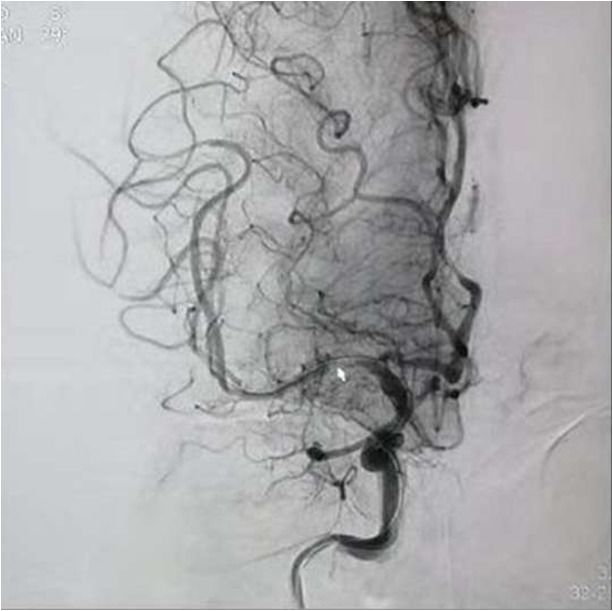
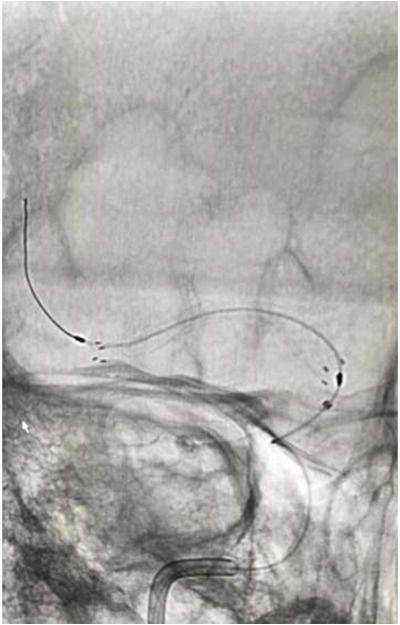
支架植入术后前向血流通畅
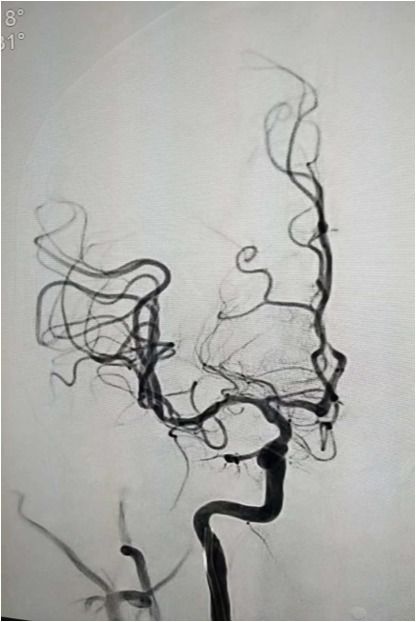
术后即刻复查头部CT
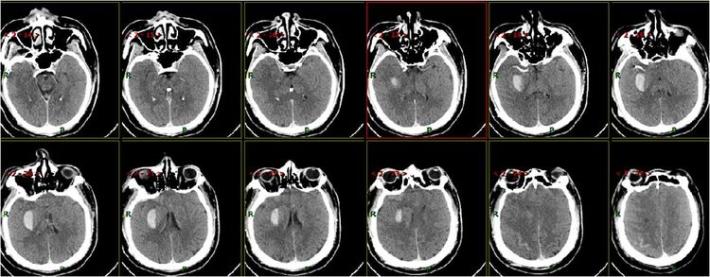
术中术后给予盐酸替罗非班应用12小时,桥接阿司匹林0.1g、氯吡格雷75mg,权衡利弊,未因核心梗死区出血转化停用抗血小板聚集药物。
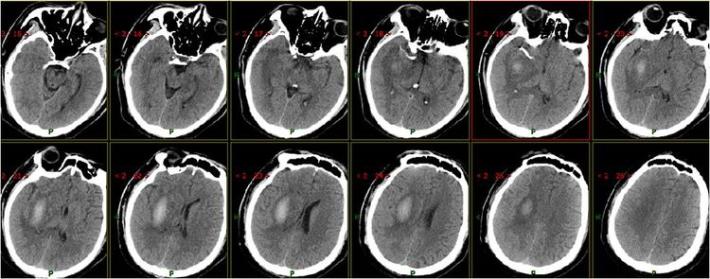
患者术后1天,左侧肢体肌力0级,NIHSS评分:12分,复查头部CT:右侧基底节区出血,范围约22mmX49mm,请脑外科会诊:做好立体定向穿刺准备,注意观察患者病情变化,密集复查头部CT。
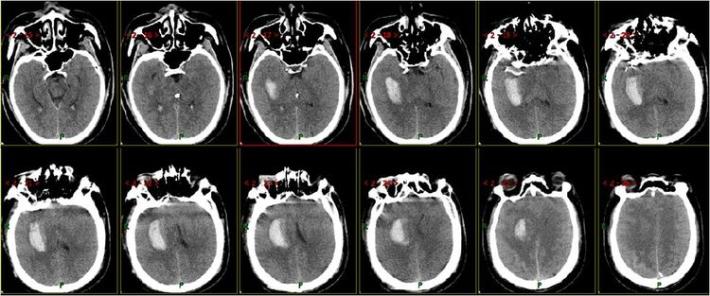
术后3天复查头部CT
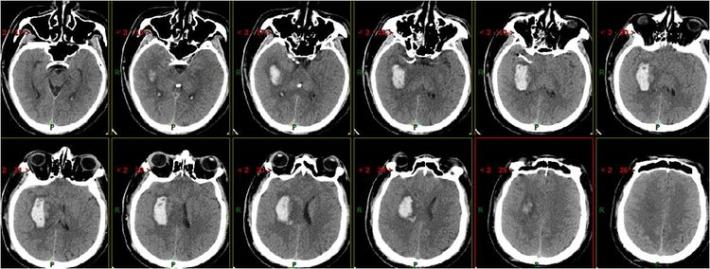
术后7天复查头部CT
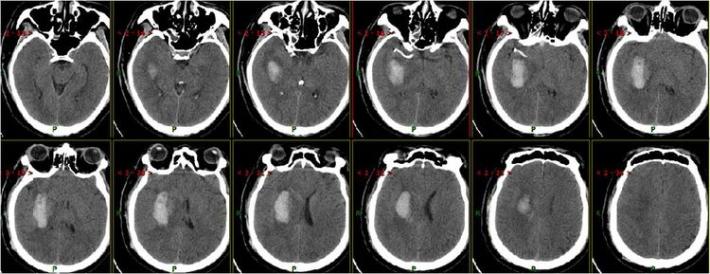
术后15天复查头部CT
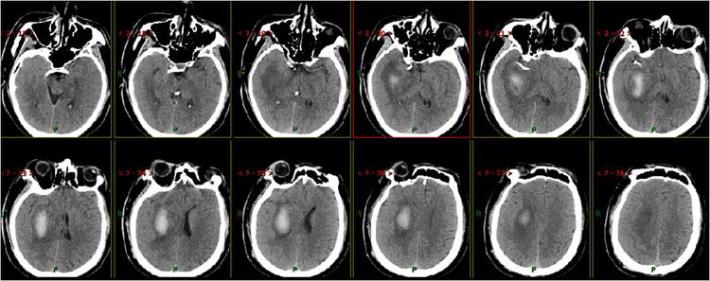
术后21天复查头部CT
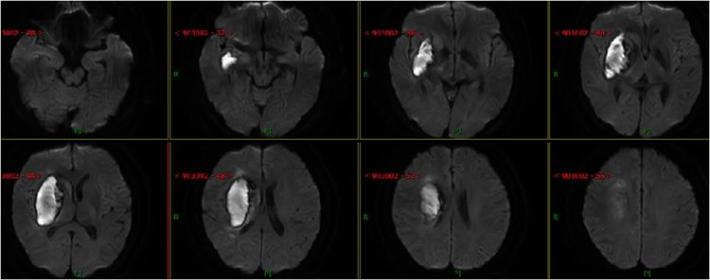
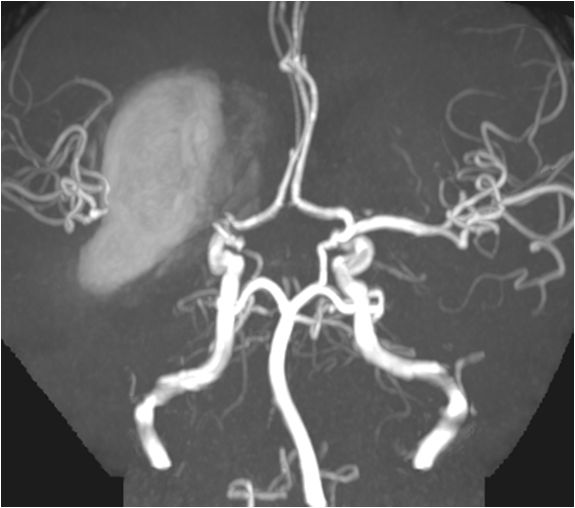
术后24天复查头部MRI+MRA
术后27天出院,出院mRS评分3分。NIHSS评分7分(面瘫1分+肢体6分).
总结与思考
4.血小板糖蛋白Ⅱb/Ⅲa受体抑制剂可减少和治疗血管闭塞机械开通后的再闭塞,但最佳剂量和灌注速率尚不确定,安全性和有效性需进一步临床试验证实;
5.出血转化是AIS溶栓或血管内治疗的主要并发症之一。原因可能与血管壁损伤、再灌注损伤、溶栓药物使用及联合抗血小板、有关,对合并有颅内血肿伴有占位征象者必要时需要神经外科处理,实施去骨瓣减压等。建议根据患者情况酌情处理。
AIS取栓后急诊支架植入继发出血转化后的处理策略
依据病理生理机制的个体化治疗:
具体情况,具体分析,权衡利弊,随机应变:抗聚vs中性治疗? 血肿清除vs脱水治疗?


患者:鲁**,女性,66岁,以“突发眩晕伴饮水呛咳、四肢无力1天”为代主诉于2019.05.19入院。
1天前(05.18 06:30),患者突然出现眩晕恶心、伴饮水呛咳,四肢无力,急诊入当地医院,行头颅CT示:脑梗死。
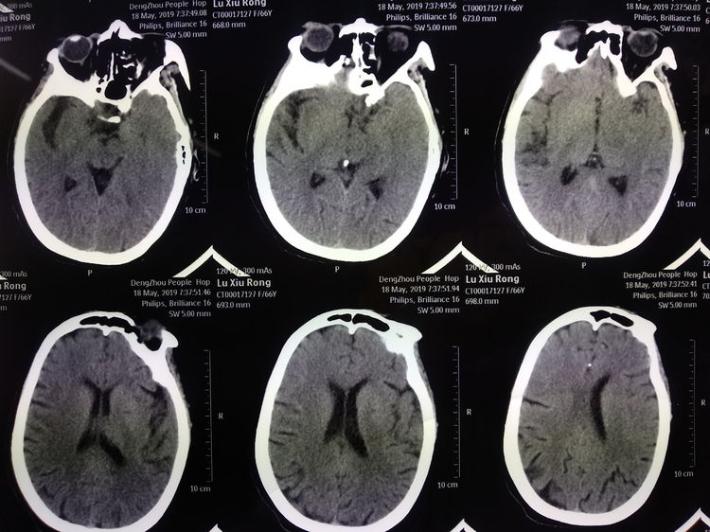
神经系统查体:神志清,精神差,饮水呛咳,双侧肢体肌力3级。NIHSS评分:11分。 于05.18 07:30(发病1小时)左右给予阿替普酶静脉溶栓治疗(具体不详),患者双侧肌力好转至4级,NIHSS评分改善至7分。 5月19日患者症状加重,出现意识水平下降, 神志昏睡,双侧肌力肌力2级,为求进一步诊治来我院。行头部CT提示:左侧丘脑出血。
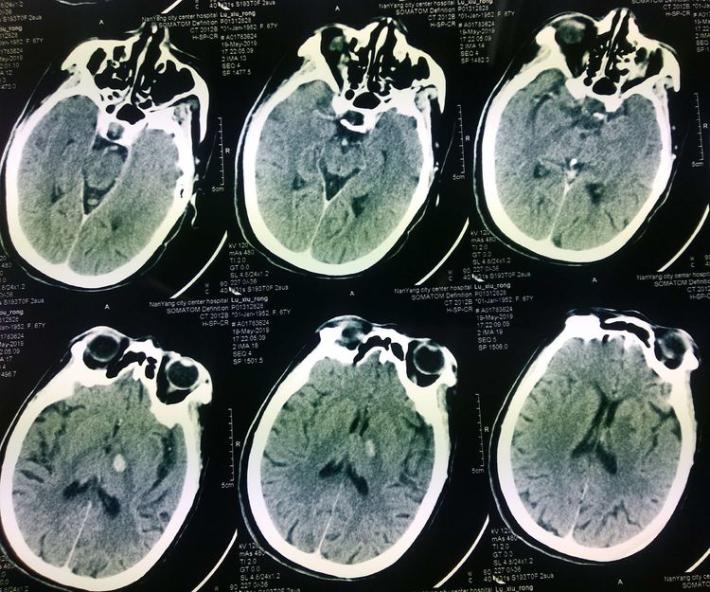
考虑静脉溶栓后责任血管区域出血转化,但病灶区域不能解释患者意识水平下降及双侧肢体无力等症状,患者命悬一线,权衡利弊并与家属充分沟通后应用盐酸替罗非班氯化钠注射液,患者神志转清,肌力改善至4级。
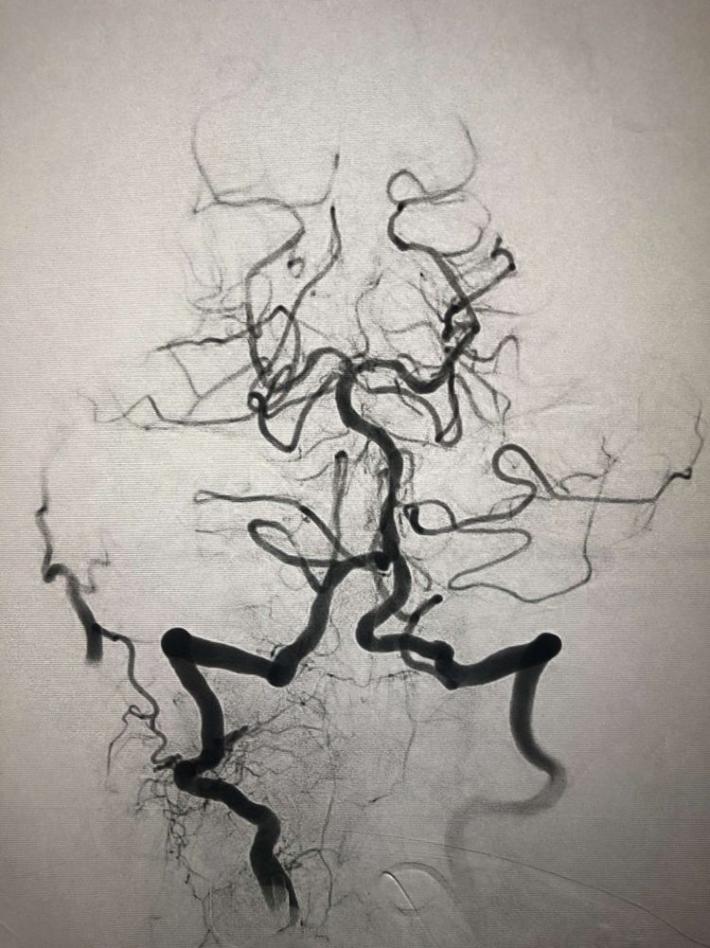
急诊MRA示:基底动脉尖丢失,决定急诊取栓再通。
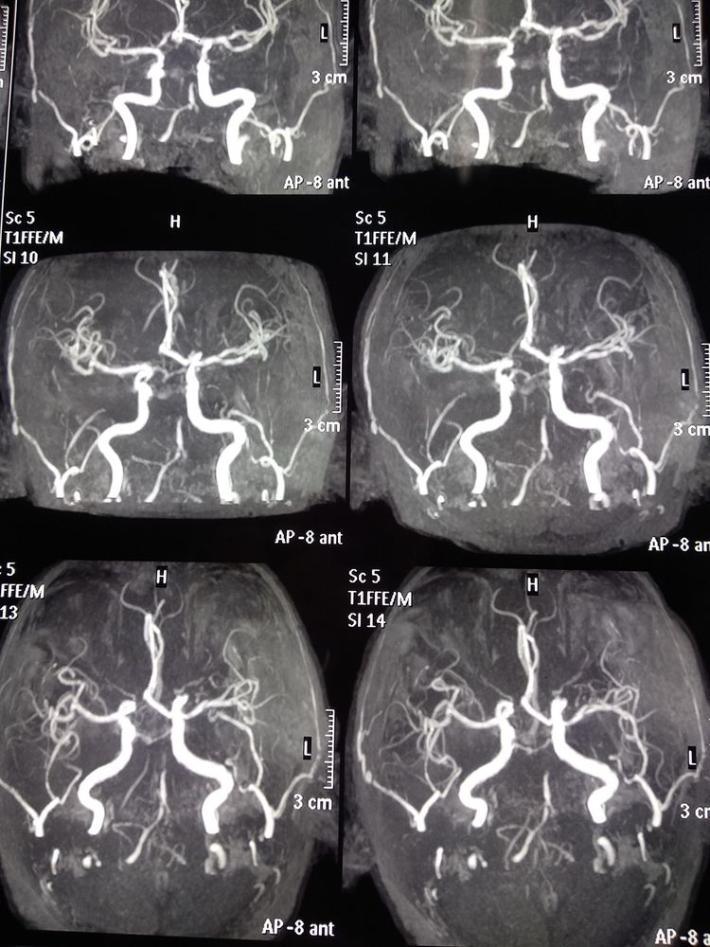
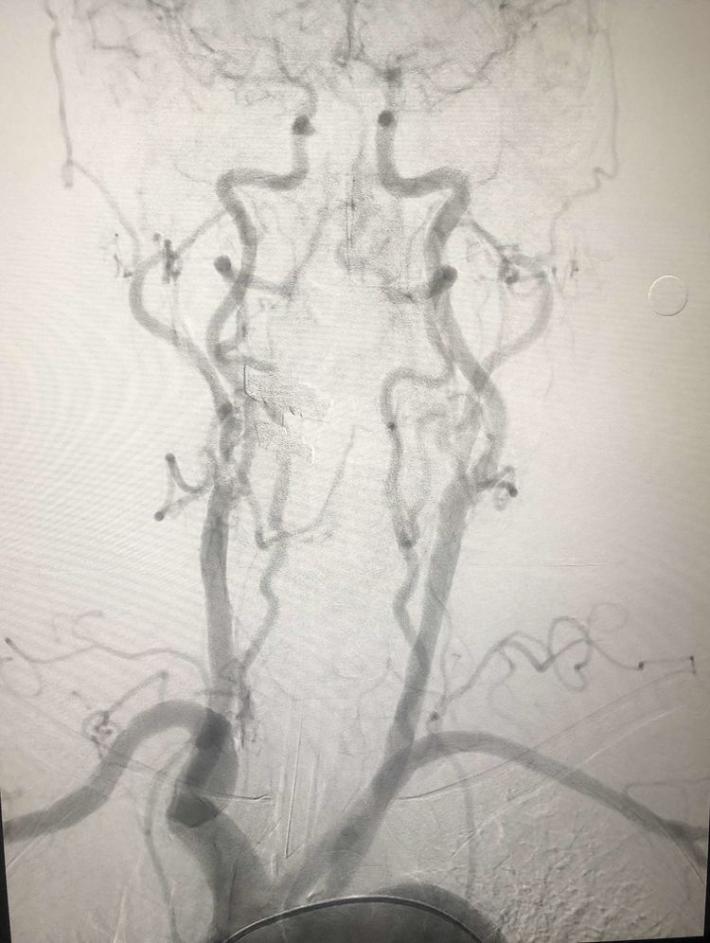
双侧颈内动脉
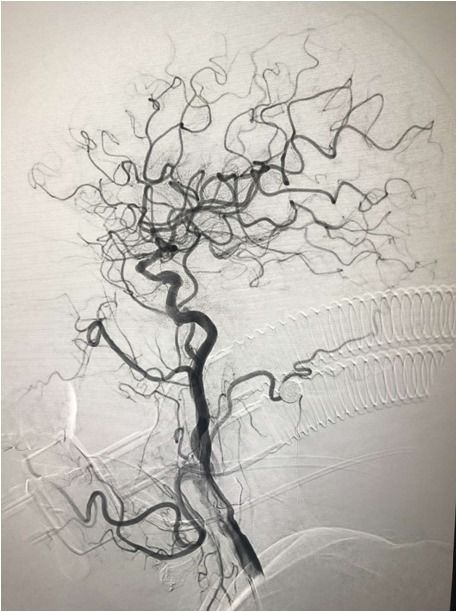
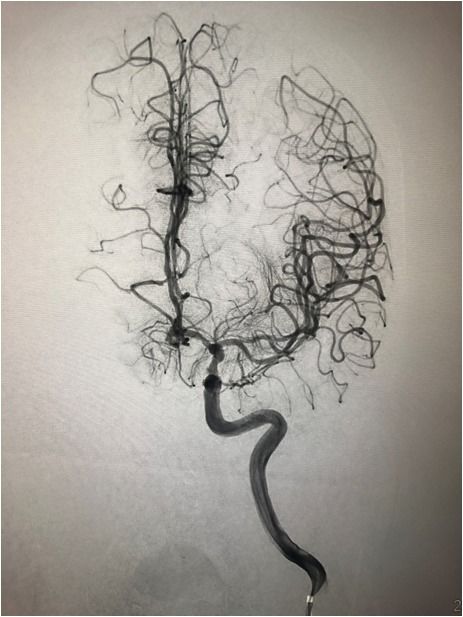
双侧椎动脉
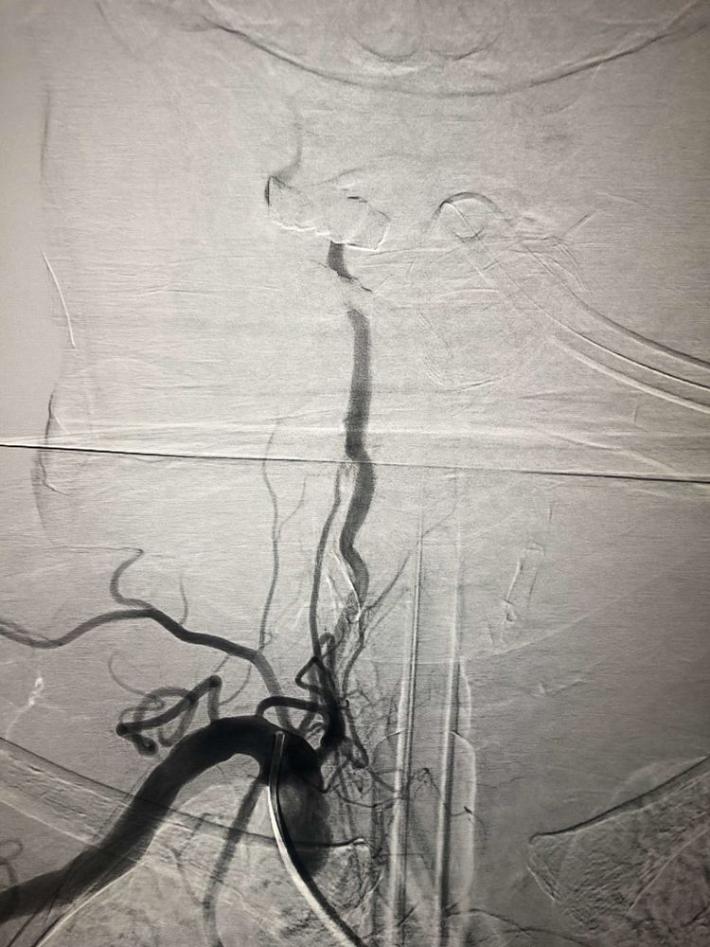
左侧椎动脉
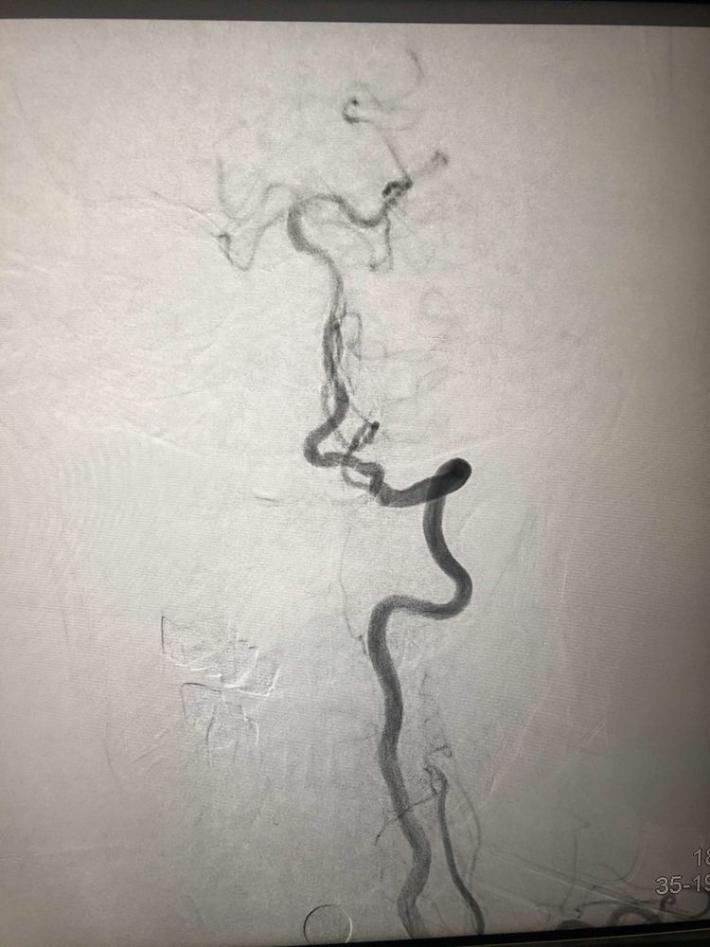
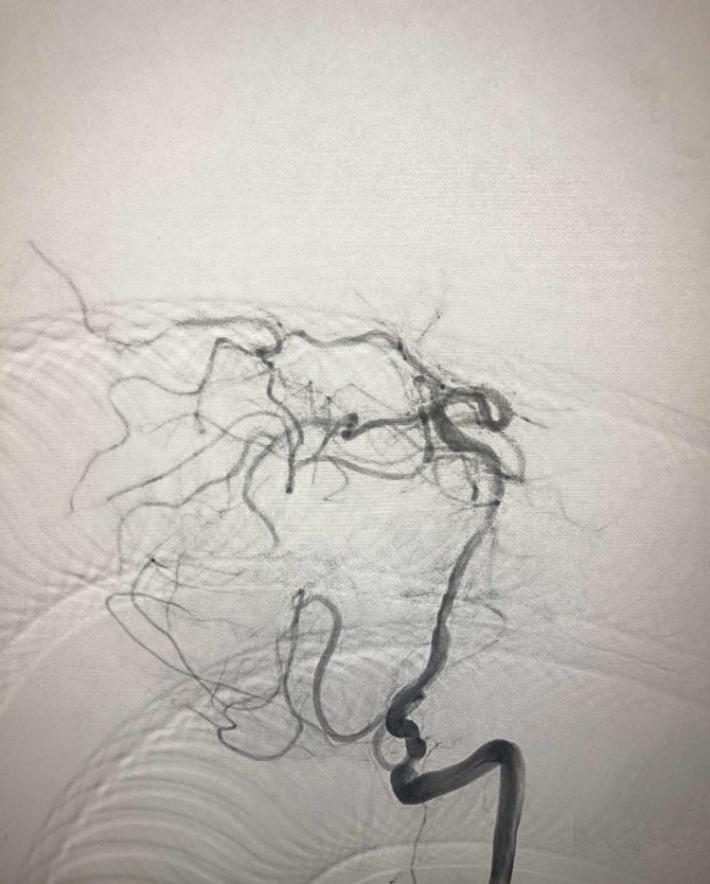
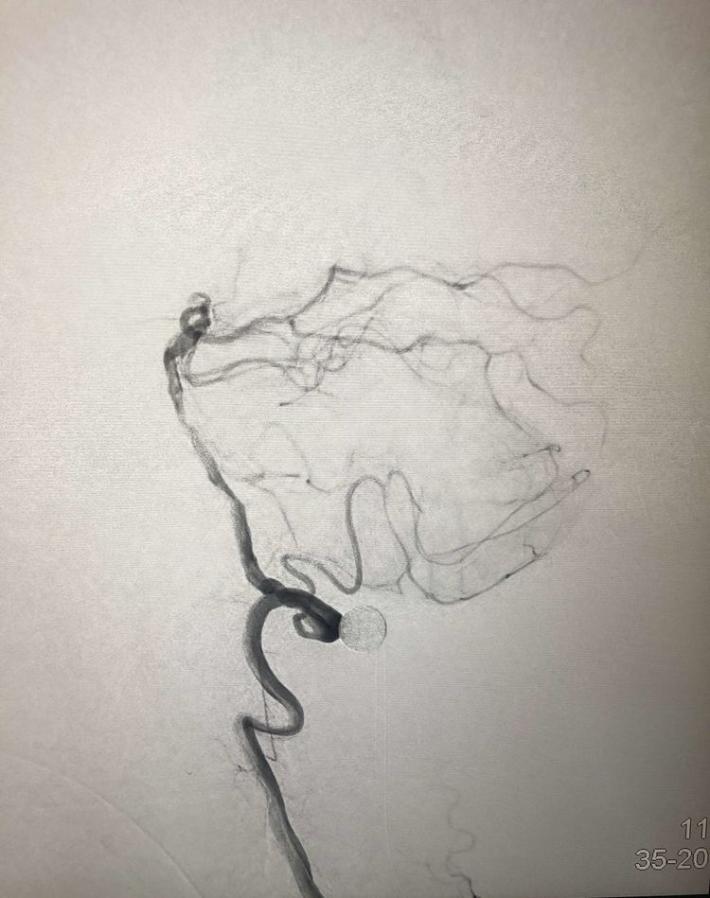
分析该患者:目前神志清楚,双侧肌力4级,基底动脉前向血流3级,且患者取栓术后可能需要支架植入术,术后需要常规双重抗血小板聚集治疗,与患者丘脑出血治疗相矛盾,拟病情平稳后择期支架植入术,综合考虑后,结束造影,中性治疗。
5月20日患者再次出现意识不清,神志浅~中昏迷,双侧肢体刺激后可稍屈曲,NIHSS评分: 17分,Glasgow评分: G1M2V1。
复查头部CT未见出血加重。
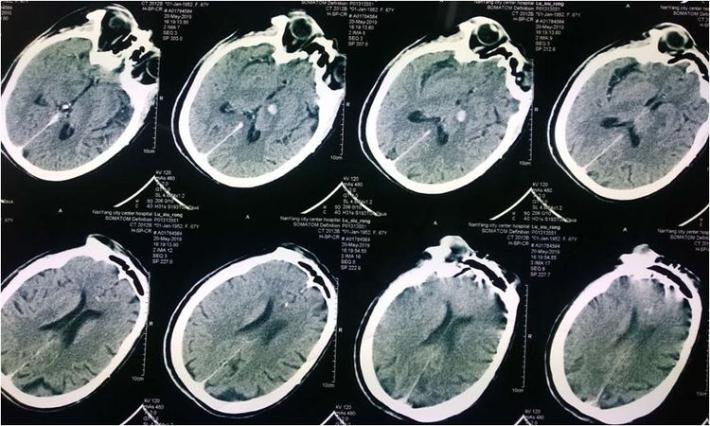
再次应用替罗非班,病情无改善,患者昏迷程度进行性加深、四肢 肌力0级,并出现叹息样呼吸,结合昨日全脑血管造影结果考虑:基底动脉原位血栓向远端蔓延或原位血栓脱落栓塞基底尖。
与家属充分沟通后,再次上台,取栓开通,必要时急诊支架植入!
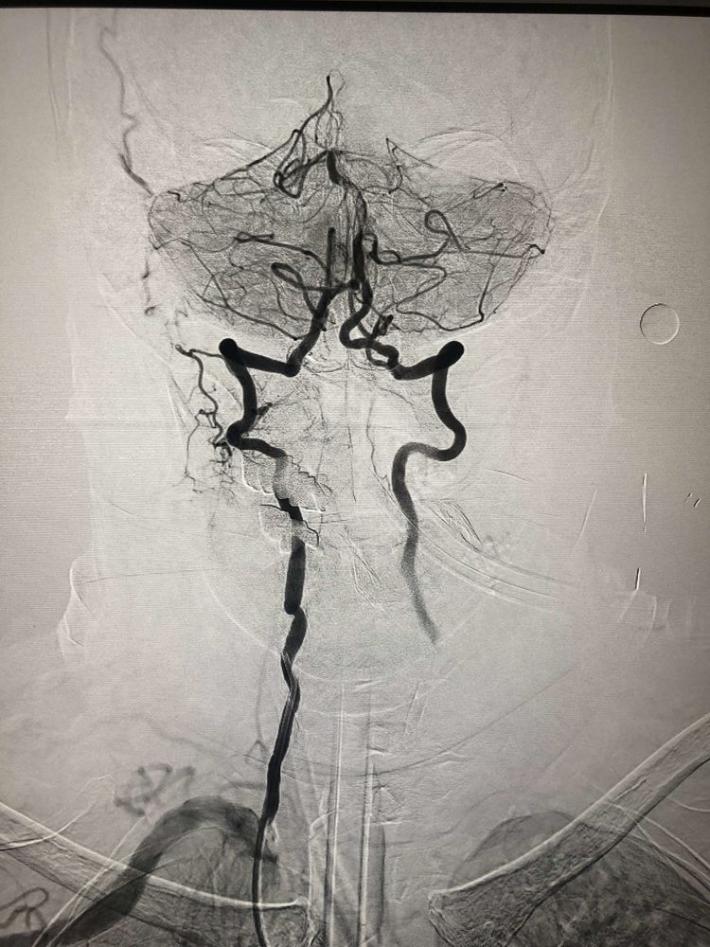
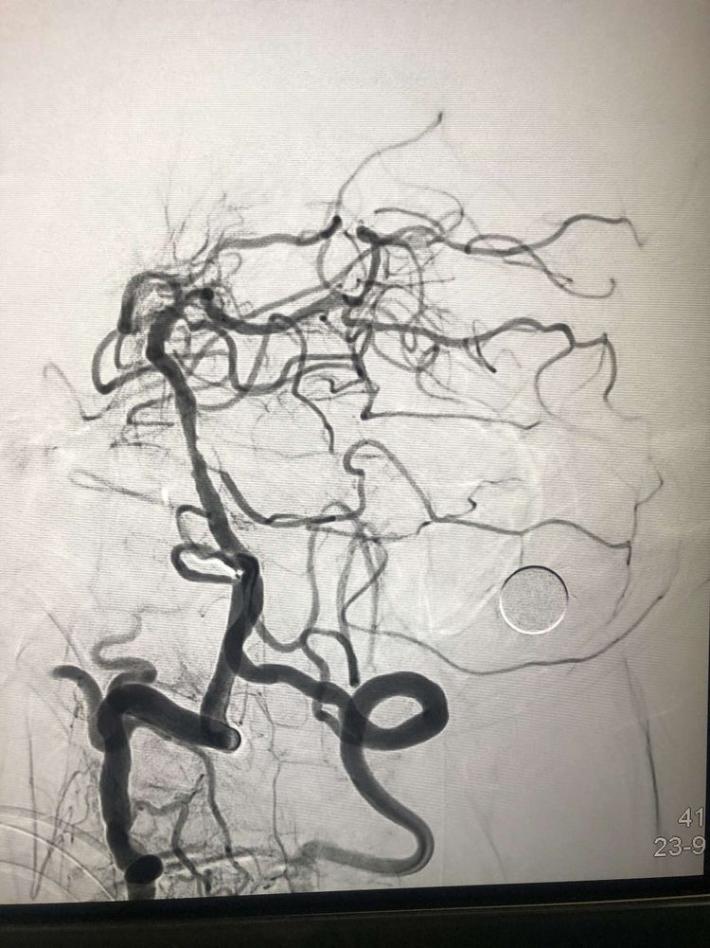
右侧椎动脉造影:基底动脉中段充盈缺损,基底动脉尖丢失。提示基底动脉中段原位狭窄基础上血栓形成,血栓脱落栓塞基底尖。
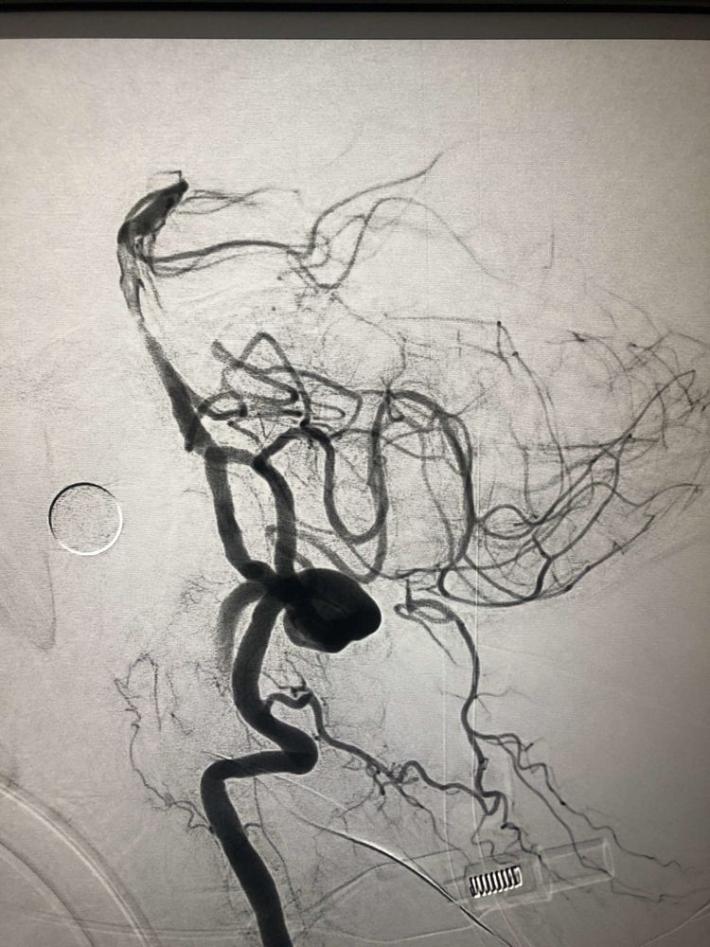
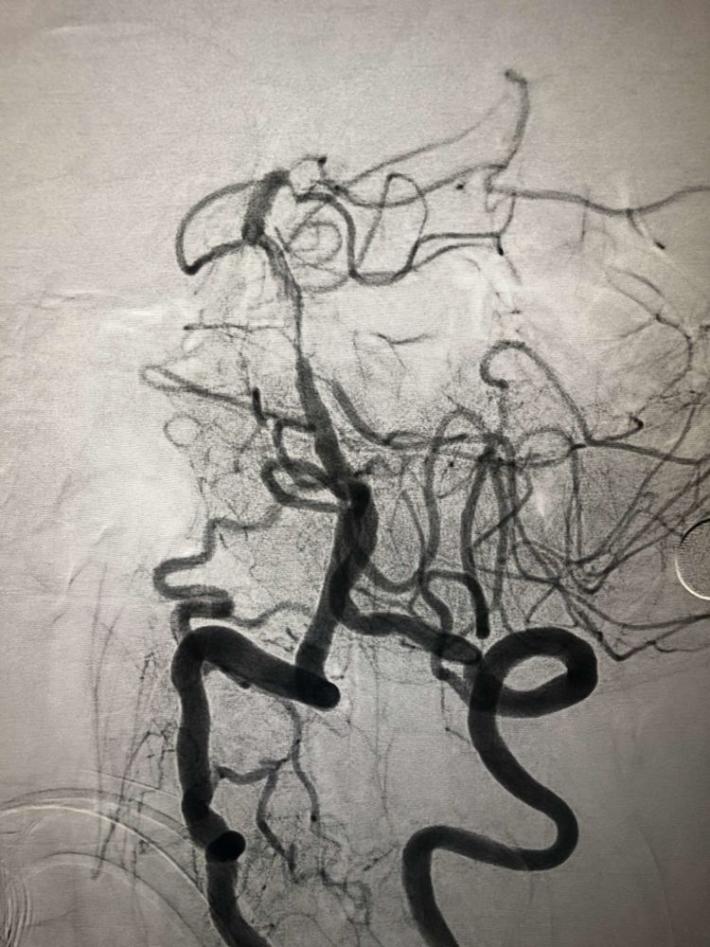
微导丝微导管通过闭塞部位,经微导管造影,确认在远端真腔。
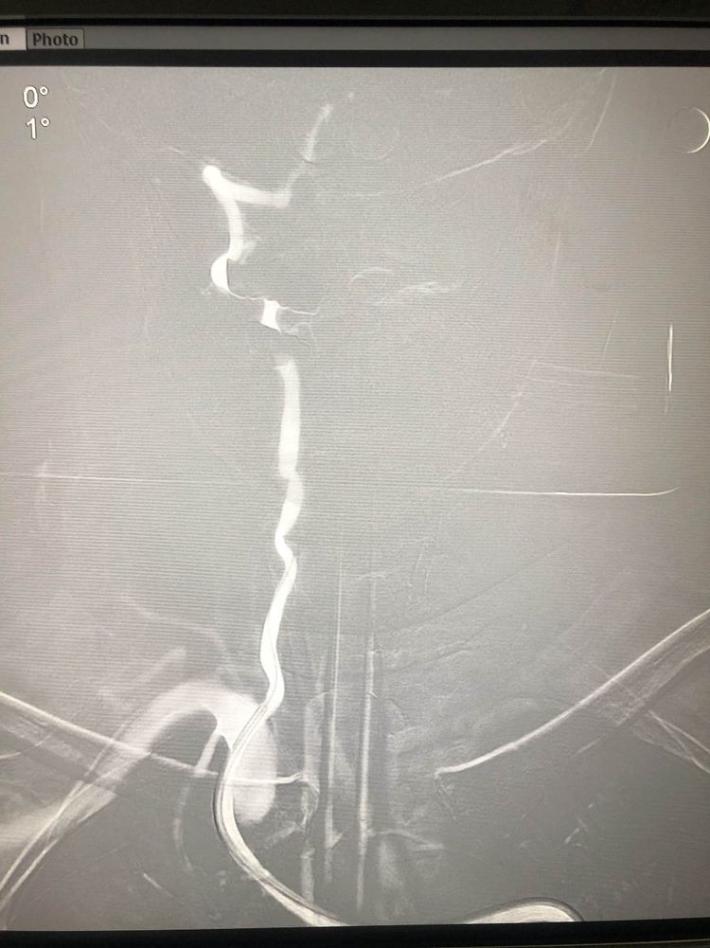
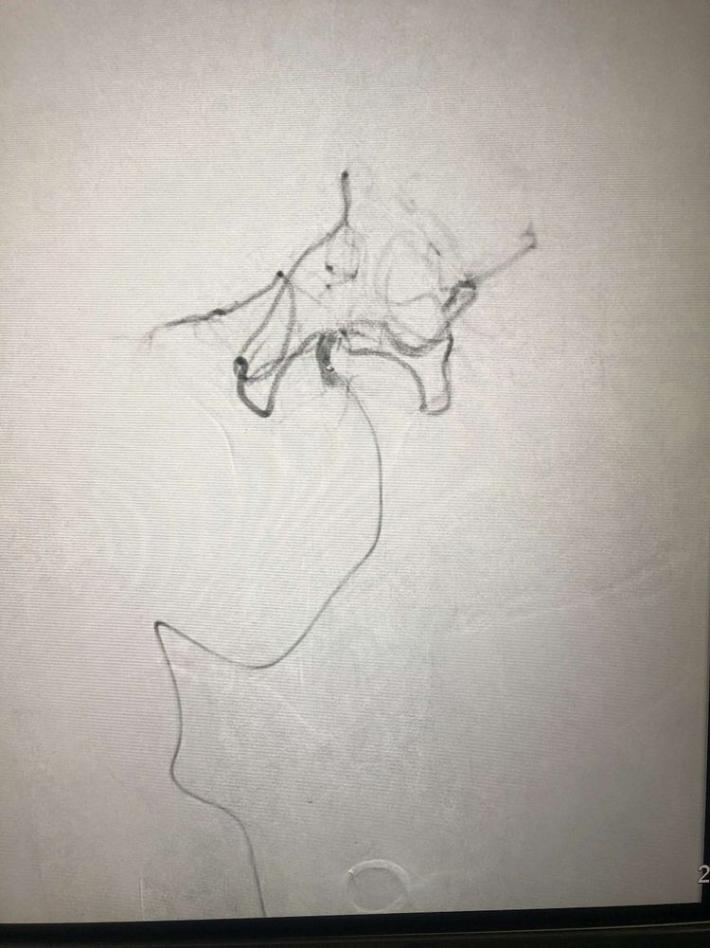
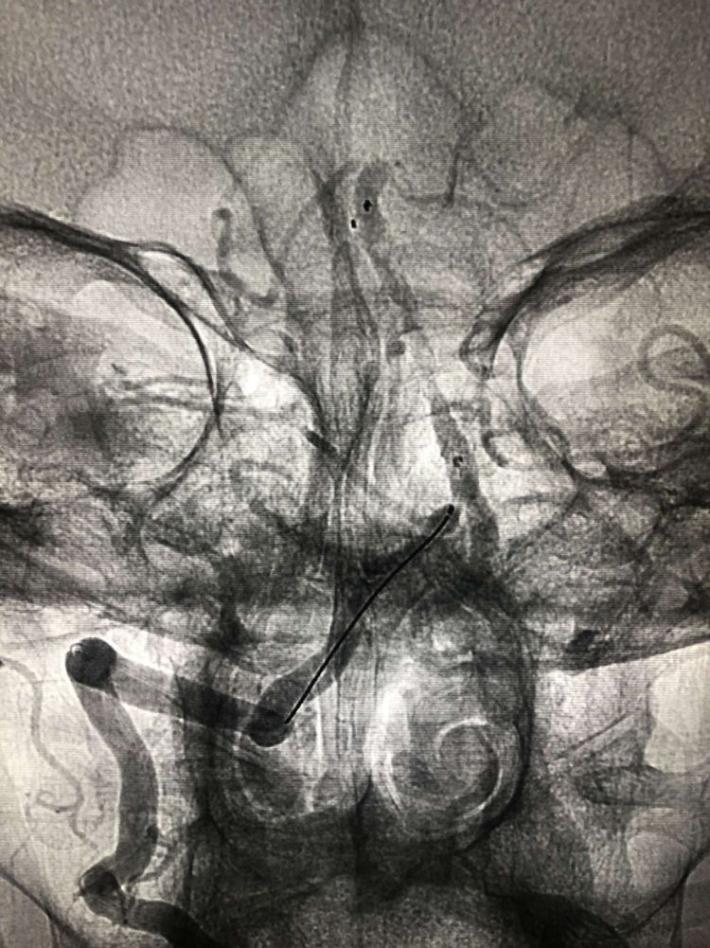
一把拉通后,前向血流即刻恢复至3级,双侧小脑上动脉、大脑后动脉、基底动脉尖显影。
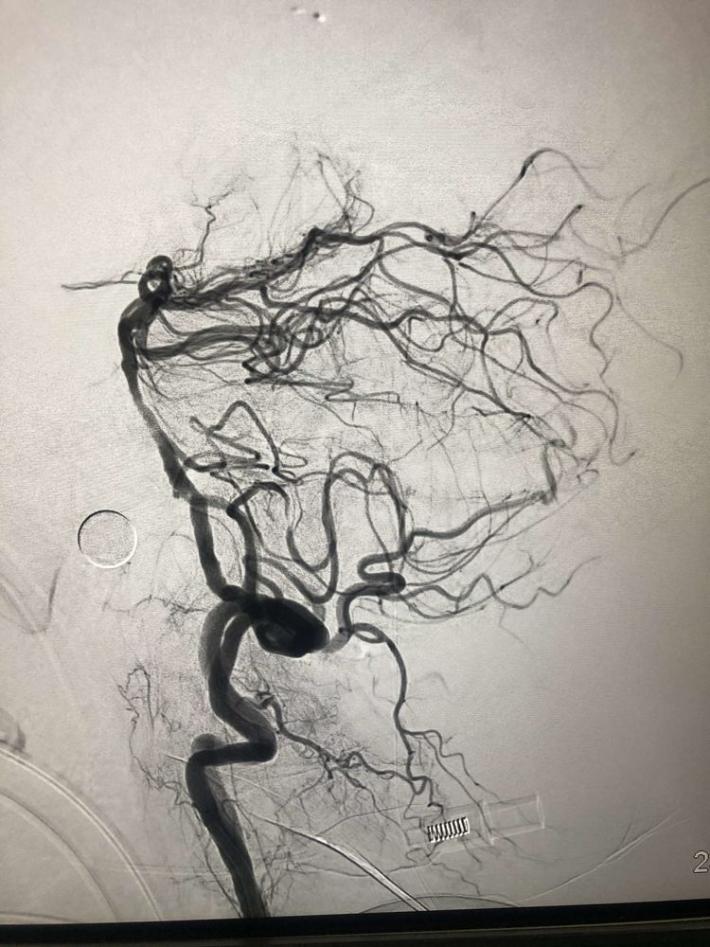
现基底动脉残余狭窄约40%,观察20min前向血流3级;斑块累及小脑前下动脉;右侧丘脑出血转化,尽可能避免双抗,综合考虑后放弃急诊支架植入,术后给予盐酸替罗非班泵入维持血流稳定。
术后复查头部CT:左侧丘脑血肿无扩大,未见造影剂渗漏。
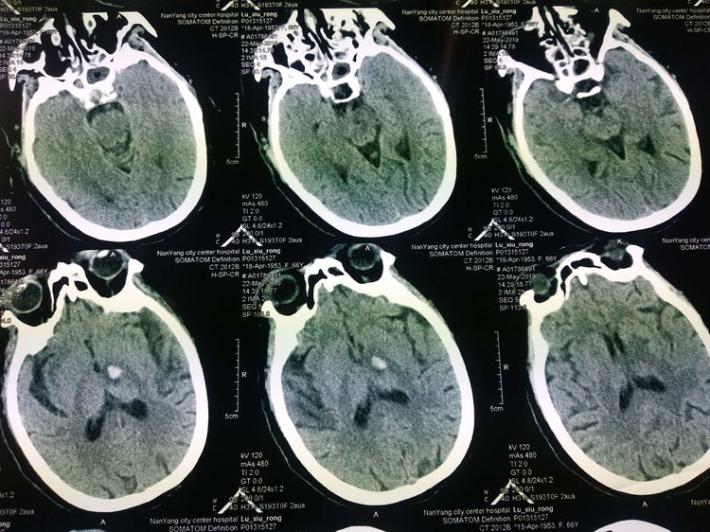
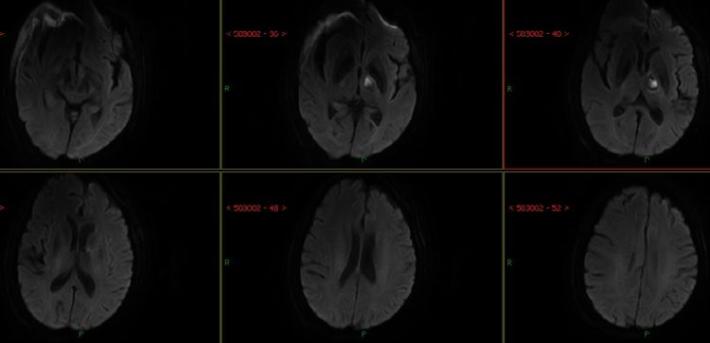
术后8天复查头部MRI
查体:患者神志清,精神可,双侧肢体肌力4级,NIHSS评分:4分,mRS:2分。
总结与思考
1.本例患者属于大血管病变,溶栓后症状波动,本应桥接机械取栓,但因合并溶栓后责任血管流域出血转化,治疗决策相对棘手;
3.本例患者丘脑出血与静脉溶栓有相关性,一般来说溶栓后血管再通出血不建议双抗,但专家共识指出:影像学发现的无症状性或出血性梗死无需特殊干预,应遵循指南在溶栓后24 h 常规启动并维持抗血小板治疗(Ⅰ,A);对于自发性脑出血或脑实质血肿形成,应暂缓使用或停用抗血小板治疗,并积极控制血压,必要时手术清除血肿(Ⅳ,D);
治疗决策原则:抓主要矛盾,解决关键问题。丘脑非症状性出血,暂无生命危险,可能有血肿扩大及进展风险,但基底动脉尖闭塞危及生命,只能铤而走险,采取积极措施。
综上所述:大血管闭塞型缺血性卒中患者静脉溶栓责任血管区域出血转化,是否可以继续应用抗血小板聚集药物或者是否应联合脑动脉取栓及支架植入术治疗呢?治疗应在规范化治疗的基础上考虑个体化治疗方案,提高治疗的有效性和安全性。当然,个体化溶栓及取栓方案还需要更多的循证学依据,不断完善。





