提示
前言
神经肿瘤是颅内常见病,主要包括神经上皮肿瘤、脑膜瘤、转移瘤及淋巴瘤等。从483期开始将刊发“第二轮神经肿瘤系列”,与同道共享,欢迎大家批评指正和交流讨论。
引言
病例简介
患者,女性,55岁,因“癫痫发作1次1月”入院。
患者1月前无明显诱因下出现抽搐1次,无意识障碍,无其他伴随症状,至当地医院检查,后续头颅磁共振提示:左侧颞叶占位,肿瘤可能。MRS提示肿瘤性病变。患者为进一步治疗来我院就诊,门诊拟“左颞肿瘤”收住入院。
诊疗经过
入院后完善相关检查,排除手术禁忌症,术前CT提示:左侧颞叶见片状低密度影,边界欠清。增强MR检查提示:左侧颞叶异常信号灶,倾向低级别胶质瘤可能。MRS提示:左侧颞叶病变MRS提示肿瘤性病变。术前经科室讨论后认为肿瘤性质待排,胶质瘤可能大,手术指征存在,拟行颞叶肿瘤切除手术治疗。
术前影像学检查:术前头颅CT及MR影像(图1)显示:CT提示左侧颞叶低密度病灶,边界欠清;MR提示左颞叶病灶呈长T1长T2信号影,边界欠清,呈脑回样肿胀表现,伴周围多发空泡状长T2信号小结节影,增强后强化不明显;MRS提示NAA下降,Cho升高,Cho/NAA=1.85,Cho/Cr=1.83。
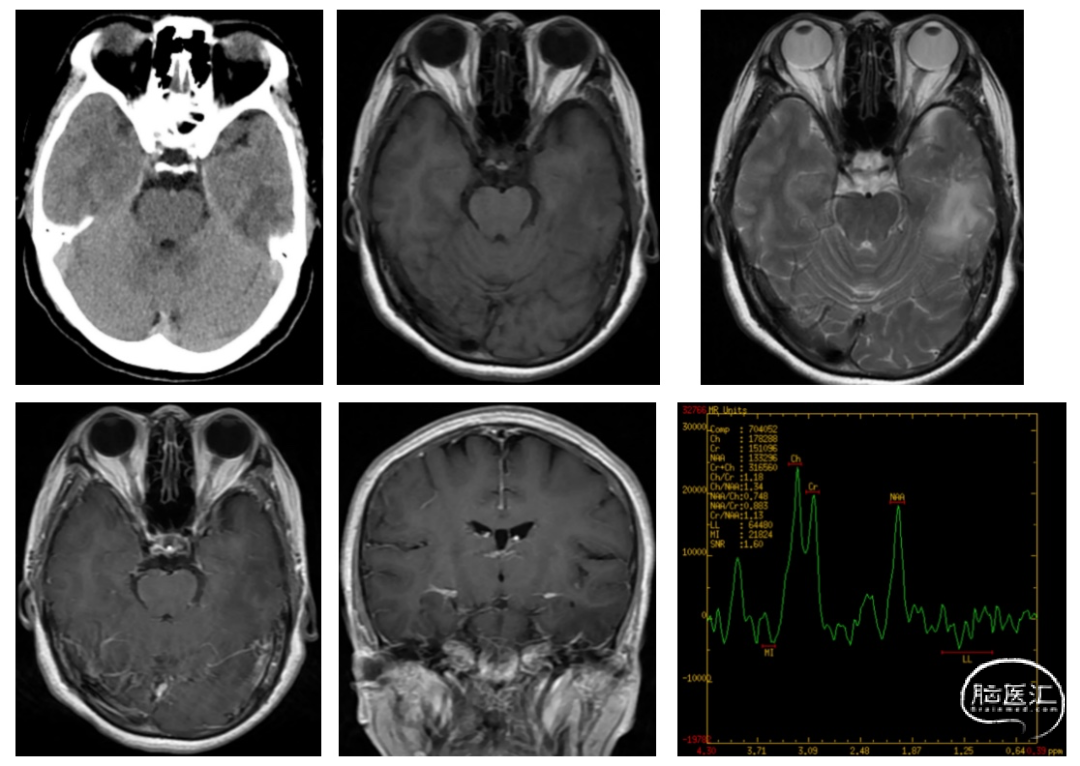
图1.术前头颅CT及MR检查,可见左颞叶占位,长T1长T2信号影,增强后强化不明显,MRS提示肿瘤病变。
根据病史及影像学所见提示为肿瘤性病变,逐行开颅手术切除。经颞入路,术中见病变质地中,血供一般,周围脑组织水肿。术中多次冰冻病理检查提示胶质细胞增生,不除外肿瘤。术中与病理科沟通后认为目前病灶首先考虑胶质瘤可能,遂决定行全切除。
患者术后磁共振复查左侧颞叶病变组织全切除(图2),术后患者无神经功能障碍。
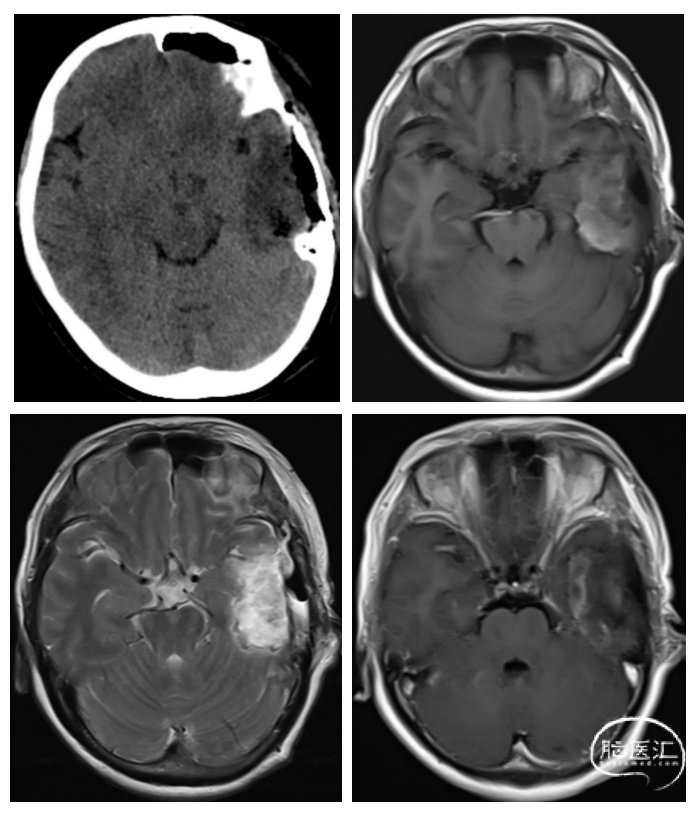
图2.术后头颅CT及增强MR影像,未见肿瘤残留。
病理结果
术后病理诊断:胶质细胞增生,神经元增生,细胞密度轻度增加,核轻度异型,胞浆透亮,未见明确核分裂,未见坏死。结合免疫组化机分子检测,考虑多结节和空泡状神经元肿瘤(图3)。
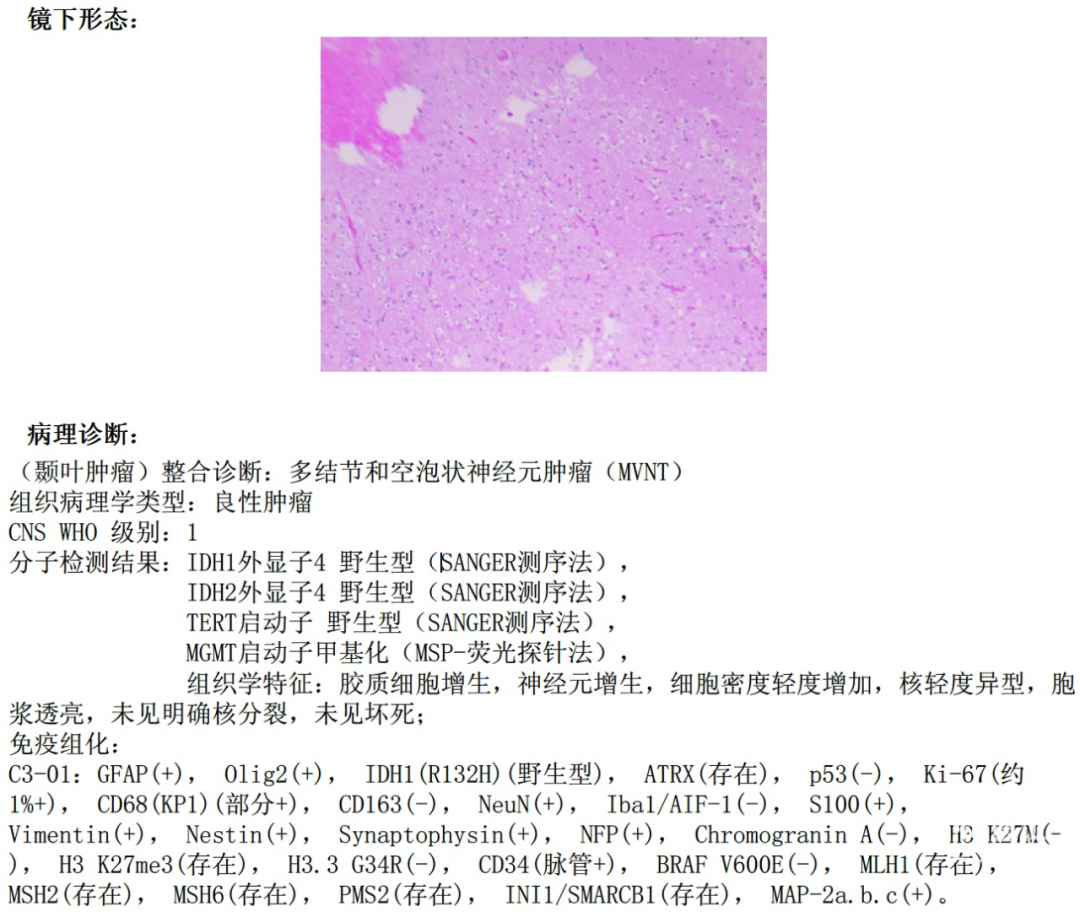
图3.术后病理结果。
术后随访
术后结合病理诊断多结节和空泡状神经元肿瘤(MVNT),术中行全切除,术后经多学科会诊,结合现有文献及临床指南,考虑MVNT的病灶稳定,生物学行为良性,决定在患者无明显神经功能障碍的前提下,不行进一步治疗,采取影像学随访观察策略。术后与患者及家属充分沟通,并制定随访计划。截至目前,患者已完成术后3月随访,期间复查病灶无明显进展。
讨论
多结节和空泡状神经元肿瘤(MVNT)是一种罕见的中枢神经系统良性病变,2013年首次被报道,2016年被世界卫生组织(WHO)正式纳入中枢神经系统肿瘤分类,归为神经元和神经元-胶质混合肿瘤的亚类,定义为WHO I级肿瘤。其本质可能更接近错构瘤或发育畸形,而非典型肿瘤,具有非进展性、生物学行为良性的特点。
MVNT多见于成人,发病年龄范围8-63岁,平均39-41岁,女性略多于男性(男女比例约1:1.4)。好发于大脑半球,以颞叶最常见(约占30%-50%),其次为额叶、顶叶及枕叶,部分可跨脑叶分布;海马和杏仁核区域亦有报道。MVNT多为偶然发现(约30%-50%),症状与病灶位置相关,常见症状:癫痫(尤其是颞叶病灶)、非局灶性头痛、头晕、感觉异常。MVNT的大体特征是多个离散或合并的灰色结节,累及深部皮质、灰质-白质交界处和皮质下白质。组织学特征:肿瘤通常由小的、分散或合并的、苍白多结节簇构成,结节与结节之间为正常或轻度增生的胶质纤维。免疫组织化学上,肿瘤细胞对早期神经元分化标记物HuC/HuD、Olig2与MAP2阳性,NF、CgA与NeuN阴性,偶尔局部地Syn阳性。似乎具有不完全成熟的神经元免疫表型,CD34常在相关皮质中神经元分支表达,GFAP标记于反应性星形胶质细胞(图4)。
图4.文献报道的MVNT病例。
影像学改变具有一定特征性。CT上,病变一般呈等密度而不能显示,较大病变呈低密度。MRI特征:典型表现:病灶多位于脑沟深部皮层下带,深部皮质和浅部白质内FLAIR及T2上的高信号,并呈多结节状,串珠状”或“簇状”聚集。无明显增强、水肿、局限性扩散和占位效应。MRI很好地反映了病变的大体病理学特点。清晰显示了全部病变。病变以颞叶最多,依次为颞叶、额叶、顶叶、枕叶。可跨叶分布,可多发。病变位于皮层-皮层下区域,以皮层下白质为主。形态上病变呈多发结节的聚集灶,病变区一般可见正常或菲薄的皮层。具体可分为3类:Type A:皮层下白质内多发簇状的小结节(≥3个),围绕皮层分布,结节边界清楚;Type B:皮层下片状影,周围围绕多个边界清楚的小结节;Type C:皮层下斑片影,周围小结节不清楚或不明确。Type A和Type B均显示了清楚的多发小结节聚集,周围可见相对正常或变薄的皮层。这种特点具有非常高的特异性,与大体病理学表现一致。Type C显示表现为皮层下的斑片影,小结节显示不清。这种表现缺乏特异性,实际上误诊的病例多表现为这一型。这一型的表现可能是由于结节密集、融合成团,同时MRI分辨率仍不够高造成的。前两类多见,最后一类病灶多发生在海马、杏仁核区(临床上多表现为癫痫)。病变在T2WI上呈高信号,T1WI上呈等或低信号,FLAIR上呈高信号,但信号略不均匀,表观扩散系数ADC值不降低。病变多为3~4cm大小。无占位效应,无灶周水肿。一般无强化(图5)。
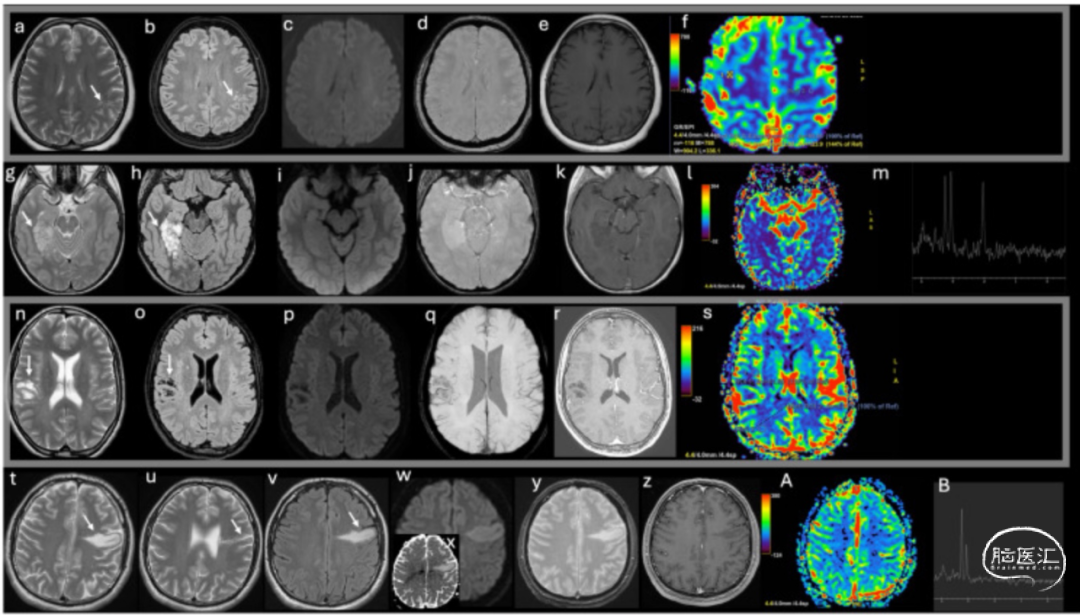
图5.典型和非典型幕上MVNT病例的影像学特征。
MVNT的典型特征是非进展性和无症状性,约30%-50%的患者为偶然发现。对于无症状患者,无需积极治疗,仅需定期影像学随访(如MRI)以监测病灶稳定性。对于症状性患者(如难治性癫痫、局灶性神经功能障碍或持续性头痛),手术全切除是首选治疗方式,可显著改善症状并预防复发。适应证:癫痫发作与病灶位置相关(如颞叶或海马区)或影像学难以与其他恶性病变鉴别时疗效:一项对4例手术患者的分析显示,术后癫痫控制率达100%,头痛等症状明显缓解,随访3-43个月无复发。另一项研究报道,12例接受手术的患者术后均无癫痫再发,且无放疗或化疗需求。手术原则:需在显微镜辅助下精准切除病灶,保留周围正常脑组织,避免损伤功能区。其他治疗方式的适用性与争议,尽管部分文献提及放疗、化疗、靶向治疗及免疫治疗,但现有证据不支持其常规应用。
综上所述,颅内原发性多结节和空泡状神经元肿瘤(MVNT)较少见,其临床表现及影像学特征常与低级别胶质瘤等病变相似,准确的鉴别诊断对于制定合理的治疗策略具有重要意义。治疗应综合考虑病灶位置、大小及对神经功能的影响,制定个体化方案。目前,对于无症状患者,随访观察仍是主要治疗手段,整体预后良好。对于症状性患者,手术全切除是首选治疗方式,可显著改善症状并预防复发。MVNT应动态评估病情变化,并为后续治疗决策提供依据。
参考文献
往期回顾

声明:脑医汇旗下神外资讯、神介资讯、神内资讯、脑医咨询、Ai Brain 所发表内容之知识产权为脑医汇及主办方、原作者等相关权利人所有。






